Флуомизин или тержинан: сравнение средств и что лучше
Тержинан: для безопасного лечения гинекологических инфекций

Один из наиболее эффективных местных препаратов для устранения острых и хронических вагинальных воспалений. Практически не имеет побочных действий, хорошо переносится, быстро возвращает физический комфорт.
Лекарственная форма и состав препарата Тержинан
Тержинан — комбинированное антимикробное медикаментозное средство широкого спектра. Производится в виде таблеток для местного — интравагинального применения. Это суппозитории, аналогичные свечам, но имеющие более плоскую форму и отличающиеся по структуре. В их составе нет воска.
Упаковка препарата содержит 6 или 10 таблеток желтоватого цвета, расфасованных в пластиковые или металлизированные блистеры с индивидуальными ячейками. Одна доза лекарства содержит 4 активных компонента:
200 мг. тенидазола: антибиотик, действенный против бактерий анаэробного класса;
100 мг. неомицина: аминогликозид, разрушающий белки аэробных микробов;
100000 МЕ нистатина: противогрибковое вещество;
4,7 мг. производного преднизолона: глюкокортикоидного гормона с противовоспалительным действием.
Вспомогательные соединения препарата: крахмал, лактоза, диоксид кремния, стеарат магния и другие.
Механизм действия таблеток Тержинан
Инструкция к препарату информирует, что Тержинан обладает выраженным антимикробным, антисептическим эффектом, устраняет грибковые инфекции, воспалительные процессы, способствует восстановлению баланса внутренней микрофлоры. Комбинация активных веществ в нем позволяет успешно лечить запущенные инфекционные заболевания, в том числе сочетанного характера, вызванные несколькими возбудителями:
грамположительными и грамотрицательными бактериями;
Тержинан помогает сохранить целостность эпителиальных покровов слизистых, предупреждает экссудативную инфильтрацию, развитие эрозивных и других поражений при воспалительных реакциях, нормализует уровень pH, облегчает симптомы острой фазы заболеваний, помогает быстро избавиться от зуда, жжения, отека тканей и патологических выделений.
Высокая концентрация компонентов обеспечивает быстрое уничтожение всех чувствительных к ним патогенов ранее, чем они успевают развить устойчивость к Тержинану. Вероятно, что активные вещества в составе препарата усиливают эффективность и продолжительность действия друг друга.
Антибиотики и преднизолон в составе лекарства активны лишь в области размещения. Всасывания их через слизистые оболочки в системный кровоток не происходит. Проникающие в организм концентрации активных веществ ничтожно малы.
Основные назначения для препарата Тержинан
По инструкции вагинальные таблетки показаны для применения:
при трихомонадных и вызванных гноеродными патогенами вагинитах
острых и хронических кольпитах неспецифического или смешанного происхождения, в том числе рецидивирующих;
В качестве профилактики развития инфекционных воспалений в полости матки и прилегающих тканях Тержинан назначают:
введением внутриматочных спиралей;
проведением абортов, диагностических выскабливаний;
перед проверкой проходимости маточных труб.
Врачебный опыт показывает, что препарат намного эффективнее аналогов справляется с осложненными случаями заболеваний, редко вызывает нарушения внутренней микрофлоры. Тержинан лучше других интравагинальных медикаментов избавляет от симптомов рецидивирующей молочницы, обострений уреаплазмоза.
Как применять Тержинан
Медикамент показан к использованию пациенткам с 16 лет. Подросткам Тержинан не рекомендуется из-за несовершенства внутренней влагалищной микрофлоры.
Перед использованием таблетку рекомендуется смочить в теплой воде.
Лежа на спине, аккуратно ввести препарат глубоко во влагалище.
После введения Тержинана не вставать в течение 10–15 минут, чтобы свеча случайно не выпала. Лучшее время для процедуры — вечером, перед сном.
Общая схема лечения: по 1 таблетке однократно каждые сутки в течение 6–20 дней. Для профилактического курса достаточно недели использования. При острых состояниях и рецидивирующих патологиях применять средство желательно не менее двух недель подряд. При менструальных выделениях прерывать лечение не рекомендуется. Исключение — повышение чувствительности тканей и появление раздражения слизистой при воздействии препарата в эти дни.
В период использования вагинальных таблеток важно тщательно заботиться о гигиене. Из-за специфических выделений растворившегося препарата требуется более частая смена нижнего белья. Рекомендуется использовать прокладки с достаточной степенью защиты.
Половой покой во время терапии необязателен, но может быть рекомендован гинекологом. Важно помнить, что нистатин в составе Тержинана может снижать эффективность средств барьерной контрацепции.
Через 5–7 суток по окончании курса лечения следует сделать повторный лабораторный анализ на наличие инфекции.
Разрешен ли Тержинан при беременности и лактации
Период ожидания ребенка и грудном вскармливание не исключают использования местного антибиотика. В первом триместре от его применения следует воздержаться из-за уязвимости плода. На более позднее сроке целесообразность лечения Тержинана нужно оговорить с врачом. Во время лактации препарат безопасен, так как не оказывает системного действия на организм матери.
Побочные эффекты и противопоказания
Тержинан не вызывает обострений имеющихся хронических патологий. Благодаря отсутствию системного действия не вступает во взаимосвязь с другими лекарствами. В редких случаях на фоне его применения возможно появление зуда и раздражения слизистых. Единственное противопоказание — индивидуальная непереносимость одного или нескольких компонентов. Ее признаки:
отек слизистой или резкая болезненность в месте введения.
В единичных случаях Преднизолон в составе таблеток может спровоцировать эрозивных поражения стенок влагалища. Кроме того, этот гормон требует осторожного применения средства при гипотиреозе, сахарном диабете, сердечно-сосудистых патологиях.
Цена препарата Тержинан
Средняя стоимость упаковки лекарства из 6 таблеток в аптечных сетях: 400–470 рублей. За препарат, содержащий 10 доз необходимо заплатить 510–600 рублей.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Вульвовагинальный кандидоз

В силу понятных причин клиенты аптек нечасто обращаются за советом первостольника по вопросам лечения т.н. деликатных недугов. К небольшому числу исключений в этом плане относится вульвовагинальный кандидоз: по данным опроса Ipsos Comcon, с жалобами посетительниц на «молочницу» в повседневной практике часто сталкивается почти половина российских провизоров (44,9%)1.
Кандида жжет
Возбудители вульвовагинальнога кандидоза (ВВК) — грибы рода Candida. В большинстве случаев это Candida albicans, однако в последние годы все чаще регистрируются инфекции, связанные и с другими видами (non-albicans) этого условно-патогенного микроорганизма: Candida glabrata, Candida tropicalis, Candida krusei и др. Следует подчеркнуть, что возникновение заболевания обусловлено не самим фактом присутствия кандид в организме (они постоянно обитают на слизистых оболочках кишечника, ротовой полости, влагалища), а их избыточным ростом и размножением. «Захватив» урогенитальный тракт, грибы колонизируют слизистую оболочку влагалища, внедряются в ее эпителий и подлежащие слои.
Характерный симптом «молочницы» — густые творожистые выделения с нейтральным запахом. При острой форме им, как правило, сопутствуют зуд, жжение и боль в области половых губ, усиление зуда во время сна или после водных процедур и полового акта, болевые ощущения во время секса и при мочеиспускании.
ВВК — заболевание весьма «назойливое»: до 50% женщин имеют ≥ 2 эпизодов острой «молочницы» в жизни, у 5% и вовсе развивается рецидивирующая форма (≥ 4 острых эпизодов в течение года)2.
Что вправе посоветовать первостольник (ОТС-зона)
Два основных класса лекарств для терапии ВВК — местные и пероральные противогрибковые средства, активные против грибов рода Candida. Согласно действующим Федеральным рекомендациям по ведению больных урогенитальным кандидозом, в случае острой «молочницы» предпочтение отдается местным (вагинальным) формам, при невозможности их использования в ход идут антимикотики системного действия3.
В ассортименте аптек есть множество безрецептурных препаратов из этих групп, которые разрешены к применению в рамках ответственного самолечения. Разумеется, этот факт ни в коей мере не отменяет основную рекомендацию клиентке с жалобами на симптомы «молочницы»: посетить гинеколога. Это необходимо как для максимально точной диагностики инфекции (спектр возбудителей, сопутствующие инфекции и т.п.), так и для подбора оптимальной терапии, ведь многие препараты с клинически доказанной высокой эффективностью относятся к рецептурному сегменту (см. раздел «Возможные назначения врача»).
Основная рекомендация. Местные противогрибковые средства
Обоснование предложения: подавляют/уничтожают возбудителей «молочницы» непосредственно в очаге инфекции.
Варианты предложения: вагинальные свечи Гинезол 7, Залаин, Клотримазол, Ливарол, Пимафуцин, вагинальные таблетки Кандид (500 мг), вагинальный гель Кандид, вагинальный крем Дафнеджин и др.
Факторы выбора препарата
Безрецептурные вагинальные антимикотики различного состава обладают схожим спектром противогрибкового действия. Различные лекарственные формы препаратов не имеют значимых отличий по эффективности, их выбор в основном определяется субъективными предпочтениями пациентки: кому-то больше по нутру свечи, кому-то — вагинальные таблетки, кому-то — гель или крем. Все вагинальные OTC-препараты от «молочницы» применяются с частотой 1 раз в день (на ночь).
Пожалуй, наиболее существенное отличие между местными OTC-препаратами — рекомендованная длительность терапии при острой «молочнице». Самыми удобными в этом плане можно назвать вагинальные свечи Залаин (сертаконазол) и вагинальные таблетки Кандид (клотримазол) в дозе 500 мг: курс лечения ими состоит из однократного введения препарата.
Другие безрецептурные средства применяют дольше:
- 3—5 дней — Ливарол;
- 3—6 дней — Пимафуцин или его генерики;
- 6—7 дней — Дафнеджин, свечи Клотримазол в дозе 100 мг, Гинезол 7, вагинальный гель Кандид.
Лечение проводится до полного исчезновения клинических симптомов острого ВВК.
2. Ограничения к применению
Одна из основных групп риска «молочницы» — беременные: у них заболевание развивается в 2—3 раза чаще, чем у небеременных женщин4. Из OTC-препаратов допустимо использование у этой категории пациенток свечей с натамицином (Пимафуцин, Примафунгин, Экофуцин). Большинство других местных средств противопоказано в I триместре, а на 3—9 месяцах беременности может применяться только по назначению и под наблюдением врача-гинеколога.
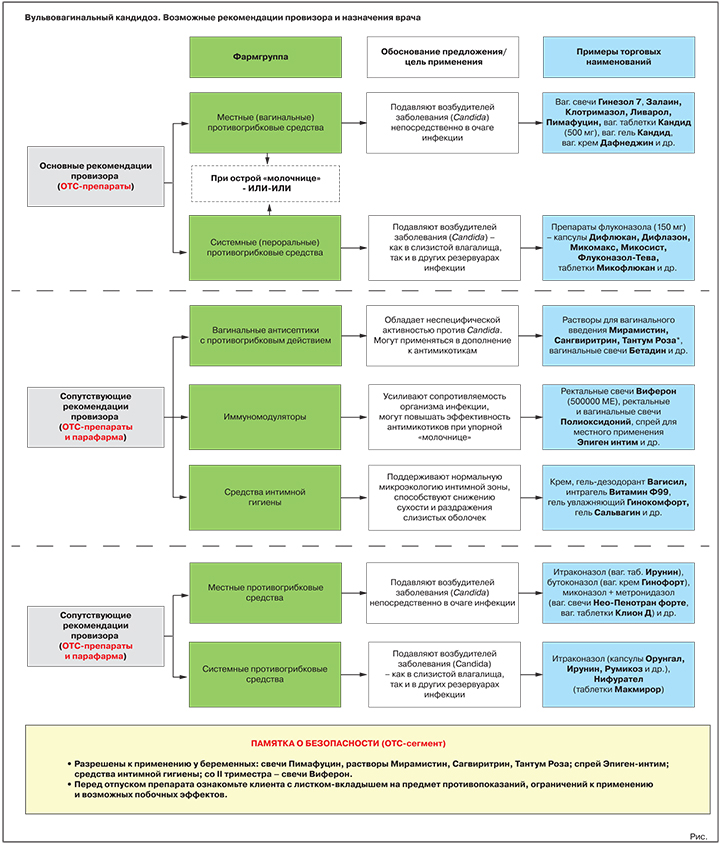
Альтернативная или дополнительная рекомендация. Пероральные противогрибковые средства
Обоснование предложения: подавляют/уничтожают возбудителей «молочницы».
Варианты предложения: препараты флуконазола (референтный препарат — капсулы Дифлюкан, генерики — капсулы Дифлазон, Микомакс, Микосист, Флуконазол-Тева, таблетки Микофлюкан и многие др.); препарат натамицина (таблетки Пимафуцин).
Факторы выбора препарата
1. Принцип действия
Если флуконазол всасывается в кровь и оказывает системное противогрибковое действие, то натамицин после приема внутрь действует только на уровне ЖКТ, который выполняет в организме роль одного из резервуаров Candida. Как следствие, при лечении острого ВВК флуконазол может применяться в качестве альтернативы местным вагинальным средствам, натамицин — только в качестве дополнения.
- При неосложненной «молочнице» флуконазол применяют однократно в дозе 150 мг. Форма выпуска 150 мг № 1 есть у всех препаратов флуконазола на российском рынке.
- При хронической (рецидивирующей) форме заболевания применяют ту же дозировку 1 раз в неделю, при этом длительность терапии устанавливается врачом.
- Режим приема натамицина при «молочнице» — по 1 таблетке 4 раза в сутки, 10—20 дней (после исчезновения симптомов рекомендуется принимать препарат еще несколько дней).
3. Ограничения к приему
- Флуконазол противопоказан при беременности, прием натамицина в этот период возможен.
- Флуконазол может вызывать головокружение, о чем следует предупредить пациенток, управляющих автомобилем.
4. Терапевтическая эквивалентность
Если пероральный натамицин в настоящее время представлен в России лишь одним торговым наименованием, то флуконазолов, напротив, чрезвычайно много. Не ставя под сомнение факт сопоставимой эффективности различных препаратов с этим МНН в равнозначных дозировках и лекарственных формах, тем не менее, обозначим те генерики, которые официально признаны FDA терапевтически эквивалентными по отношению к Дифлюкану (код эквивалентности AB). Из препаратов, зарегистрированных в России, к таковым относятся Микофлюкан и Флуконазол-Тева5.
Возможные сопутствующие рекомендации
Антисептики с противогрибковыми свойствами
Обоснование предложения: обладают неспецифической активностью против Candida. Могут использоваться в дополнение к специализированным противогрибковым средствам, в т.ч. при подозрении на смешанные инфекции.
Варианты предложения: растворы для вагинального введения Мирамистин, Сангвиритрин, Тантум Роза, вагинальные свечи Бетадин и др.
На заметку провизору
- В период беременности возможно применение растворов Мирамистин, Сангвиритрин, Тантум Роза. Не рекомендуется применять со II триместра беременности свечи Бетадин.
- Тантум Роза (бензидамин), зарегистрированный как НПВП, обладает не только антисептическими свойствами, но и выраженным местным противовоспалительным и обезболивающим действием.
- Курсы применения при «молочнице»:
- Бетадин — по 1 свече 1—2 раза в день, 7 суток;
- Мирамистин — 2—4 спринцевания (по 10 мл) в день, до 2 недель;
- Сангвиритрин — 1—2 спринцевания в сутки (1 ч. л. раствора на 200 мл теплой воды), 5 дней;
- Тантум Роза — 2 спринцевания в сутки (по 1 флакону) 3—5 раз в день.
Иммуномодуляторы
Обоснование предложения: усиливают сопротивляемость организма инфекции, могут повышать эффективность противогрибковых средств при упорном течении заболевания.
Варианты предложения: ректальные свечи Виферон (500 000 МЕ), ректальные и вагинальные свечи Полиоксидоний, спрей для местного применения Эпиген интим и др.
На заметку провизору
- Виферон разрешен к применению с 14-й недели беременности. Эпиген интим может использоваться беременными на любом сроке. Полиоксидоний этой группе пациенток противопоказан.
- При «молочнице» иммуномодуляторы применяются в комплексе с противогрибковыми средствами.
- Курсы применения при «молочнице»:
- Виферон (500 000 ЕД) — ректально, по 1 свече 2 раза в день, 5—10 суток;
- Полиоксидоний — ректально и вагинально: по 1 суппозиторию (6 мг или 12 мг) 1 раз в сутки ежедневно в течение трех дней, затем через день, курсом 10—20 суппозиториев;
- Эпиген интим — вагинально, по 1—2 впрыскивания 3—4 раза в день, 7—10 суток.
Средства интимной гигиены
Обоснование предложения: при регулярном применении поддерживают нормальную микроэкологию интимной зоны, способствуют снижению сухости и раздражения слизистых оболочек, уменьшают риск новых вагинитов.
Варианты предложения: гель-дезодорант Вагисил, интрагель Витамин Ф99, гель увлажняющий Гинокомфорт, гель Сальвагин и др.
На заметку провизору
- Средства этой группы могут применяться в период беременности.
- Во время острой «молочницы» следует избегать средств, вызывающих выраженное снижение pH влагалища (в пределах ≤ 3,5), поскольку сильно закисленная среда благоприятствует росту кандид. По той же причине в острый период заболевания не рекомендованы вагинальные пробиотики и пребиотики.
Возможные назначения врача (Rx-зона)
Противогрибковые средства местного действия
Цель применения: прямое подавление/уничтожение возбудителей заболевания в очаге инфекции.
Представители: итраконазол (вагинальные таблетки Ирунин), бутоконазол (вагинальный крем Гинофорт), фентиконазол (вагинальный крем или вагинальные капсулы Ломексин), миконазол + метронидазол (вагинальные суппозитории Нео-Пенотран, Нео-Пенотран форте, вагинальные таблетки Клион Д) и др.
На заметку провизору
- Общие преимущества вагинальных форм препаратов перед системными средствами — быстрое начало действия непосредственно в эпицентре инфекции, отсутствие системных побочных эффектов при соблюдении правильного режима дозирования.
- Ряд местных Rx-препаратов (Нео-Пенотран, Гайномакс, Метрогил Плюс и др.) наряду с противогрибковым компонентом содержит антибактериальное и противопротозойное средство из группы 5-нитроимидазолов (метронидазол, тиоконазол или др.). Благодаря такому комбинированному составу они нередко назначаются гинекологами при смешанных инфекциях — сочетании «молочницы» с бактериальным вагинозом и/или трихомониазом.
Пероральные противогрибковые средства
Цель применения: прямое подавление/уничтожение возбудителей «молочницы».
Представители: итраконазол (капсулы Орунгал, Ирунин, Итраконазол-Тева, Румикоз и др.), нифурател (таблетки Макмирор), нистатин (таблетки Нистатин).
На заметку провизору
- Если препараты итраконазола и нифуратела при острой «молочнице» могут назначаться как альтернатива местным средствам, то таблетки с нистатином — исключительно как дополнение. Как и натамицин, они практически не всасываются из ЖКТ и используются лишь для противогрибковой санации кишечника. По сути они являются средствами локального, а не системного действия.
- Общие преимущества средств системного действия — распределение не только в ткани влагалища, но и в другие резервуары кандиды (кишечник, ротовая полость), удобство приема (внутрь).
- При рецидивирующей молочнице пероральные средства системного действия могут назначаться в комбинации с местными препаратами.
Иммуномодулирующие средства
Цель применения: нормализация параметров врожденного иммунитета, повышение терапевтической результативности противогрибковых препаратов при упорной, рецидивирующей «молочнице».
Представители группы: интерферон альфа-2b + таурин + бензокаин (вагинальные и ректальные суппозитории Генферон), синтетический пептид (раствор для местного применения Гепон), оксодигидроакридинилацетат натрия (раствор для инъекций Неовир) и др.
На заметку провизору
Перечисленные иммуномодуляторы могут назначаться врачами не только при ВВК, но и при других инфекционных гинекологических заболеваниях (бактериальный вагиноз, трихомониаз и др.).
Бактериальный вагиноз в вопросах и ответах
*Производственный комплекс компании оснащен современным оборудованием от ведущих зарубежных поставщиков фармацевтического оборудования: IMA, Glatt, DGM и других
- Поделиться
- Скачать
- Распечатать
—>
Бактериальный вагиноз (БВ) нельзя назвать жизненно опасным заболеванием, хотя он приносит женщинам массу неприятностей. Даже при правильной и тщательной гигиене уже через пару часов после принятия душа у женщин снова появляются неприятные ощущения, выделения и прочие симптомы БВ.
Что такое БВ?
БВ – это инфекционное невоспалительное заболевание влагалища. БВ является самой частой вагинальной инфекцией и возникает примерно у 50% женщин детородного возраста. Часто БВ рецидивирует: у трети женщин симптомы БВ возвращаются уже через месяц после проведенного лечения, а в течение года число женщин, вынужденных повторно обратиться за помощью к гинекологу, достигает 80%.
Почему возникает БВ?
Здоровая микрофлора влагалища на 95-98 % состоит из лактобактерий. При снижении уровня лактобактерий во влагалище начинают активно размножаться условно патогенные микроорганизмы – гарднерелла, микоплазма, некоторые виды анаэробов. При этом меняется микрофлора влагалища, и эпителий перестает выполнять защитную функцию.
Какие факторы могут привести к БВ?
На состояние здоровой микрофлоры отрицательно влияют определенные факторы: нарушение гормонального баланса, нарушение менструального цикла, заболевания половых органов, ослабление иммунной системы, оперативные вмешательства (аборт, длительное использование внутриматочных спиралей), неправильное применение антибиотиков. Частая смена сексуальных партнеров, спринцевание антисептическими препаратами и использование спермицидов также нарушает микрофлору влагалища. Действие этих факторов и приводит к развитию БВ.
Как проявляется БВ?
Для БВ характерны зуд и жжение во влагалище, выделения из влагалища белого или серого цвета. При этом выделения имеют неприятный «рыбный» запах, усиливающийся после полового контакта и во время менструации. При длительно протекающем БВ выделения становятся густыми, тягучими и липкими, иногда пенятся, приобретают желтовато-зеленоватую окраску. Иногда БВ может протекать бессимптомно в течение нескольких лет.
Чем опасен БВ?
При БВ увеличивается риск развития воспалительных заболеваний органов малого таза и осложнений во время беременности и родов. Часто именно БВ служит причиной преждевременных родов, рождения детей с недостаточным весом и патологиями, осложнений у матери и ребенка после родов.
Как лечить БВ?
Поиск эффективного и безопасного препарата до сих пор остается актуальной проблемой у медиков, несмотря на достаточно большой выбор ЛС. Традиционное лечение с использованием препаратов системного действия далеко не всегда приводит к желаемому результату и нередко сопровождается развитием побочных эффектов (диспепсические расстройства, развитие аллергических реакций, отрицательное влияние на печень и почки). Терапия с использованием большинства препаратов местного действия должна быть длительной ( 10-14 дней), что не очень удобно. В связи с этим пристальное внимание специалистов в последнее время обращено в сторону препарата Клиндацин.
Что представляет собой Клиндацин?
Клиндацин – препарат для интравагинального применения. Его активное действующее вещество — клиндамицина фосфат, антибиотик из группы линкозамидов. Клиндацин обладает широким спектром действия в отношении анаэробных микроорганизмов, вызывающих БВ, и оказывает бактериостатическое и бактерицидное действие. Клиндацин- один из немногих препаратов, утвержденных для лечения БВ современными международными стандартами и российскими рекомендациями.
В какой лекарственной форме выпускается Клиндацин?
Клиндацин выпускается в виде вагинальных суппозиторий (3 суппозитории по 100 мг), которые отпускаются без рецепта.
Как правильно использовать Клиндацин?
Клиндацин вводится во влагалище 1 раз в сутки перед сном в течение 3-7 дней по 1 суппозитории.
В чем преимущества препарата Клиндацин?
Клиндацин высокоэффективен против основных возбудителей БВ, хорошо переносится и не оказывает системного действия на организм, поскольку действует непосредственно в месте введения. Препарат удобен в применении (всего 1 раз в сутки) и курс лечения короткий (от 3 до 7 дней). Высокий уровень безопасности позволяет врачам назначать Клиндацин женщинам во II и III триместре беременности.
Гарднереллёз (бактериальный вагиноз)

Эти термины не являются полными синонимами. Бактериальный вагиноз — это дисбактериоз влагалища, т.е. состояние, при котором нарушается соотношение микроорганизмов, в норме живущих во влагалище. Тех, которых должно быть больше (молочных бактерий), становится меньше, и наоборот, те, кого в норме должно быть немного, размножаются. Гарднерелла — одна из тех бактерий, которых должно быть меньше, но не единственнная. Таким образом, вагиноз — это не инфекция (не только не передающаяся половым путем, но вообще не инфекция, т.е. никак не передается и им нельзя заразиться), бактерии не приходят извне, а только перегруппировываются свои. Особенностями бактериоскопической картины при вагинозе является небольшое число лейкоцитов, т.к. нет возбудителей инфекции и воспалительного процесса. Поэтому бактериальным вагинозом (гарднереллезом) не заражаются, и это состояние, не требующее лечения партнера. Отсутствуют и внешние признаки воспаления: покраснение слизистой, отек, кровоточивость. Именно поэтому это состояние называется вагиноз (заболевание влагалища), а не вагинит (воспаление влагалища).
В норме во влагалище поддерживается кислая, богатая кислородом среда, благоприятная для размножения молочных бактерий. При изменении условий среды — отсутствии кислорода и защелачивании — молочные бактерии вытесняются теми, для кого эти условия благоприятны: гарднереллами и другими бактериями, живущимии в щелочной среде и не использующими кислород.
Причинами развития бактериального вагиноза могут быть:
1. Ношение плотно прилегающего синтетического белья, облегающих синтетических брюк, т.е. создание препятствий для проникновения кислорода.
2. Злоупотребление прокладками на каждый день и тампонами — по той же причине.
3. Длительный прием антибиотиков, убивающих в том числе и молочные бактерии.
4. Неправильное питание — недостаток в рационе кисломолочных продуктов, являющихся источником молочных бактерий для организма.
5. Хронические заболевания кишечника и другие состояния, вызывающие дисбактериоз, — молочные бактерии приходят с пищей и живут в кишечнике.
6. Иммунодецифит — неспособность иммунной системы справиться с неполадками в организме.
Симптомы бактериального вагиноза: выделения беловато-серые, однородные, липкие, с резким неприятным «рыбным» запахом.
Диагноз бактериального вагиноза ставится на основании жалоб, особенностей выделений и бактериоскопии (мазок на флору с окраской по Граму). ПЦР (ДНК-диагностика, полимеразная цепная реакция) на гарднереллез проводить не следует: во-первых, гарднерелла — не единственная бактерия, размножающаяся при вагинозе, т.е. отсутствие гарднереллеза не есть отсутствие бактериального вагиноза; а во-вторых, гарднерелла и в норме может присутствовать во влагалище, и положительный результат такого высокочувствительного метода, как ПЦР, может говорить только о ее присутствии, а не о преобладании.
Нормальная бактериоскопическая картина — палочки Дедерляйна (молочные бактерии). Они должны определяться в мазке вместе с эпителиальными клетками (поверхностный слущивающийся слой стенок влагалища) и небольшим количеством лейкоцитов (до 20 в поле зрения микроскопа).
При бактериальном вагинозе происходит изменение влагалищной флоры: преобладание мелкой палочки над нормальной палочкой молочной бактерии, и наличие «ключевых» клеток — картины, встречающейся только при бактериальном вагинозе: это клетки эпителия, «облепленные» мелкой палочкой.
Более точно бактериальный вагиноз влагалища определяется с помощью бактериологического исследования (посев). При этом определяют количественное соотношение молочных бактерий, гарднерелл и других бактерий. Особенно полезен этот метод для контроля эффективности лечения.
Лечение
Первым этапом является подавление избыточного количества «плохих» бактерий, вторым — заселение освободившейся ниши «хорошими». Поэтому вначале применяют препараты против анаэробных (бескислородных) бактерий: препараты метронидазола или клиндамицина — в основном местно в виде свечей и гелей, иногда и системно в виде таблеток. Лечат только женщину, потому что вагиноз — это не инфекция и не передается половым путем.
Второй этап — заселение влагалища молочнокислыми бактериями. Назначается диета, их содержащая (биокефиры, йогурты, квашеная капуста), дополнительные препараты молочных бактерий (лактобактерин, ацилакт, «Нарине») — внутрь и местно (свечи ацилакт, «Жлемик»). Назначение препаратов молочнокислых бактерий возможно только после пересдачи анализов и убеждения в том, что нет вагинального кандидоза (грибкового кольпита, «молочницы»), который часто развивается на фоне лечения вагиноза и прекрасно прогрессирует в кислой среде, совместно с молочнокислыми бактериями.
Параллельно идеально обследоваться на дисбактериоз кишечника и при необходимости пролечить его. Дисбактериоз редко развивается изолированно и «на пустом месте» — как правило, это общий для организма процесс, и имеет свои причины и предрасполагающие факторы (см. выше). Если их не устранить, он либо останется, либо возникнет снова, создавая впечатление «неправильного лечения».
1. если у Вас внезапно появились выделения, сопровождающиеся резким неприятным запахом, не спешите обвинять партнера в измене или грешить на заразу в бассейне.
2. откажитесь на время от прокладок «на каждый день», которые маскируют неполадки, давая им время прогрессировать, а также нарушают кислородный режим.
3. сходите к гинекологу и получите результаты мазка по Граму
4. при диагнозе «бактериальный вагиноз» выполните указанные назначения, обогатите свой рацион молочнокислыми продуктами.
5. во время лечения половая жизнь возможна; предохраняться необходимо при приеме препаратов внутрь (поскольку они противопоказаны при беременности); способ предохранения любой (если Вы используете оральные контрацептивы, помните, что их эффективность снижается при одновременном приеме антибиотиков, и в это время необходимо дополнительное предохранение презервативом).
6. после лечения нужно сдать повторный мазок и соблюдать меры профилактики рецидивов
1. если Вы подозреваете у своей партнерши какие-то гинекологические расстройства, заставьте ее не заниматься самолечением и не откладывать, а обратиться к специалисту.
2. если Вашей партнерше поставили диагноз «бактериальный вагиноз» (гарднереллез), знайте, что это состояние не инфекционное, не передается никаким путем, в том числе половым. Однако это не мешает Вам тоже пройти обследование — параллельно могут выявиться другие заболевания.
3. лечиться от гарднереллеза Вам не нужно. Однако бывают случаи, когда вместе с гарднереллезом обнаруживают настоящую инфекцию. Тогда лечиться нужно обоим партнерам, по всем правилам лечения заболеваний, передающихся половым путем, — одновременно, одними и теми же препаратами, предохраняясь презервативом до получения положительных результатов лечения (контрольных мазков).
4. половая жизнь во время лечения вагиноза возможна без ограничений.
Флуомизин или тержинан: сравнение средств и что лучше
- Издательство «Медиа Сфера»
- Журналы
- Подписка
- Об издательстве
- Рекламодателям
- Доставка / Оплата
- Контакты
Кафедра акушерства и гинекологии лечебного факультета Московского государственного медико-стоматологического университета
Гинекологическое отделение №2 Городской клинической больницы №36, Москва
Лечение беременных с бактериальным вульвовагинитом в I-II триместрах беременности
Журнал: Российский вестник акушера-гинеколога. 2012;12(4): 85-87
Манухин И. Б., Пономарева Ю. Н., Ермолинский И. И. Лечение беременных с бактериальным вульвовагинитом в I-II триместрах беременности. Российский вестник акушера-гинеколога. 2012;12(4):85-87.





С целью изучения эффективности применения флуомизина обследованы 60 беременных в сроки гестации от 4 до 22 нед в возрасте от 18 до 40 лет с верифицированным диагнозом «бактериальный вульвовагинит», которые в течение 6 дней на ночь принимали вагинальные таблетки флуомизина. Для оценки эффективности терапии использовали клинические и лабораторные показатели, подсчет «общего симптоматического счета», регистрацию нежелательных явлений. Установлено, что лечение флуомизином сопровождалось нивелированием клинической симптоматики влагалищной инфекции, снижением «общего симптоматического счета», улучшением лабораторных показателей и нормализацией микрофлоры влагалища, нежелательных явлений или побочных реакций не выявлено. Флуомизин является высокоэффективным препаратом для лечения бактериального вульвовагинита во время беременности малых сроков — в I-II триместрах.
Кафедра акушерства и гинекологии лечебного факультета Московского государственного медико-стоматологического университета
Гинекологическое отделение №2 Городской клинической больницы №36, Москва
Инфекции нижних отделов половых путей составляют 57,6% в структуре всех инфекционно-воспалительных заболеваний женских половых органов, а при беременности вульвовагиниты развиваются в 2-4 раза чаще, чем у небеременных [1, 7]. Урогенитальные инфекции являются фактором риска, а иногда и одной из причин возникновения осложнений беременности и родов: невынашивания, преждевременного разрыва плодных оболочек, плацентарной недостаточности, внутриутробного инфицирования, преждевременных родов, послеродовых гнойно-септических заболеваний у матери и новорожденного [2, 5].
Необходимость проведения лечебных мероприятий при урогенитальных инфекциях у беременных очевидна. Вместе с тем изменения гормонального фона, обусловленные беременностью, инициируют нарушения баланса между представителями влагалищного микробиоценоза, что приводит к возникновению источника инфекции в самом организме и предопределяет особенности клинического течения инфекций во время беременности — это стертая клиническая симптоматика, разнообразие клинических форм и высокий риск развития осложнений на фоне бессимптомного течения. В этом контексте использование средств недифференцированной терапии у беременных имеет широкие клинические показания: неполное обследование, III-IV степень чистоты влагалища, рецидивирующий бактериальный вагиноз в анамнезе, микстинфекции. При этом выбор препарата «скорой помощи» при беременности является чрезвычайно сложной задачей, поскольку требует соблюдения определенных условий. Прежде всего препарат должен обладать широким спектром действия, не нарушающим функциональную активность лактобацилл и их биологический цикл, далее — в состав препарата не должны входить антибиотики, обладающие системным эффектом. Необходимо учитывать безопасность его применения для матери и плода в различные сроки беременности, возможность начала терапии до получения анализов и переносимость препарата. В то же время арсенал имеющихся лекарственных средств, удовлетворяющих всем этим требованиям для применения в ранние сроки беременности, в настоящее время крайне ограничен.
Цель исследования — изучение эффективности флуомизина в лечении бактериального вульвовагинита при беременности ранних сроков (I-II триместр).
Материал и методы
Исследование проводилось в 2011 г. на базе гинекологического отделения №2 Городской клинической больницы №36 Москвы.
Обследованы 60 беременных в возрасте от 18 до 40 лет, средний возраст — 26,4 года, с верифицированным диагнозом «бактериальный вульвовагинит», которые в течение 6 дней на ночь принимали вагинальные таблетки флуомизина.
Флуомизин является антисептическим препаратом местного применения с универсальным механизмом действия — повреждение клеточной мембраны. Под влиянием действующего вещества увеличивается проницаемость клеточной мембраны, что приводит к гибели патогенных агентов. После воздействия на клеточную поверхность происходит денатурация белка и блокирующий эффект на реакции обмена. Противомикробное действие обусловлено наличием в составе препарата четвертичных аммониевых солей и деквалиния хлорида. Регистрационный номер лекарственного средства Флуомизин 008618/09, международное непатентованное название — деквалиния хлорид. Лекарственная форма: таблетки вагинальные №6. Одна таблетка содержит деквалиния хлорид 10 мг (активное вещество), лактозу моногидрат, целлюлозу микрокристаллическую, магния стеарат (вспомогательные вещества) [3].
Следует подчеркнуть, что флуомизин — препарат широкого спектра действия, и после растворения 1 вагинальной таблетки во влагалище концентрация деквалиния хлорида составляет около 4000 мг/л, что во много раз превышает минимальную ингибирующую концентрацию для большинства аэробных бактерий (Staphylococcus aureus, Streptococcaceae групп А, В, С, Listeria spp., Escherichia coli, Klebsiella spp., Pseudomonas spp., Serratia spp., Proteus spp., Gardnerella vaginalis), анаэробных микроорганизмов (Bacteroides spp., Atopobium vaginae, Prevotella spp., Porphyromonas spp., Peptostreptococci spp.), грибов (Candida albicans, glabrata, krusei, tropicalis) и простейших (Trichomonas vaginalis) [4, 6, 7].
Флуомизин разрешен к применению в течение всего периода беременности и лактации [3].
Включение пациенток в исследование основывалось на следующих критериях: беременность от 4 до 22 недель, возраст 18-40 лет, подтвержденный диагноз «бактериальный вульвовагинит», строгое соблюдение указаний врача, способность к адекватному сотрудничеству.
Критериями исключения являлись любые из признаков, которые выявлялись в течение скрининга и обследования пациенток — непереносимость компонентов препарата, язвенные поражения эпителия влагалища и шейки матки, специфические инфекции (вирусы, ИППП, кандидоз), применение антибактериальных препаратов как местных, так и системных.
Наблюдение проводилось в три последовательных этапа. Скрининговое обследование, не превышающее трех дней, в течение которого выяснялись анамнестические данные, проводились физикальное обследование, забор материала для проведения лабораторных исследований: мазок содержимого влагалища для микроскопии (количество лейкоцитов, наличие/отсутствие патогенной или нормальной микрофлоры), серологическое исследование крови на RW, ВИЧ, исследование на ИППП, бактериологическое исследование влагалищного содержимого, постановка предварительного диагноза.
По завершении скрининговых процедур, которые не превышали трех дней, проводилась оценка данных лабораторных исследований, постановка окончательного диагноза, использование критериев включения/исключения и назначение флуомизина по 1 вагинальной таблетке на ночь в течение 6 дней.
После завершения терапии флуомизином вновь проводилось физикальное обследование, забор материала для проведения лабораторных исследований (мазок содержимого влагалища для микроскопии, бактериологическое исследование влагалищного содержимого), оценка эффективности терапии по клинико-лабораторным критериям (мазок из влагалища и физикальное обследование) и регистрация нежелательных явлений.
Для оценки действия препарата использовались показатели эффективности лечения, которые составили три основных кластера: первичные параметры, вторичные параметры и оценка переносимости.
Первичные параметры включали клинические показатели выздоровления (отсутствие патологических выделений, рН содержимого влагалища менее 4,5, отрицательный аминотест, число лейкоцитов менее 10 в поле зрения, отсутствие «ключевых клеток») и микробиологическую оценку микрофлоры влагалища (количественный состав).
Вторичные параметры основывались на подсчете «общего симптоматического счета» (оценка четырех принципиальных симптомов вагинальной инфекции — выделения, жжение, зуд, покраснение) с использованием четырехуровневой оценочной шкалы: 0 — отсутствует, 1 — легкие проявления, 2 — умеренные, 3 — тяжелые), общей оценки пациентки и безопасности применения.
Для мониторинга переносимости препарата использовалась регистрация нежелательных явлений, течения сопутствующих заболеваний и лабораторных показателей.
Данные представлены в виде M±m, где M — среднее арифметическое, m — ошибка среднего. Для оценки статистически значимых различий полученных данных использовали критерий Стьюдента, критический уровень значимости принимался меньшим или равным 0,05. Результаты по «общему симптоматическому счету» рассчитывали при помощи непараметрического критерия Вилкоксона-Манна-Уитни. Клинические и микробиологические параметры оценивались с использованием приемов описательной статистики.
Результаты и обсуждение
Проведенное исследование показало, что 56 (93,3%) беременных при 0 визите (скрининг) предъявляли жалобы на выделения из половых путей, 30 (50,0%) пациенток отмечали жжение в области наружных половых органов и 28 (46,7%) — зуд промежности и влагалища. При этом оценка «общего симптоматического счета» составила в среднем 5,13±1,31.
Физикальное обследование установило, что у всех 60 пациенток имелись патологические выделения из половых путей, гиперемия слизистой влагалища, положительный аминотест, рН влагалищных выделений колебался в пределах 4,6-4,9 и составил в среднем 4,71±0,12, микроскопия вагинальных мазков соответствовала III-IV степени чистоты.
При микробиологическом исследовании содержимого влагалища у пациенток обнаруживались представители кокковой и кишечной групп микроорганизмов в количестве более 10 6 КОЕ/мл, что сопровождалось угнетением роста молочно-кислых бактерий: у 61,7% пациенток выделен Staphylococcus aureus, у 36,7% — Enterococcus faecium, у 15,0% — Haemophilus influenzae, у 55,0% — Enterobacter aerogenes, у 20,0% — Escherichia coli, у 16,7% — Klebsiella spp., у 21,6% — Proteus vulgaris. В свою очередь Lactobacilli spp. в количестве, превышающем 10 6 КОЕ/мл, выявлялись менее чем у четверти обследованных (23,3%).
После проведенного лечения всеми женщинами отмечено значительное улучшение самочувствия, выразившееся в нивелировании клинической симптоматики: только 4 пациенток (6,7%; р  Рисунок 1. Динамика симптомов влагалищной инфекции на фоне лечения флуомизином. Средняя оценка «общего симптоматического счета» составила 1,33±1,36 (p=0,046).
Рисунок 1. Динамика симптомов влагалищной инфекции на фоне лечения флуомизином. Средняя оценка «общего симптоматического счета» составила 1,33±1,36 (p=0,046).
При физикальном исследовании патологические выделения из влагалища отмечены у 2 пациенток (3,3%; р 6 КОЕ/мл: у 6,7% больных выявлялся рост Staphylococcus aureus (р 6 КОЕ/мл, по окончании терапии не изменилось — 26,7% против 23,3% при скрининге (р=0,669), что связано с отсутствием отрицательного влияния препарата на функциональную активность лактобацилл (рис. 2).  Рисунок 2. Количественный состав влагалищной флоры на фоне лечения флуомизином.
Рисунок 2. Количественный состав влагалищной флоры на фоне лечения флуомизином.
Эффективность приема флуомизина для лечения бактериального вульвовагинита при беременности в I-II триместре составила 91,7±3,6. Все пациентки завершили полный шестидневный курс терапии флуомизином, в виде вагинальных таблеток. Нежелательных явлений или побочных реакций на препарат не выявлено. Кроме того, пациентки отметили, что флуомизин прекрасно растворяется во влагалище и не вытекает, применение 1 раз в сутки на ночь комфортно, одной упаковки достаточно на весь период лечения.
Выводы
1. Проведенное исследование установило, что вагинальные таблетки флуомизина, применяемые по одной на ночь в течение 6 дней, являются высокоэффективным препаратом для лечения бактериального вульвовагинита во время беременности ранних сроков.
2. Препарат Флуомизин безопасен, удобен в применении, хорошо переносится больными и может быть рекомендован для широкого практического использования.