Какой наркоз лучше и эффективнее спинальный или общий
Спинальная и эпидуральная анестезия
СПИНАЛЬНАЯ И ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ: ПРЕИМУЩЕСТВА
Подробнее остановимся на отдельных видах регионарной анестезии — популярных и востребованных на сегодняшний день.
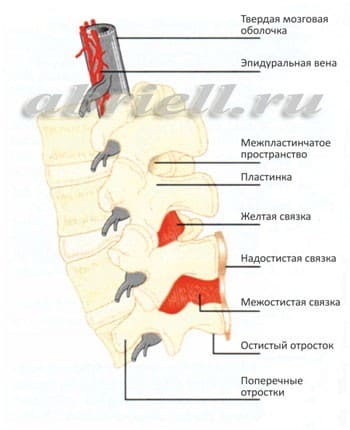
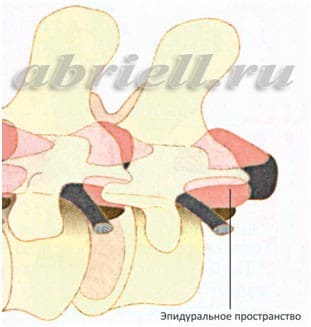
Вам встретятся некоторые медицинские термины, без которых невозможно обойтись. Для начала хотим показать Вам некоторые рисунки отражающие строение позвоночника человека. Обратите внимание на два сектора: субарахноидальное пространство и эпидуральное пространство, и их расположение по отношению к спинному мозгу:
Спинномозговой канал имеет три соединительнотканные оболочки, защищающие спинной мозг: твердую мозговую оболочку, паутинную (арахноидальную) оболочку и мягкую мозговую оболочку. Непосредственно спинной мозг и его корешки укрывает хорошо васкуляризированная мягкая мозговая оболочка, а субарахноидальное пространство отграничено двумя прилегающими друг к другу оболочками – паутинной и твердой мозговой.
СПИНАЛЬНАЯ АНЕСТЕЗИЯ
Спинальная анестезия – — один из наиболее популярных методов анестезии. Для спинальной анестезии применяются препараты, хорошо знакомые вам по стоматологической практике: лидокаин, маркаин. Происходит блокада всех видов чувствительности (в первую очередь болевые сигналы), для чего вводится анестетик в ликвор, заполняющий субарахноидальное пространство спинномозгового канала. Местный анестетик вводится в область, располагающуюся близко к спинному мозгу. Спинной мозг не затрагивается, так как используется очень тонкая игла, которая вводится в субарахноидальное пространство ниже его окончания, то есть только на поясничном уровне и ниже второго поясничного позвонка. Показательны следующие рисунки:
В зависимости от вида вводимого местного анестетика при спинальной анестезии можно добиться разного по распространённости и продолжительности обезболивания. Мы используем препараты, вызывающие те же эффекты, что и эпидуральная анестезия, но на уровне от нижних отделов живота (ниже уровня пупка) до стоп. При данном виде обезболивания можно выполнять следующие операции:
— липосакция в области ног;
— эндопретезирование ягодиц и др.
Преимущества спинальной анестезии:
(а) тратится меньше времени на проведение;
(б) быстрее развивается сегментарная блокада;
(в) высокое качество обезболивания по сравнению с другими методами для конкретных операций.
ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ
Эпидуральная анестезия – — также один из самых популярных методов анестезии. Для эпидуральной анестезии применяются препараты: лидокаин, маркаин, наропин. Анестетик вводят в пространство над твердой мозговой оболочкой спинного мозга. Блокируются все виды чувствительности от отделов в зоне действия анестетика. Чаще всего в область прокола вводят сначала иглу, а по ней мягкую гибкую трубочку – катетер, по которому в случае необходимости можно добавлять лекарство, иглу же вынимают.
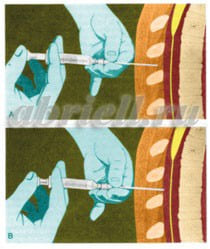
Процедура установки эпидурального катетера выполняется в стерильных условиях под местным обезболиванием, она практически безболезненна.
Учитывая анатомические особенности расположения эпидурального пространства (отделено от спинного мозга несколькими мозговыми оболочками – твердой, паутинной и мягкой), введение катетера может выполняться, как на грудном, так на поясничном уровне. Структуры спинного мозга при этом абсолютно не затрагиваются.
Поэтому, для пластических операций эпидуральная анестезия может выполняться на верхнем уровне (например, для выполнения абдоминопластики) и заканчивая нижним уровнем (липофиллинг голеней). В послеоперационном периоде может продолжаться постоянное обезболивание многочасовым введением препарата специальным дозирующим устройством. При этом пациент активен, ведёт удобный для него образ жизни до выписки из клиники.
Преимущества эпидуральной анестезии:
- меньше риск развития головных болей;
- способность удлинить блок, вводя дополнительные дозы препарата через установленный в эпидуральное пространство катетер;
- есть возможность использовать катетер после операции для дальнейшего обезболивания в палате.
Противопоказания для спинальной и эпидуральной анестезий общие:
- Нарушение свёртывающей системы крови
- Инфекция в месте пункции
Возможные осложнения:
- Боль в спине и пояснице. По сравнению со спинальной анестезией, боль в спине после эпидуральной анестезии возникает чаще и продолжается дольше. Интенсивность болей незначительная. Причина этого осложнения чётко не выяснена, хотя в качестве объяснения выдвигаются следующие предположения: травма окружающих тканей иглой, растяжение связочного аппарата позвоночника. В течение нескольких дней боли проходят самостоятельно, можно 3-5 дней принимать найз, индометацин, диклофенак, посоветовавшись предварительно с врачом.
- Головные боли. Чаще возникает после спинальной анестезии. Характеризуются умеренными проявлениями или вообще их отсутствием в положении на спине и значительным усилением в лобно-затылочной области при подъёме головы. У большинства пациентов проходят самостоятельно от нескольких дней до недели. Лечение включает постельный режим, обильное питьё, по необходимости обезболивание, дополнительное введение растворов в вену. Установлено положительное влияние от кофеина.
- Неврологические повреждения. Возникают редко и связаны с введением местных анестетиков высокой концентрации. В нашей клинике такие препараты не используются.
- Эпидуральная гематома. Очень редкое осложнение, в основном связанное с патологией свёртывающей системы крови или приёмом пациентами препаратов, увеличивающих кровоточивость.
СПИНАЛЬНАЯ И ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ: вместо заключения
Абсолютных показаний для спинальной и эпидуральной анестезии. Но есть положения (например, предпочтения пациента, общее состояние его здоровья, место операции), при которых спинальная и эпидуральная анестезия становятся методами выбора (то есть, желательно проводить именно их). В эстетической хирургии учитываются цели анестезии, о которых уже упоминалось ранее:
- Прекрасное обезболивание во время операции;
- Используется мало препаратов для наркоза;
- Меньшее воздействие анестезии на функцию различных систем органов;
- Значимо меньше кровопотеря;
- Меньше тромбоэмболических осложнений;
- Ранняя активизация;
- Снижение частоты осложнений анестезии: тошнота, рвота, сонливость;
- Возможность проводить более качественное обезболивание после операции.
Показательными примерами являются операции на ягодицах, когда пациентка во время операции лежит на животе. Если на то нет желания самого пациента, просто незачем создавать неудобства, которые непременно придётся испытывать , если проводить общую анестезию с установкой трубки в дыхательные пути. Обычно применяется прекрасный метод спинальной анестезии.
Данные методики могут улучшить результаты эстетических операций, так как способствуют снижению кровопотери во время операции, уменьшению частоты тромбозов, что наиболее актуально при липосакции, абдоминоплатике, особенно когда эти операции выполняются в комбинации.
С совершенствованием дизайна игл, структуры катетеров, материалов из которых изготовляются эти приспособления, обширной техникой слежения за состоянием пациента в операционной, методика спинальной и эпидуральной анестезии стала практически безопасной.
В памятке по подготовке к операции подробно описано, как подготовиться к общему наркозу, какие соблюдать правила и условия.
Такой опросник Вы будете заполнять вместе с анестезиологом при подготовке к операции, либо на предварительной консультации или непосредственно перед операцией. Здесь перечислены важные вопросы, на которые необходимо четко и верно отвечать.
Еще раз остановимся на том как подготовится к наркозу.
В памятке перечислены основные лабораторные исследования и обследования, которые необходимо выполнить при подготовке к операции.
Вы можете пройти все необходимые лабораторные исследования в клинике «Абриелль» в любое удобное время по предварительной записи с 9.00 до 21.00 ежедневно. Процедура займет не более 15- 20 минут. Результаты исследований готовятся в течение 1 — 3 дней и передаются на оценку врачу-анестезиологу. Если понадобятся дополнительные обследования, с Вами свяжутся и запишут на консультацию.
Обезболивание и наркоз
Мы считаем абсолютно необходимым, максимально информировать пациентов обо всем, что их ждет во время и после операции. Очень важно, чтобы пациент смог оптимальным образом подготовится к достаточно сложному испытанию — хирургической операции. Ведь не зря говорят — предупрежден, значит вооружен. Многолетний опыт показывает, что только заранее хорошо информированные пациенты переносят операцию легко, быстро поправляются и возвращаются к активной жизни.
Будет ли мне больно во время операции?
Такой вопрос для современной медицины звучит несколько наивно, ведь еще во второй половине XIX века с болью во время хирургической операции было покончено. С тех пор анестезиология (раздел медицинской науки, изучающий различные виды обезболивания и наркоза) проделала колоссальный путь в своем развитии и сегодня располагает всем необходимым, чтобы любая, даже самая сложная и обширная операция прошла для пациента безболезненно, безопасно и комфортно. Однако даже самый осведомленный пациент порой волнуется и задается подобным вопросом: а не будет ли мне больно во время и сразу после операции, когда «отойдет» наркоз? Ответ в этом случае может звучать так: если анестезиолог (специалист по обезболиванию и контролю за состоянием пациента во время операции и в ближайшем послеоперационном периоде) является специалистом высокого класса и выполняет свою работу профессионально, боли во время операции и после окончания действия операционного обезболивания — не будет.
Какие виды обезболивания существуют в современной медицине? При каких операциях используются определенные виды обезболивания?
Обезболивание или анестезия может быть общей и местной. При незначительных по объему операциях (в урологии это многие операции на половом члене и органах мошонки, в гинекологии — незначительные по объему вмешательства на половых губах, влагалище, области наружного отверстия уретры и т.д.), как правило, применяетсяместная анестезия. Она заключается во введении с помощью шприца в зону выполняемой операции или в область периферических нервов, контролирующих болевую чувствительность зоны операции, специального вещества, местного анестетика (лидокаин, ксилокаин, маркаин и др.), которое на время выключает болевую чувствительность. Местная анестезия бывает инфильтрационной (введение анестетика непосредственно в зону разреза и операционных манипуляций), проводниковой (введение анестетика в область крупных нервов, которые обеспечивают болевую чувствительность в зоне операции, однако сами находятся вне этой зоны) и комбинированной. Во время операции под местной анестезией пациент находится в сознании, он видит и слышит все, что происходит в операционной, он также может ощущать все прикосновения хирургов (не боль), а иногда и испытывать незначительные болевые ощущения. Общая анестезия или наркоз (под словом наркоз понимается только общая анестезия с выключением сознания и болевой чувствительности на уровне головного мозга, просторечное выражение «общий наркоз» лишено всякого смысла) заключается во временном выключении центральных зон болевой чувствительности и передачи болевых импульсов в головном или спинном мозге. Наркоз бывает внутривенный и интубационный. При внутривенном наркозе в вену пациента вводится препарат, который вызывает выключение центров болевой чувствительности головного мозга и одновременно выключает сознание пациента, сохраняя, как правило, самостоятельное дыхание. Внутривенный наркоз применяется при малых и средних операциях, когда местная анестезия не может обеспечить надлежащего обезболивания. Данный вид наркоза применяется и по желанию пациента, когда он не хотел бы находиться в сознании во время операции, видеть слышать и ощущать все, что происходит в операционной. Интубационный наркоз заключается в предварительном временном выключении на уровне головного мозга центральной болевой чувствительности и сознания пациента, временной парализации мускулатуры с последующей интубацией (введением в трахею дыхательной трубки) и осуществлением искусственной вентиляции легких (искусственное дыхание) с помощью специальной дыхательной аппаратуры на все время операции. Такой вид наркоза применяется при обширных операциях на органах брюшной и грудной полостей, органах таза и забрюшинного пространства (полостные операции). Подобные операции требуют, чтобы мышцы пациента были расслаблены и непроизвольные или произвольные движения не мешали бы хирургу и были бы полностью исключены. Интубационный наркоз может использоваться и в случаях, когда внутривенный наркоз или местная анестезия могут быть недостаточными для обеспечения надлежащего обезболивания и контроля за состоянием пациента во время средних по объему операций, а также по медицинским показаниям, связанным с наличием некоторых заболеваний оперируемого. Особое место среди методов общего обезболивания занимает спинальная (перидуральная) анестезия (рис. 1), которая заключается во введении в спинномозговой канал местных анестетиков различной продолжительности действия (лидокаин, ксилокаин, маркаин и др.), что приводит к временному выключению болевой и тактильной чувствительности, а также двигательной функции ниже места введения.

Рис. 1 Выполнение спинальной анестезии врачом анестезиологом.
Спинальная анестезия, как правило, дополняется так называемой внутривенной седатацией (медикаментозный сон) и пациент во время операции спит. Данный вид анестезии применяется при различных операциях на органах таза и наружных половых органах.
Каковы особенности выхода пациента из различных видов анестезии и ближайшего послеоперационного периода? Что нужно сделать для быстрейшего восстановления и выздоровления пациента после операции?
Очень часто пациенты интересуются, что будет с ними, и как они себя будут чувствовать, когда действие анестезии пройдет? Конечно же, это зависит и от вида применявшегося обезболивания, и от вида и объема операции, а также от общего состояния и индивидуальных особенностей болевой чувствительности пациента. После прекращения действия местной анестезии, после малых операций, пациенты, как правило, испытывают незначительную боль в зоне операционной раны (место операционной травмы не может не болеть). Для снятия этих болей обычно достаточно принять ненаркотический анальгетик (обезболивающее) типа анальгина, ибупрофена или диклофенака (вольтарена). Если действия этих препаратов оказывается не достаточно, применяются более мощные ненаркотические анальгетики — кеторол, трамадол, кетонал и т.п. Обычно послеоперационные боли при малых и средних операциях длятся не более 1 — 2 дней. Если они продолжаются дольше, на это следует обратить внимание лечащего врача. После внутривенного и интубационного наркоза пациенты чувствуют себя как после хорошего и глубокого сна, иногда они помнят причудливые сновидения, изредка испытывают головную боль, отмечают тошноту, в единичных случаях рвоту. После интубационного наркоза ощущается першение и чувство дискомфорта в горле, что связано с нахождением там во время операции дыхательной трубки. Некоторые медикаменты, которые применяются для этих видов наркоза, могут вызвать нарушения дыхания. В связи с этим пациенты находятся в первые часы после операции под пристальным наблюдением медицинского персонала анестезиологической службы (врач анестезиолог, медсестра-анестезистка). Только когда есть абсолютная уверенность в том, что нарушений дыхания быть не может, пациент переводится в обычную палату. После средних по объему, а особенно после больших полостных операций в течение нескольких дней пациента могут беспокоить достаточно интенсивные боли. В этих случаях послеоперационное обезболивание становится важнейшей частью лечения пациента в первые дни после операции. Существует несколько схем послеоперационного обезболивания, которые подбираются строго индивидуально и гарантируют комфортное состояние пациента в первые дни после операции. В раннем послеоперационном периоде после больших полостных операций с целью скорейшего восстановления и выздоровления пациента, следует решить три основные проблемы.
Первая проблема — легочная реабилитация. Часто пациенту бывает трудно глубоко дышать и двигаться в постели. Это может привести к застою в легких и даже к послеоперационной пневмонии (воспаление легких). Чтобы избежать этого, пациента укладывают с несколько приподнятым головным концом, ему рекомендуется двигаться в постели и регулярно (каждые 1 — 2 часа) заниматься дыхательной гимнастикой (вдох с сопротивлением с помощью специального спирометра или выдыхание в баночку с водой).
Вторая распространенная послеоперационная проблема, связанная с длительным нахождением в положении лежа и отсутствием мышечной активности —застой крови в венах голеней, образование тромбов, которые по венам могут попасть в сердце и далее в легочную артерию (тромбоэмболия) и вызвать внезапную смерть. Чтобы предотвратить это грозное осложнение пациенту дают препараты, снижающие свертываемость крови, а также применяется постоянная компрессия (сжатие) голеней с помощью эластичного бинта или, что значительно лучше, имитирующая естественную мышечную активность, переменная компрессия с помощью манжетки специального прибора.
И, наконец, третья важнейшая послеоперационная проблема — реабилитация пищеварительной системы. Известно, что после больших операций, особенно на органах брюшной полости и таза, отмечается временное снижение перистальтики (сократимости) кишечника, которая, как правило, восстанавливается самостоятельно на 2 — 3 сутки после операции. Для ускорения этого процесса пациентам рекомендуется постепенное возвращение к своей обычной диете. В первые сутки после операции дают только пить воду, на вторые сутки разрешают употреблять жидкие питательные продукты (кисели, желе, бульоны), с третьих суток дополняют диету протертыми вареными овощами и рубленым мясом нежирных сортов (молодая говядина). Решению всех трех основных проблем послеоперационного периода способствует ранняя активизация больного. Мы стараемся, чтобы к концу первых суток после обширных полостных операций, пациент сидел в постели или в кресле, а к концу вторых суток встал, самостоятельно умылся и начал ходить по палате. На 3 — 4 сутки после больших полостных операций подавляющее большинство наших пациентов начинает ходить по коридору отделения и готовиться к выписке из стационара.
Почему важно выписаться из стационара как можно раньше?
В больницах, которые достались нам в наследие от советской системы здравоохранения, еще и сегодня послеоперационное ведение больных часто организовано таким образом, что пациенты находятся в стационаре после больших операций от одной до нескольких недель. Многие люди ошибочно полагают, что чем дольше пациент находится в стационаре после операции, тем «полноценнее» он выздоровеет. Исследования, проведенные в ведущих западных странах, показали, что все происходит совсем наоборот. Было доказано, что чем дольше продолжается послеоперационное пребывание пациента в стационаре, тем чаще возникают инфекционные осложнения (нагноение раны), вызванные так называемой госпитальной инфекцией. Стоит заметить, что состояние дел с госпитальной инфекцией в российских стационарах явно оставляет желать лучшего, так что задерживаться в них не стоит. Другой важный аргумент в пользу ранней выписки из стационара лежит в сфере психологии человека и выражается пословицей — дома и стены помогают. В привычных и комфортных домашних условиях — восстановление происходит гораздо быстрее. Необходимым условием ранней выписки из стационара является наличие близких людей, которые могли бы обеспечить пациенту минимально необходимую помощь в домашних условиях. При необходимости к послеоперационным пациентам клиники Андрос медицинский персонал может прибыть на дом.
Важно знать, что в послеоперационном периоде следует сократить или воздерживаться от курения. Это значительно ускорит заживление послеоперационной раны.
УВАЖАЕМЫЕ ПАЦИЕНТЫ! ПОМНИТЕ, ЧТО КВАЛИФИЦИРОВАННОЕ АНЕСТЕЗИОЛОГИЧЕСКОЕ ПОСОБИЕ И ПОЛНОЦЕННАЯ ПОСЛЕОПЕРАЦИОННАЯ РЕАБИЛИТАЦИЯ ЯВЛЯЮТСЯ ВАЖНЕЙШИМИ КОМПОНЕНТАМИ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ. КЛИНИКА АНДРОС ИМЕЕТ В СВОЕМ ШТАТЕ АНЕСТЕЗИОЛОГА ВЫСШЕЙ КВАЛИФИКАЦИИ, СПОСОБНОГО ПРОВЕСТИ НАРКОЗ ЛЮБОЙ СЛОЖНОСТИ И ОБСЕСПЕЧИТЬ ВЫСОКОПРОФЕССИОНАЛЬНОЕ ПОСЛЕОПЕРАЦИООНОЕ ВЕДЕНИЕ И РЕАБИЛИТАЦИЮ ДАЖЕ В САМЫХ СЛОЖНЫХ СЛУЧАЯХ. В КЛИНИКЕ ПРИМЕНЯЮТСЯ НАИБОЛЕЕ ПРОГРЕССИВНЫЕ МЕТОДИКИ ПОСЛЕОПЕРАЦИОННОГО ВЕДЕНИЯ БОЛЬНЫХ, ПРАКТИКУЕТСЯ РАННЯЯ АКТИВИЗАЦИЯ ПАЦИЕНТОВ, БЫСТРАЯ ВЫПИСКА ИЗ СТАЦИОНАРА. В РЕЗУЛЬТАТЕ ПАЦИЕНТЫ ДАЖЕ ПОСЛЕ САМЫХ СЛОЖНЫХ ОПЕРАЦИЙ (РАДИКАЛЬНАЯ ПРОСТАТЭКТОМИЯ ПРИ РАКЕ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ) ВЫПИСЫВАЮТСЯ ИЗ СТАЦИОНАРА НА 4 — 5 СУТКИ И ЧЕРЕЗ 3 — 4 НЕДЕЛИ ПОСЛЕ ОПЕРАЦИИ ВОЗВРАЩАЮТСЯ К АКТИВНОЙ РАБОТЕ.
Анестезия в стоматологии (обезболивание)

Более тридцати лет прошло после распада Советского Союза, очень многое изменилось в медицине в лучшую сторону, а люди до сих пор боятся идти к стоматологу, помня сами или наслушавшись от других, как это больно и неприятно.
Анестезия в советской стоматологии, действительно, была «слабым звеном», а многие манипуляции в кресле стоматолога делались и вовсе без обезболивания. Однако сейчас ситуация стала гораздо лучше, в том числе благодаря проникновению на наш рынок зарубежных препаратов и технологий.
На смену привычному уколу пришло множество разнообразных методик. Приятным визит к стоматологу все равно, конечно, назвать сложно, но он однозначно стал намного более комфортным.

Современная анестезия не только устраняет физическую боль у пациента во время процедур, но и уменьшает его психоэмоциональное напряжение — избавляет от страха перед врачом, что значительно увеличивает эффективность и качество работы специалиста.
Какие виды анестезии в стоматологии используют?
В зависимости от степени воздействия выделяют два вида анестезии:
Местная – пациент находится в полном сознании, чувствительность утрачивается лишь в области проведения манипуляции;
Общая – пациент при проведении манипуляций находится полностью без сознания (как во время хирургических операций), никак не нарушая свободу действия врача.
Виды местной анестезии
Аппликационная анестезия
Этот метод полностью исключает использование иглы и шприца. На выбранную зону ватным тампоном или пальцами рук накладывается небольшое количество специального анестетика (пасты, геля или мази), который проникает внутрь мягких тканей на 2-3 миллиметра и блокирует нервные окончания.

Так как «замораживание» действует в течение короткого промежутка времени (не более 20 минут), то данный метод чаще применяется при выполнении несложных и быстрых операций, где необходимо обезболить только слизистую полости рта.
Аппликационная анестезия часто используется перед последующим применением инъекционной, особенно если пациент очень боится уколов, либо при лечении детей.
В качестве анестетика также может использоваться препарат в форме аэрозоля. Однако ввиду сложности расчета необходимого количества анестезирующего вещества данный вид не получил широкого применения в стоматологии. Использование аэрозоля повышает риск возникновения осложнений, так как легко может проникнуть в дыхательные пути и кровоток пациента.
Проводниковая анестезия
Этот вид обезболивания является наиболее эффективным методом, при котором действующее вещество вводится небольшими дозами (объемом не более 5 миллилитров) при помощи специальной иглы в место, находящееся в непосредственной близости от нерва, контролирующего участок предполагаемого вмешательства.

При данном методе, используя лишь одну дозу инъекции, можно добиться «заморозки» не только одного зуба, а гораздо большей области. Для улучшения эффективности действия вводимого вещества укол делают под углом в 90 градусов. Через 15-20 минут после инъекции, препарат начинает действовать, и врач может приступать к манипуляциям.
Основным плюсом использования проводниковой анестезии является продолжительное время действия препарата — от полутора до трех часов. За это время врач может провести работу с несколькими коренными зубами и прилегающими мягкими тканями, выполнить сложное удаление зуба, провести операцию при травме челюсти и многое другое. Время действия препарата можно увеличить, добавив дозу анестетика, если по какой-то причине длительность операции увеличилась. За счет того, что происходит полное обезболивание, у пациента уменьшается слюноотделение, что значительно упрощает работу врача.
Инфильтрационная анестезия
В современной стоматологии это один из самых распространенных видов местного обезболивания, при котором введение препарата производится шприцом в деснёвые ткани. При таком методе блокируются нервные окончания, непосредственно в месте, куда вводится анестетик. В настоящее время используется два способа инфильтрационной анестезии: прямой и непрямой.

Прямая анестезия — лекарство непосредственно вводится под слизистую в том месте, где будут проводиться стоматологические манипуляции и чувствительность которого необходимо снизить.
Непрямая анестезия — действующее вещество вводится на расстоянии 2 сантиметров или больше от места манипуляций, проникает внутрь ткани и обезболивает более обширный участок.
Преимуществом инфильтрационной анестезии является то, что после введения анестетика всего через пару минут врач может приступать к работе и эффект «заморозки» длится около часа. Этого времени достаточно, чтобы провести операцию по имплантации, удалить зуб, провести лечение патологических состояний десен и зубов, удалить различные новообразования на слизистой ротовой полости и другие манипуляции.
В зависимости от области, куда ставится инъекция, инфильтрационная анестезия бывает:
- внутрикостная (спонгиозная)- инъекция ставится непосредственно в кость между корнями зубов. Чаще используется в области нижних моляров, при лечении или удалении зубов, когда проводниковая и инфильтрационная анестезии малоэффективны. Такой метод позволяет качественно обезболить, используя небольшое количество (1-1,5 миллилитра) слабого анестетика.
- интралигаментарная (внутрисвязочная)- введение анестетика производится специальным шприцем под высоким давлением не в сам нерв, а в ткани десны и челюсти, то есть в периодонтальное пространство. Анестезия наступает в течение минуты со времени инъекции и сохранятеся от 20 до 40 минут. Этого достаточно, чтобы провести амбулаторные манипуляции. Этот метод обезболивания малотравматичен, препарат в большей степени скапливается в области укола, поэтому отсутствует десны во время и после инъекции.
- внутриканальная – выполняется с использованием бормашины. Сначала в зубе делают отверстие, совпадающее с диаметром иглы, а зачем вводят анестетик непосредственно в пульпу или глубже – в сам канал. Внутриканальная анестезия используется в качестве дополнения к интралигаментарному обезболиванию.
Туберальная анестезия

При использовании данного метода анестетик вводится в бугры верхней челюсти, которые и называются по латыни tuber. В этой области расположен задний луночковый нерв, благодаря которому происходит «заморозка» большей части альвеолярного гребня. Туберальный метод анестезии используется редко, так как считается опасным с точки зрения возникновения различных осложнений из-за индивидуального строения челюсти в этой области и расположении в ней нервов и кровеносных сосудов.
Общая анестезия
Бывают случаи, когда использование методов местной анестезии не подходят пациенту по ряду причин. Тогда стоматологическое вмешательство производят под действием наркоза.
При использовании наркоза пациента вводят в глубокий сон, полностью отключающий сознание и болевая чувствительность. Наркоз проводится внутривенно или с помощью ингаляции. Используется в стоматологических клиниках редко, так как для проведения наркоза необходим анестезиолог–реаниматолог, а также наличие специального оборудования.
Этот метод обезболивания может быть использован для лечения или удаления зубов:
- у детей до 5 лет, поскольку проводить какие-либо манипуляции в полости рта ребенка крайне затруднительно;
- у взрослых из-за сильного страха перед лечением зубов, либо из-за аллергии на местные анестетики.
Бывают ситуации, когда действие местных инъекционных анестетиков не дают должного эффекта из-за повышенной психоэмоциональной напряженности пациента, либо человек испытывает панический страх перед выполнением процедур.
Данную проблему можно решить, используя седацию. Этот метод подходит не только пациентам, которые испытывают страх перед выполнением стоматологических манипуляций, но боятся и самих уколов. В отличие от наркоза человек находится в полном сознании, может адекватно реагировать на команды врача и при этом находится в состоянии расслабленности и покоя.
Какой наркоз лучше и эффективнее спинальный или общий


Анестезиолог в ответе за жизнь пациента
Ни одна операция не обходится без анестезии. Очень часто пациенты боятся не самого хирургического вмешательства, а именно наркоза. Развеять все сомнения относительно него, провести своего рода ликбез о применяемых препаратах, дать полезные советы мы попросили опытного врача анестезиолога — реаниматолога 1-й квалификационной категории Андрея Анатольевича Проскурякова.
Андрей Анатольевич, говорят, что 40 процентов успеха любой операции – это работа анестезиолога.
Анестезиолог так же, как и хирург несет ответственность за жизнь пациента. Соответственно, он должен иметь хорошую квалификацию, клинический опыт, разбираться в фармакологии, анатомии. Кроме непосредственного обезболивания и наблюдения за общим состоянием пациента во время операции, должен знать результаты анализов, совмещение крови, грамотно вести терапию, разбираться в механизмах возникновения и течения различных процессов в человеческом организме. А отсюда быть гибким в своих действиях — молниеносно читать ситуацию, не дать развиться неблагоприятным последствиям или осложнениям.
Какие виды анестезии применяются в условиях районной больницы?
На сегодняшний день применяется практически весь спектр анестезиологии, начиная от местного обезболивания и заканчивая проводниковой и общей анестезией. Наиболее распространённый метод обезболивания – внутривенный. Также часто применяется внутривенное тотальное обезболивание на самостоятельном дыхании. Для каждого метода обезболивания есть определённые показания и противопоказания.
Говорят, что общий наркоз – это минус пять лет жизни. Ваше мнение на этот счет?
Конечно, нет. Анестезиология — молодая наука, в нашей стране развивается всего каких-то 50-60 лет. И какие уже достижения! Да, раньше были препараты ( например, эфир для наркоза, давно снятый с производства), которые токсичны и обладают массой негативных побочных эффектов. Риск анестезии был выше риска оперативного вмешательства. Но всё это уже давно в прошлом. Препараты и лекарственные средства последних поколений лишены токсического воздействия, считаются гипоаллергенными, обладают коротким сроком действия, являются безопасными и хорошо управляемые врачом. Препараты для общего наркоза, например, широко применяются не только в операционной, но и в палатах интенсивной терапии, где пациента усыпляют на несколько дней или недель, если этого требует конкретная ситуация (например, тяжёлая черепно-мозговая травма), когда голове нужен покой и сон для восстановления сил организма. Такие случаи в моей практике тоже были.
Одним словом, современная анестезиология достаточно безопасна в умелых руках и при этом обязательно требует концентрации внимания врача.
Родственники переживают за исход операции. А если она предстоит ребенку, волнение удваивается. Какие операции выполняются в условиях районной больницы?
Сейчас интенсивно развивается детская анестезиология, уже пересмотрены многие аспекты, применяются другие препараты и их комбинации, наиболее безопасные. Я являюсь общим анестезиологом-реаниматологом, поэтому и детей тоже готовлю к операции, даю дозированный наркоз.
Что касается разновидностей. Выполняем операции по удалению аппендицита, инвагинации кишечника (непроходимость) и многие другие. Если они экстренные и дети не транспортабельные, то приходится выполнять самые сложные операции.
Андрей Анатольевич, кому категорически противопоказано введение общего наркоза?
Если у пациента нет доказанной аллергической реакции на конкретные препараты, используемые при общем обезболивании, то никому. Практически всем можно вводить общий наркоз. Другой вопрос, как пациент будет дышать — самостоятельно или потребуется интубация трахеи и т.д. Всё это решается на консультации и сугубо индивидуально.
Какие вопросы обязательно задает на консультации опытный анестезиолог?
У каждого анестезиолога вырабатывается свой стиль, подчерк — вопросы всегда спланированы так, чтобы максимально выявить или подтвердить ту или иную патологию, и если что-то не так или не совсем ясно, то назначается дополнительное обследование . Чем больше выудит врач информации от пациента, тем анестезия будет безопаснее.
Какие привычки нужно ограничить или исключить, если знаешь, что в скором времени тебя ждет операция?
В день операции нельзя употреблять воду и пищу, простудиться накануне. До операции нужно пить достаточное количество жидкости, отсутствие которой может снизить артериальное давление. Витамины, всевозможные общеукрепляющие процедуры только приветствуются.
Должен ли анестезиолог неотлучно находиться около пациента во время проведения операции?
Он находится рядом с пациентом с момента входа в операционную и до его перевода в постоперационную палату. Ведь анестезиолог отвечает за жизнь пациента, а следить за жизненными функциями организма и моментально реагировать на малейшие изменения на расстоянии просто не получится.
Какие неприятные состояния могут возникать у пациента после наркоза?
Как было сказано выше, если не кушать перед операцией, не возникнут тошнота, рвота. Возможно головокружение, галлюцинации, но с препаратами последних поколений для общей анестезии, а таковые применяются в районной больнице последние 1.5- 2 года, осложнения после наркоза уже неактуальны, а если бывают, то крайне редко. Ну а сонливость, которая часто является следствием операции, не является каким-то осложнением.
Сколько времени требуется до полного выведения препарата из организма и через какое время после анестезии можно возвращаться к обычному образу жизни?
Все зависит от длительности операции. Современные средства имеют короткий период полураспада и выведения — от нескольких минут до часа. Как правило, после малоинвазивной операции (в пределах 1-2 часов), после комбинированной внутривенной или ингаляционной анестезии пациент может быть отпущен домой в сопровождении родственников. Вполне реально ускорить выведение препаратов из организма путем применения усиленной инфузионной терапии, антидотов, но правильнее будет понаблюдать, пока организм самостоятельно переработает лекарство.
После того как анестезиолог пробудит пациента, последний сразу начинает возвращаться к обычному образу жизни: дышать, разговаривать. Через 30-60 минут после пробуждения можно пить, через 2 часа принимать пищу. А вот от езды за рулём следует в этот день воздержаться.
Анестезия при операции: без чувства боли
Поделиться:
Анестезия (греч. ἀναισθησία — без чувства) — уменьшение чувствительности тела или его части вплоть до полного прекращения восприятия информации об окружающей среде и собственном состоянии.
Первые шаги
Не буду вдаваться подробно в историю анестезии, поскольку корнями она уходит в глубокую древность. Лекари по-разному решали проблему обезболивания, начиная от зубных палочек, алкоголя, питья наркотических вытяжек из растений мака, подзатыльника дубиной и заканчивая внутривенной, ингаляционной местной анестезией.
Тем не менее, эра анестезии началась не столь давно, 16 октября 1846 года, когда Мортон официально (хотя и до этого были успешные анестезии с закисью, эфиром и другими препаратами) дал эфирный наркоз пациенту.
С этого года люди многих стран вздохнули с облегчением — даже смерть под эфирной анестезией была благословенной. А смертей было ох как много. Они являлись достаточно обыденным, хотя и трагичным событием.
Долгие годы анестезия состояла из одного компонента — эфира, и этого казалось достаточным. Но изучая ответ глубоко спящего организма на хирургическую агрессию, пришли к выводу, что чего-то в анестезии не хватает. То сон приводил к остановке дыхания, то пульс тарахтел так, что сердце, казалось, вот-вот взорвется (от недостаточного обезболивания). Да и хирургам было не удобно резать пациента, если он как червяк елозит по операционному столу.
Эфир оказался далеко не идеальным анестетиком: малоуправляемый, больные просыпались спустя несколько часов после крупной операции с головной болью, тошнотой, рвотой. Он быстро угнетал дыхание, сердечно-сосудистую систему. Персонал, находясь в операционной, и часами вдыхая пары эфира, тоже чувствовал себя не лучшим образом, зарабатывая при этом хронические заболевания.

Достигая необходимого уровня обезболивания для оперативного вмешательства, врач нередко переходил грань, которая вела к интоксикации (депрессии дыхания, нарушения работы сердца). Необходимо было выделить отдельно препарат, который бы только обезболивал и другой, который бы давал сон. И тогда, применяя их совместно, можно было бы уменьшить общие дозы препаратов, значительно снижая их токсичность.
Химический прогресс
Что же в итоге придумали? Чем современная анестезия отличается от той, одноэфирной?
Спустя тридцать лет нашли препарат, который действует непосредственно на нервные окончания. Растением, которое стало прародителем современных местных анестетиков стал… кокаиновый куст. Да, да, именно кокаин является первым местным анестетиком! Замечательный препарат с хорошими анестезирующими свойствами: он отлично обезболивал, использовался в офтальмологии, стоматологии, хирургии, — даже психиатры нашли ему место! Но его сгубило побочное действие — он оказался токсичным для центральной нервной системы, чем активно пользуются наркоманы и в наши дни.
История анестезиологии пошла двумя параллельными путями. Одни доктора считали, что местная анестезия самодостаточна, другие упорно добивались обезболивания с полным выключением сознания. Так появились местная и общая анестезиология. Однако третьи поняли, что если объединить оба вида обезболивания, можно значительно уменьшить токсичность как местных, так и общих анестетиков.
При этом химики находили всё больше безопасных препаратов, таких как новокаин, лидокаин (местные анестетики), хлороформ, этилен, ацетилен и наконец, управляемый и относительно безопасный фторотан (общие анестетики). Появились препараты для внутривенного наркоза, в число которых входили и наркотические препараты, обладающие выраженным обезболивающим действием (морфий, промедол, омнопон, фентанил).
Задачи современной анестезиологии
1. Обеспечивать обезболивание. Это несомненно! Анестезия должна прерывать любой болевой импульс: неважно, на каком этапе (на уровне нервных окончаний, на уровне нервного ствола, на уровне спинного мозга или головного мозга). Она должна обрывать любой ответ организма на хирургическую травму. Не должно быть никаких воспоминаний о боли.
2. Гарантировать безопасность. Сейчас, когда человек погибает во время плановой операции во время анестезии — это чрезвычайная ситуация, приводящая к уголовной ответственности врача. К сожалению, такое до сих пор случается, хотя и крайне редко.
Анестезия стала многокомпонентной, дозы анестетиков необходимые для качественной анестезии уменьшились за счет отделения мух от щей.
Анестетики сейчас обеспечивают сон, наркотики — обезболивание, релаксанты дают расслабление мышц.

Современные анестетики, обладая меньшей токсичностью и аллергенностью, куда более управляемы.
Наркотики, стали более мощными, короткоживущими (а значит, также более управляемыми), менее токсичными (меньше влияют на дыхание и сердечно-сосудистую систему).
Релаксанты. Требования — обеспечение достаточного хирургического доступа не только за счет разреза (операционная рана с каждым годом всё меньше и меньше), а также за счет мышечной релаксации, то есть, полного мышечного расслабления (сокращающийся пациент резко уменьшает операционное поле).
Все знают яд кураре, тот что используют индейцы в Америке. Он как раз и стал прародителем современных релаксантов. Он полностью выключает мышечную функцию человека, в том числе и дыхательную активность. В связи с чем возникла необходимость поддерживать дыхание, и тогда придумали аппараты для искусственной вентиляции легких.
3. Быть комфортной. Проходят те времена, когда пациент просыпаясь после планового грыжесечения, чувствует себя как после ужасного бодуна, корчась от боли с прилипшим усохшим языком, дивясь от плавающих стен и рогатых соседей, и периодически блюя желчью.
Теперь благодаря современным анестетикам, пациент просыпается практически сразу после последнего шва, его не тошнит, нет мучительной боли и галлюцинаций.
Но здесь многое зависит от оснащения больницы препаратами, аппаратурой, и мастерства врача-анестезиолога. Ну и оперативных возможностей хирурга. Именно искусство хирурга дает возможность уменьшить разрез, провести все манипуляции технически аккуратно, значительно уменьшая травматизм тканей. Таким образом снижается общая доза сильнодействующих препаратов и улучшается качество послеоперационного периода.
Что касается пробуждения во время операции. Не скрою, такая возможность есть. Релаксанты маскируют неадекватную анестезию за счет того, что пациент не дергается, и если не обращать внимание на другие показатели (пульс, давление, холодный пот, расширенные от боли и ужаса зрачки), можно обеспечить пациенту поездку в ад, которую он никогда не забудет. Но опять же, совсем острой боли не будет из-за действия наркотических анальгетиков либо местной анестезии. Конечно, такие случаи очень и очень редки, и каждый случай — это ЧП, явно не красящее нашу работу.
Вспоминаю байку старого анестезиолога (правда или не правда — не знаю). Дело происходило в далекие восьмидесятые. Повадились пожизненно заключенные поступать в больницу с инородными телами в желудочно-кишечном тракте. Глотали гвозди, иглы и прочую хрень. Их оперировали, кормили больничной едой — белые простыни, красивые сестрички, бесплатные наркотики. Один, второй, третий. надоело докторам. И тогда анестезия для таких пациентов стала проводиться особым образом: слабый анестетик, вводились короткие релаксанты подключение к аппарату, снова вводились релаксанты уже длительного действия, контролировалось давление препаратами, снова слабый анестетик к концу операции и отлучение от аппарата ИВЛ. То есть фактически, вся операция проходила при полном сознании. Один, второй глотатель — и всё, больше обращений не было.
Виды анестезии
Местной называется анестезия, которая действует на строго определенную область тела, без влияния на сознание пациента. Инфильтративную я не буду описывать, поскольку этим занимаются хирурги. Это просто введение местного анестетика в область разреза, вроде мелких вмешательств — вскрытие гнойника и ушивание порезов. Я же хочу пояснить, что такое эпидуральная, спинальная и проводниковая анестезии.
Смысл проводниковой анестезии в блокировании импульса по нервным стволам. Это как перекрытие водопроводного крана. Если закрыть в квартире, то воды не будет только в этой квартире, если перекрыть в подвале, то воды не будет в одном подъезде, если перекрыть общий кран, то обезводится целый дом. Так и у человека: если блокировать на уровне кисти, то импульсы перестанут поступать с пальцев рук, ладони, если на уровне шеи, то нервные импульсы перестанут поступать от всей руки.
Спинальная и эпидуральная анестезии проводятся на позвоночнике, когда планируется обезболивание груди, живота, промежности, нижних конечностей.
Спинальная — это когда тоненькой иглой после предварительного обезболивания, между поясничными позвонками проникают в спинномозговой канал, ниже уровня спинного мозга, получают прозрачную жидкость, вводят местный анестетик. Низ груди, живот, промежность ноги немеют. Качество анестезии и релаксации отличное, но действие по времени ограничено. Эта анестезия используется на операциях кесарева сечения, удаления геморроидальных узлов, ампутации нижних конечностей, грыжесечения, различных травматологических операциях, то есть там, где вмешательства не слишком длительные.
Для продленной анестезии проводят эпидуральное обезболивание. Колют также иглой, но другого калибра, процедура безболезненна, только уровень укола может варьировать от задачи и места оперативного вмешательства. Допустим, при операции на промежности, колоть будут в поясничный отдел позвоночника, если операция проводится на желудке, тогда укол проводят в грудном отделе позвоночника. Определенным способом попадают в канал, находящийся рядом со спинным мозгом. Устанавливают специальный катетер, и обезболивание можно проводить не только во время оперативного вмешательства, но и в послеоперационном периоде. Применяют как обезболивание при родах и онкоболезнях.
Однако и она не лишена осложнений, подчас жизнеугрожающих. Аллергия на местный анестетик может привести к анафилактическому шоку, случайное введение местного анестетика в кровоток — к остановке сердечной деятельности, высокий спинальный блок может привести к остановке дыхания, падению артериального давления. Такие осложнения возникают при грубых нарушениях методик проведения анестезии. Опять же, все эти осложнения можно предупредить превентивными мерами, которыми обучены врачи-анестезиологи.
Общая анестезия дает не меньше проблем, при этом также может привести к печальному исходу: проблемам с дыханием, анафилактическому шоку на препараты, кардиодепрессии.
Местная или общая?

Какую бы вы выбрали? Конечно, подавляющее большинство выберет общую. Красота — уснул, проснулся. Ничего не помню, ничего не видел… Но какая анестезия более безопасна? Однозначного ответа нет и не будет, всё зависит от состояния пациента.
Если пациент — компенсированный молодой юноша, то к нему можно применить любые методы обезболивания. А вот если такой юноша поступит с ножевым кровотечением в брюшную полость, тут однозначно нужно проводить общую анестезию и применять только препараты, не угнетающие кровообращение, вроде кетамина. Хотя кетамин в плановой хирургии практически не используется из-за его галлюцинирующих свойств.
Если у парня окажется выраженное ожирение, значит с большой вероятностью возникнут проблемы с дыханием и, скорее всего, будут применять либо местную анестезию, либо общую, но с подключением к аппарату искусственного дыхания.
К пожилым людям с проблемами сердечно сосудистой системы нужен особый подход: им также можно применять оба вида обезболивания, однако препараты придется титровать, общая доза анестетиков будет уменьшена.
Пациентам с проблемами дыхания многие рекомендуют применять местные (спинальные, эпидуральные) методы обезболивания, а если анестезия общая, то с обязательным протезированием функции внешнего дыхания (ИВЛ).
Ампутации нижних конечностей, эффективно и безопасно проводить под местной анестезией. Опять же, если больной ослаблен, то мы проводим общую анестезию с переводом больного на ИВЛ, поскольку снижения артериального давления во время спинальной анестезии (что происходит практически всегда) больной может не перенести.
Да, вы можете отказаться от того или иного вида анестезии, это ваше право. Однако прежде чем давать категорический отказ, попросите врача обосновать предложенный вид анестезии, спросите, чем она лучше других методик.
Нормальный врач спокойно обоснует свой выбор, объяснит по полочкам методику анестезии, возможные изменения во время операции. Слушайте и задавайте вопросы, попытайтесь найти общий язык с доктором. Это не значит, что вам нужно «болтать за жизнь», но будьте искренни, правдиво отвечайте на вопросы, не стесняйтесь признаться в своих страхах и сомнениях.