Стелланин или левомеколь: сравнение и что лучше
Мазь Стелланин: инструкция по применению

Стелланин представляет собой лекарственное средство, предназначенное для восстановления пораженных клеток и тканей. Дополнительно оказывает противомикробный и противовоспалительный эффект. Используется для лечения большинства кожных заболеваний. Назначается для пациентов старше 18 лет.
Состав и форма выпуска
Препарат выпускается из аптеки в виде ленимента для наружного использования. Он имеет коричневый оттенок, однородную, в меру густую консистенцию и невыраженный характерный запах лекарства. Фасуется в небольшие тубы объемом 20 г и вторичную картонную упаковку. В одной пачке — 1 туба и прилагается инструкция по приему средства.
В качестве действующего вещества выступает диэтилбензимидазолия трийодид . Вспомогательные компоненты: повидон, глицерин, вазелин, димексид.
Из аптеки препарат Стелланин выпускается по врачебному рецепту.
Фармакологическое действие
Фармакологическая активность лекарства заключается в антибактериальном, противомикробном, противовоспалительном и регенерационном действии.
За счет йода в составе, препарат оказывает бактерицидный эффект, уничтожая патогенные микробы на поверхности дермы.
Фармацевтическое средство предотвращает развитие инфекций в ране и ускоряет процесс регенерации.
Терапевтическое действие лекарства проявляется в отношении стрептококка, стафилококка, протея, кандиды и некоторых других болезнетворных агентов.
Показания
Основными показаниями к применению мази являются:
Трофические обширные язвы на ногах.
Пролежни различной формы тяжести.
Ожоги дермы, в частности 1-2 степени.
Нарушение целостности кожного покрова — поверхностные и глубокие раневые образования, порезы, разные расчесы, царапины и следы после укусов насекомых.
Предупреждение инфицирования раневых поверхностей на фоне оперативного вмешательства.
Создание благоприятных условий для лучшего приживления трансплантата кожного лоскута.
Противопоказания
Абсолютными противопоказаниями к использованию лекарственного средства Стелланин выступают:
Патологические состояния щитовидной железы (аденома, увеличение тиреоидных гормонов).
Параллельное применение пациентом фармацевтических препаратов с радиоактивным йодом.
Тяжелые заболевания почек.
Возраст менее 18 лет.
Первые 3 месяца вынашивания ребенка.
Индивидуальная непереносимость активного и дополнительного компонентов.
С особой осторожностью и под строгим контролем специалиста назначение мази осуществляют во время грудного вскармливания, 2 и 3 триместрах беременности, и последней стадии недостаточности почек.
Побочные явления
Лекарственное средство редко провоцирует побочные эффекты. Иногда на фоне терапии могут развиваться аллергические реакции в виде зуда, местной гиперемии и кожного высыпания.
При возникновении подобных симптомов прием мази стоит приостановить.
Инструкция мази Стелланин
Согласно инструкции, препарат Стелланин предназначен для наружного нанесения. Ленимент наносится на поверхность кожного покрова тонким слоем в 1-2 мм.
Продолжительность курса лечения и дозировка зависят от степени тяжести патологического процесса и расположения участков повреждения. Наибольшая суточная доза лекарства не более 10 г. По необходимости можно поверх мази накладывать пластырь или окклюзионную повязку.
Для терапии раневых поверхностей, области кожи с техническим языками и ожогами, средство наносят одинаковым слоем, не толще 1,5 мм на всю область поражения. Сверху накладывается марлевая стерильная повязка. Ее замену при таких заболеваниях осуществляют 1 раз в 1-2 дня при ожогах кожи и дважды в сутки при раневых повреждениях и трофических язвах нижних конечностей. Длительность курса носит индивидуальный характер, в зависимости от восстановления кожных покровов.
При мелких трещинах, царапинах, расчесах и ссадинах мазь наносят до 2 раз в день небольшим и ровным слоем на пораженную зону.
Применение средства во время беременности
В период вынашивания ребенка не желательно использовать подобное лекарство. В 1 триместре препарат крайне противопоказан. Во 2 и 3 триместре мазь могут назначить, если это требуется по медицинским показаниям.
Инструкция по применению детям
Согласно инструкции, детский возраст выступает абсолютным противопоказанием к использованию мази Стелланин.
Взаимодействие с другими препаратами
Не рекомендуется сочетать данное лекарственное средство с другими антисептическими препаратами, которые включают в состав щелочи, ртуть, вещества-окислители и поверхностно-активные катионные соединения.
При взаимодействии с кровью бактерицидный эффект мази снижается.
Особые указания мази
Лекарственное средство не предназначено для нанесения на слизистые поверхности, только на кожу.
В случае попадания мази на слизистую или в глаза, необходимо тщательно промыть эти участки теплой водой в большом количестве.
Срок годности и условия хранения
Учитывая прилагаемую инструкцию по применению, лекарство следует хранить в отдельном темном и сухом месте при оптимальной температуре 0-25°С. Важно беречь средство от маленьких детей и воздействия негативных факторов внешней среды, в особенности солнца.
Срок годности мази составляет 2 года с момента изготовления. По истечению этого времени использовать препарат запрещено.
Цена мази Стелланин
Средняя стоимость препарата в аптеке равняется 300 рублей за бумажную упаковку с тубой объемом 20 г.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Стелланин или левомеколь: сравнение и что лучше

Расширение познаний о закономерностях заживления ран привело к тому, что лечение ожогов стали проводить дифференцировано в зависимости от глубины поражения, стадии раневого процесса, локализации поражения и от ряда других факторов. Для достижения максимально быстрого заживления ран необходимо последовательно использовать медикаментозные препараты с различными механизмами действия.
При этом лекарственные препараты могут иметь однонаправленное действие или оказывать комплексное и разностороннее влияние на раневой процесс и могут включать в свой состав различные активные вещества и фитокомплексы. В настоящее время расширяется ассортимент противовоспалительных, ранозаживляющих дерматологических мазей, включающих липосомы с биологически активными веществами [1,4,6].
Ожоги — одно из самых распространённых в мире травматических поражений. Лечение ожогов — трудное и многоплановое мероприятие: термические повреждения — одни из самых опасных, они приводят к разрушению сложных белков — основы клеток тканей.
В процессе заживления ожоговой раны выделяют следующие этапы, на которых применяются разные принципы терапии. Гнойно-некротическая фаза, характеризующаяся высоким уровнем бактериальной загрязнённости, отёчностью тканей, гиперемией области раны, активным противостоянием бактериальной флоры и иммунной системы. Фаза грануляции, при которой наблюдается очистка раны от гнойно-некротических масс, уменьшение и исчезновение отёков, подавление бактериальной агрессии. В фазу эпителизации происходит восстановление кожного покрова или формирование рубца и окончательное заживление раны.
В первой фазе заживления ожоговой раны ставится задача подавления первичной микрофлоры и предотвращения дальнейшего инфицирования раны. Во второй фазе важно обеспечить отведение раневого отделяемого из раны. На первое место выходят гигроскопические свойства повязок. В третьей фазе следует обеспечить максимальную защиту раны, чтобы способствовать ее полноценной регенерации [3, 9].
Лечение пострадавших с поверхностными поражениями, как правило, консервативное для лечения неинфицированных ожогов II степени применяются эмульсии и мази, обладающие бактерицидным и обезболивающим действиями (Эбермин, Аргосульфан, 10%-ная сульфамилоновая, Левосин и др.). Чаще других используются препараты, содержащие в основе левомицетин, в частности мазь «Левомеколь».
Для изучения ранозаживляющего действия новых лекарственных составов, предназначенных для лечения ожогов и ран, проводят исследования на животных. Эксперименты проводят на кожной модели химического или термического ожога или механического повреждения эпителия у теплокровных (кролики, крысы, морские свинки) [5,8]. Для оценки глубины термического поражения использовали 4-х степенную классификацию ожогов ( ожоги I-II степени рассматриваются как поверхностные, III А — пограничные, III Б-IV –глубокие), приведенную в таблице 1.
Таблица 1 – Классификация ожогов
Затронут только эпидермис
Гиперемия и небольшая отечность
Поражается эпидермис и сосочковый слой дермы
Характерно образование пузырей, наполненных серозным содержимым
Дополнительно вовлекается сетчатый слой дермы при сохранности производных кожи
Тонкий, достаточно подвижный струп или крупные пузыри с серозным содержимым и интенсивным желтым окрашиванием
Тотальная гибель кожи до подкожно-жировой клетчатки
Чаще — спаянный с подлежащими тканями струп коричневого оттенка, реже — крупные пузыри с геморрагическим содержимым
Повреждение распространяется на всю толщину кожи и вовлечением глубоколежащих
Плотный, неподвижный струп темно-коричневого или черного цвета
Целью исследований явилось проведение сравнительного анализа фармакологической активности липосомальной дерматологической мази. В состав мази входил разработанный нами ранее липосомальный левомицетин и препарат Тамбуканской лечебной грязи. В качестве мазевой основы использована оптимальная гидрофильная основа, включающая полиэтиленоксиды ПЭГ — 1500 и ПЭГ — 400 в определенном количественном соотношении.
Препарат Тамбуканской лечебной грязи широко известен как стимулятор репаративных процессов. При его применении происходит изменение местного кровообращения, усиливается обмен веществ в тканях организма, образуются биологически активные соединения, что способствует регенерации, рассасыванию инфильтратов и проявлению болеутоляющего действия.
Ценным терапевтическим действием препарата является нормализация микроциркуляции в очаге воспаления, восстанавливается проницаемость капилляров, уменьшается отечность тканей, исчезает неравномерность просвета сосудов, уменьшается внутрисосудистый стаз и микроагрегация форменных элементов крови. Липидный комплекс грязи дает эффект стимуляции регенерации, иммунокоррекции, оказывает бактерицидное и бактериостатическое действие. Кроме того, в Тамбуканской лечебной грязи выделено несколько штаммов плесени типа Penicillium. Противовоспалительное действие в большей степени проявляется в стадии пролиферации (увеличение числа клеток вследствие их размножения) и обратного развития воспалительного процесса [2].
Материалы и методы исследования
Для исследования противоожоговых свойств использовали мазь с липосомальным левомицетином и масляным экстрактом Тамбуканской лечебной грязи. В качестве препарата сравнения использовали мазь «Левомеколь» (производитель «Нижфарм», Россия). «Левомеколь» — мазь на гидрофильной основе, содержащая в своем составе в качестве действующих веществ левомицетин и метилурацил.
Фармакологическую активность мази — противоожоговую и ранозаживляющую — определяли на животных на модели термического ожога [7]. Опыты проводили на 9 морских свинках. Животные были разделены на три группы: 1-я группа – контроль (естественное заживление) – 3 морские свинки; 2-я группа – животные, получавшие аппликации мазью «Левомеколя» в качестве препарата сравнения – 3 морские свинки; 3-я группа – животные, получавшие аппликации исследуемой липосомальной мазью – 3 морские свинки.
Методика применения разработанной дерматологической мази и препарата сравнения заключалась в следующем. Проводился стандартный туалет раневой поверхности и обработка раны растворами антисептиков. На подготовленную таким образом раневую поверхность шпателем или стерильной перчаткой наносился слой мази толщиной в 1-2 мм. Аппликации начинали со следующего дня после нанесения ожога и проводили ежедневно, 2 раза в день, в течение 14 дней. На 2, 4, 6, 8, 10, 12, 14, 16, 18 дни лечения определяли среднюю массу «площади» ран: переносили контур раны на целлофан, затем на картон с последующим определением массы этого макета раневой поверхности.
Эффективность характеризовали по морфологическим критериям и клиническим параметрам, таким как: сроки перехода в другую фазу раневого процесса, полнота эпителизации раны. Обработка полученных данных проводилась с использованием набора стандартных статистических программ Excel; вычисляли M±m — среднюю арифметическую и её стандартную ошибку.
Результаты исследования и их обсуждение
При изучении противоожоговой активности липосомальной дерматологической мази в период эксперимента и наблюдения за раневой поверхностью было отмечено, что у животных в контроле через 7 дней после нанесения ожоговой травмы никаких положительных изменений в ране не отмечалось. Репарация шла очень медленно и исключительно за счет физиологических механизмов организма. Наблюдалась альтерация, выраженная гиперемия, аутолиз клеток, распад их соединительной ткани под действием коллагеназы, элластазы, разрушающих белковый остов соединительной ткани. Частичное отпадание струпа наступало на 14-е сутки, полное — на 20-е. В ране после отторжения струпа замечали вялые грануляции бледно-розового цвета. Полное заживление наступало только на 24-е сутки (рисунок 1).

Рисунок 1 – Контроль, 8-ые сутки
У животных, которым проводили обработку раневой поверхности исследуемой липосомальной мазью и препаратом сравнения мазью «Левомеколь», на 5-е сутки струп был размягченным и частично удалялся. Рана под ним была покрыта ярко-красными грануляциями. Процессы экссудации и пролиферации шли вполне активно.
На 14-е сутки у животных, леченных исследуемой липосомальной мазью, отсутствовали такие сосудистые изменения как: гиперемия и спазм сосудов, струп местами отторгался, что предвещало выздоровление ( рисунок 2).
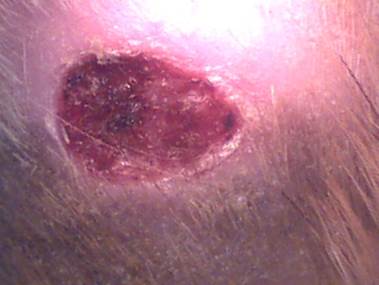
Рисунок 2 – Исследуемая липосомальная мазь, 8-ые сутки
У группы, леченной препаратом сравнения — мазью «Левомеколь», на 16-е сутки репаративные процессы несколько замедлились, и полное выздоровление наступило лишь на 21-е сутки. На фоне лечения мазью ни в одном случае нагноения не отмечалось, уже к 4-6 суткам купировались явления перифокального воспаления. При начале лечения кое-где имелся ожоговый струп, представленный инфицированными корками, состоящими из высохшего раневого экссудата и фибрина. После нанесения на такие корки мази с липосомальным левомицетином и препаратом Тамбуканской лечебной грязи они в течение 1-2 суток размягчались и легко удалялись с раневой поверхности марлевыми салфетками, что способствовало существенному ускорению эпителизации.
В сравниваемой группе на фоне применения мази «Левомеколь» сформированный сухой струп (рисунок 3), не во всех случаев легко отторгался. Он превращался во влажный струп с последующей эпителизацией ожоговых ран. Удаление струпа приводило к травматизации молодого эпителия и капиллярному кровотечению.
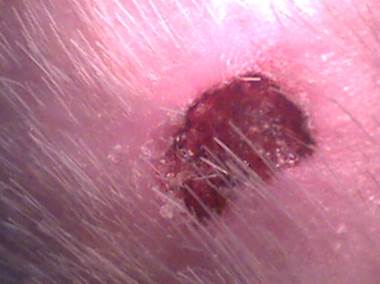
Рисунок 3 – Препарат сравнения мазь «Левомеколь», 12-ые сутки
Результаты измерений ожоговой поверхности представлены в таблице 2.
Таблица 2 — Результаты измерений ожоговой поверхности
Стелланин-ПЭГ (Stellanin-PEG)
| Лек. форма | Дозировка | Кол-во, шт | Производитель |
|---|---|---|---|
| мазь для наружного применения | 3% | 1 |
Сервисы РЛС ® Аврора Информация о лекарствах для медицинских систем
Содержание
- Действующее вещество
- Аналоги по АТХ
- Фармакологическая группа
- Заказ в аптеках Москвы
- Отзывы
Действующее вещество
Аналоги по АТХ
Фармакологическая группа
Стелланин-ПЭГ
Инструкция по медицинскому применению — РУ № ЛСР-002113/09
Дата последнего изменения: 03.12.2015
Лекарственная форма
Мазь для наружного применения.
Состав
Состав на 100 г мази:
Активное вещество:
1,3- Диэтилбензимидазолия трийодида – 3,0 г
(ООО «Фармпрепарат», Россия)
Вспомогательные вещества:
Повидона К-17 – 2,0 г
(ФС 42-0117-03 или USP/NF)
Диметилсульфоксида (Димексида) – 5,0 г
Макрогола 1500 – 25,0 г
(Полиэтиленоксида 1500, Полиэтиленгликоля 1500)
(ФС 42-1885-96 или ТУ 2483-008-71150986-2006)
Макрогола 400 – 65,0 г
(Полиэтиленоксида 400, Полиэтиленгликоля 400)
(ФС 42-1242-96 или ТУ 2483-007-71150986-2006)
Описание лекарственной формы
Мазь темно-бурого цвета со слабым характерным запахом.
Фармакодинамика
Механизм фармакологической активности препарата заключается в антибактериальном действии 1,3-диэтилбензимидазолия. Активный йод, входящий в состав 1,3-диэтилбензимидазолия трийодида, инактивирует белки бактериальной стенки и ферментные белки бактерий, оказывая тем самым бактерицидное действие на микроорганизмы. Выраженное антимикробное действие препарата предотвращает инфицирование ран.
Наряду с антибактериальным и противовоспалительным эффектами, мазь обладает высоким осмотическим потенциалом, что особенно важно при лечении гнойных ран, т.к. способствует эвакуации из раневого дефекта гнойного отделяемого.
Фармакокинетика
Системное всасывание действующего вещества отсутствует даже при поврежденной коже, тем не менее, в ране присутствуют терапевтические концентрации препарата.
Показания
- Лечение острых гнойных процессов (ран) кожи и мягких тканей (фурункулы, карбункулы, гидроадениты, флегмоны, абсцессы).
- Дополнительное лечение гнойных осложнений послеоперационных ран (после иссечения, коагуляции, эпизиотомии, для лечения трещин на коже, ран и швов).
- Термические поражения кожи и мягких тканей I-III степеней, осложненные инфекционным процессом.
- Трофические язвы, пролежни, осложненные инфекционным процессом.
- Ссадины, порезы, царапины, трещины, расчесы.
Противопоказания
Гиперчувствительность к компонентам препарата, тиреотоксикоз, аденома щитовидной железы, тяжелая почечная недостаточность, одновременная терапия радиоактивным йодом, дети до 18 лет, I триместр беременности.
С осторожностью :
Хроническая почечная недостаточность, II и III триместры беременности, период лактации.
Способ применения и дозы
Мазь наносят тонким слоем около 1,5-2 мм непосредственно на раневую поверхность, после чего накладывают стерильную марлевую повязку или препарат наносят на перевязочный материал, а затем на рану. Слой мази должен превосходить по окружности размеры раны не менее чем на 5 мм. Тампонами, пропитанными мазью, рыхло заполняют полости гнойных ран после их хирургической обработки, а марлевые турунды с препаратом вводят в свищевые ходы. При локализации раны на неудобном для бинтования месте допустимо использование лейкопластырной или клеевой повязки. Смену повязок проводят 1-2 раза в сутки.
Суточная доза не должна превышать 10 г. Длительность лечения в среднем составляет 5-15 дней.
При незначительных повреждениях кожи (ссадины, порезы, царапины, трещины, расчесы) препарат наносят тонким слоем на пораженную поверхность два раза в день.
Побочные действия
В редких случаях возможны кожные аллергические реакции (зуд, гиперемия кожи), при появлении которых следует прекратить применение препарата.
Передозировка
Случаи передозировки не описаны. При случайном при е ме препарата внутрь возможно появление тошноты и рвоты. Необходимо промыть желудок и обратиться к врачу, при необходимости проводят симптоматическое лечение.
Взаимодействие
Не следует применять препарат в комплексе с другими антисептическими средствами, содержащими ртуть, окислители, щелочи и катионные поверхностно-активные вещества. Щелочная или кислая среда, присутствие жира, гноя, крови ослабляют антисептическую активность.
Особые указания
Избегать попадания мази в глаза. При попадании препарата в глаза необходимо промыть теплой водой.
Форма выпуска
Мазь для наружного применения 3 %. По 20 г в тубы алюминиевые вместе с инструкцией по применению в пачки картонные.
Условия хранения
В сухом, защищенном от св ета месте, при температуре 0-25 °С.
Хранить в недоступном для детей месте.
Срок годности
Не использовать по истечении срока годности, указанного на упаковке.
Условия отпуска из аптек
Заказ в аптеках Москвы
Отзывы
Оставьте свой комментарий
Регистрационные удостоверения Стелланин-ПЭГ
-
ЛСР-002113/09 
Официальный сайт компании РЛС ® . Энциклопедия лекарств и товаров аптечного ассортимента российского интернета. Справочник лекарственных препаратов Rlsnet.ru предоставляет пользователям доступ к инструкциям, ценам и описаниям лекарственных средств, БАДов, медицинских изделий, медицинских приборов и других товаров. Фармакологический справочник включает информацию о составе и форме выпуска, фармакологическом действии, показаниях к применению, противопоказаниях, побочных действиях, взаимодействии лекарств, способе применения лекарственных препаратов, фармацевтических компаниях. Лекарственный справочник содержит цены на лекарства и товары фармацевтического рынка в Москве и других городах России.
Запрещена передача, копирование, распространение информации без разрешения правообладателя.
При цитировании информационных материалов, опубликованных на страницах сайта www.rlsnet.ru, ссылка на источник информации обязательна.
Еще много интересного
© РЕГИСТР ЛЕКАРСТВЕННЫХ СРЕДСТВ РОССИИ ® РЛС ® , 2000-2021.
Все права защищены.
Не разрешается коммерческое использование материалов.
Материалы сайта предназначены исключительно для медицинских и фармацевтических работников и носят справочно-информационный характер.
Высыпания на лице: как их контролировать
Поделиться:
Если вы когда-либо страдали от акне, то уже не будете беспечны в выборе косметики. Одно слово «комедогенен» – и о креме забыто навсегда. Регулярная борьба с черными точками – закрытыми комедонами, но перед свиданиями или важными встречами, как назло, обязательно вскакивает неприятный сюрприз, а в критические дни прыщи – это вообще обычное дело.
В вашем арсенале масса средств: аптечные, косметические, народные, но ни одно не избавляет от симптомов раз и навсегда. Подруги советуют принимать пищевые добавки и ходить в солярий, вы судорожно ищете вменяемого косметолога, способного продлить нестойкую ремиссию. Действительно ли акне не вылечить никогда?
Это не так. Акне лечится довольно успешно. Если у вас тяжелая или средняя форма заболевания («умеренное» акне), обратитесь к косметологу, лучше – косметологу-дерматологу. Сейчас существует множество профессиональных линеек против акне. Настраивайтесь на долгое лечение с неравномерной динамикой: после 2–3 сеансов возможны временные ухудшения, но это не значит, что терапия выбрана неправильно. Возможно, вам предложат сочетать наружную терапию и таблетки.
У дерматологов методы будут пожестче. Существует протокол (систематично разработанные рекомендации) лечения – это комбинированная терапия: наружные средства и антибиотики тетрациклинового ряда на несколько месяцев. По моему мнению, такой вариант следует выбирать только в тяжелых случаях, когда имеются множественные воспаленные пустулы, кистозные образования, узлы и т.д.
Если у вас эта стадия в прошлом и вы просто хотите контролировать свои «высыпания», читайте дальше.

На полочках в магазине масса средств для домашнего ухода за кожей, склонной к акне. Каждая косметическая компания – не важно, крупная она, профессиональная или «органик» – производит натуральные, органические средства – имеет специальную линейку для проблемной кожи. Давайте разберемся, как не потеряться в разнообразии средств против акне.
Четыре самых распространенных мифа о составе косметических средств:
Надпись «некомедогенен» означает, что средство не провоцирует появление невоспалительных открытых или закрытых комедонов, известных как черные точки и бугорки/неровности кожи.
Термин «комедогенность» не подтвержден законодательно, его изобрели маркетологи, чтобы косметические линейки для минимизации и контроля акне казались обоснованными, то есть для поднятия продаж. Но все же, если разработчик делает заявления о «некомедогенности» своего продукта, он обязан их каким-то образом подтвердить.
При самом лучшем раскладе производитель тестирует свой состав на спинах добровольцев, кожа которых склонна к забиванию пор. Если косметическое средство не увеличивает количество комедонов, оно маркируется как «некомедогенное».
Для меня это весьма сомнительные исследования, прежде всего потому что сальные железы разной локации имеют неодинаковое количество рецепторов, увеличивающих производство кожного сала, что приводит к комедонам. Тем не менее даже такие тесты – это все равно плюс, поскольку делается попытка хоть как-то обосновать результат. В основном же производители просто цитируют Список некомедогенных веществ, созданный доктором Клигманом (открывшим нам космецевтику) аж в 1979 году, то есть тестов никаких, одна голая теория.
С тестами на «акнегенность» примерно такая же ситуация – они весьма условны. Поэтому этикеточкам на 100% доверять не стоит.
Миф № 2. Минеральное масло комедогенно
Очень многие верят, что черные точки появляются у них именно из-за включенного в состав косметического средства минерального масла. Оно встречается в каждом втором продукте, особенно часто в декоративной косметики. Такие заявления основаны на исследования многолетней давности. Сегодня существует множество минеральных масел: индустриальное – для смазки механизмов, косметическое – самое чистое, без каких-либо примесей для косметики. И если первое может быть комедогенно, то второе – нет.
Миф № 3. Санскрины – средства защиты от загара – провоцируют акне

Это почти правда. Почти, потому что если воспаление появляется спустя 24–48 часов после нанесения средства, это не акне, а раздражение, вызванное элементами санскрина, в основном UV-фильтрами.
Акне – это иммунный ответ. А для того чтобы вызвать ответ иммунной системы, необходимы недели.
Миф № 4. Расширенные поры, связанные с акне, можно «стереть» с помощью косметики
Только если вы используете так называемые затирки – средства на основе силиконов, которые при нанесении на расширенные поры заполняют и сглаживают все неровности. Эффект от затирки чисто визуальный, держится до первого умывания.
Размер пор зависит от развития и активности сальных желез: у детей их нет, потому что железы еще не развиты, ну а дальше – что выросло, то выросло. С возрастом активность желез уменьшается, после 60 лет ваши поры будут меньше.
Ретиноиды (вещества-аналоги витамина А), уменьшающие себорегуляцию, и регулярные чистки, выталкивающие сальные пробки, помогут привести поры в естественное состояние, но надеяться на уменьшение их размера – глупо.
Принципы самодиагностики
Мы часто склонны драматизировать ситуацию и слишком критично относиться к своей коже. Парочку прыщей после жирной/сладкой/соленой пищи или месячных назвать акне нельзя даже с натяжкой, особенно при жирном или смешанном типе кожи.
Если у вас меньше 20 угрей с белой головкой, менее 15 пустул и менее 30 поражений в общей сложности – это «мягкое» акне. Лечение обычно занимает до 8 недель наружными средствами.
Если у вас от 20 до 100 белых угрей, от 15 до 50 воспаленных шишек и от 30 до 125 воспалений в общей сложности – это «умеренное» акне. Лечение так же занимает несколько недель и в процессе ненадолго возможно ухудшение.
Умеренное акне и более серьезные ситуации требуют консультации и профессионального лечения.
Опасности самолечения
Существует ошибочное мнение, что как только появился прыщик, на него сразу необходимо обрушить всю мощь современной медицины и косметологии: сушить, давить, прижигать и т. д. В этом случае он должен пройти немедленно. Между тем воспаление, которое тихо тлело внутри волосяных фолликул или сальных желез на протяжении несколько недель, пока повышенное содержание серы не спровоцировало его вылезти, просто не может взять и уйти за минуты.
Механические повреждения кожи, протирания хлогексидином, примочки с димексидом, эфирными маслами могут привести к язвам, ожогам, вторичному инфицированию и еще больше усугубить ситуацию.
Просто помните, что для борьбы с воспалениями лучше недо- чем перестараться. Вмешиваясь в организм сегодня, нужно думать и о том, что с ним будет и завтра, и через 20 лет. Например, злоупотребление подсушивающими средствами приведет к ранним морщинам. Важно принять как данность, что 100%-ный положительный результат невозможен, если у вас предрасположенность к акне в силу генетических или других причин. Ваша кожа уже неоднократно пострадала на уровне дермы и гиподермы и, скорее всего, на этих местах будут проявляться воспаления. Просто контролируйте это.
На что еще стоит обратить внимание
Существует три распространенные дополнительные причины воспалений у людей, склонных к акне. Для того чтобы нивелировать или минимизировать их, специалисты советуют следовать определенным рекомендациям.
Прогестерон
Если воспаление попало на вторую фазу цикла – успокойтесь, состояние кожи в этот период ухудшается, поскольку работает гормон прогестерон. Дождитесь спокойной фазы и проводите лечение. Не паникуйте, что ваши средства не работают, не спешите срочно приобретать что-то «более действенное».
Погрешности в диете

«Передоз специй» или углеводов. Последние несколько лет врачи и ученые склоняются к тому, что связь между диетой и акне существует, хотя раньше это отрицалось. Дисбаланс кишечной микрофлоры повышает проницаемость стенок кишечника, в крови растет количество эндотоксинов бактерий (токсичных веществ), населяющих просвет кишечника, что приводит к угревой болезни.
Пейте томатный сок – он содержит ликопин (влияет на производство кожного сала), ешьте морковь – она богата каротиноидами (предотвращают окислительный стресс), тыквенные семечки – содержат триптофан (влияет на мелатонин), морскую рыбу – богата омега-кислотами (у страдающих акне недостаток таких кислот), кисломолочные продукты – источник пробиотических культур, нормализующих микрофлору кишечника.
Читайте также:
Пробиотики в косметике
Можно рекомендовать увеличить потребление лакто- и бифидобактерий. Принимать пищевые добавки: цинк по 25–50 мг 2–3 раза в день, витамины группы В, витамин D, и омега-3 кислоты. В комплексе с привычным наружным лечением это даст лучшие результаты.
Определенные продукты, кроме того, могут влиять на выработку гормонов в организме, а мы знаем, что появление акне зачастую определяется уровнем тех или иных гормонов. Так что определенно приобретает смысл завести «дневник питания».
Стресс
В стрессовом состоянии организм человека вырабатывает так называемое вещество P (субстанция Р от англ. substance P) – нейропептид. Эта субстанция приводит к выбросу гистамина и запускает воспалительные реакции. Поэтому спокойствие, только спокойствие, дело-то житейское – прыщик. И больше проводите время на свежем воздухе, чтобы гармонизировать выработку мелатонина (биохимическое вещество, регулирующее биоритмы живых организмов).
Выбираем эффективное средство для контроля высыпаний
При покупке средств для ухода за кожей, склонной к акне, отдавайте предпочтение тем, в составе которых содержатся следующие компоненты:
- бензоил пероксид – крем на ночь, средства для умывания по утрам;
- салициловая кислота, а для поклонников органики – экстракт белой ивы;
- сера – в масках 1–2 раза в неделю;
- альфа-гидроксикислоты (аха-кислоты) – гликолевая, особенно популярна в сыворотках и тониках;
- ретиноиды – очень эффективны, но могут привести к временным ухудшениям;
- азелаиновая кислота – содержится, например, в креме “Скинорен”;
- эфирное масло чайного дерева – в гелевых препаратах или в чистом виде (точечно).
Ваш ежедневный уход
Средства в вашем рутинном уходе должны предотвратить появление новых воспалений и вылечить уже существующие.
Утро. Умывание со средством, содержащим бензоил пероксид или салициловую кислоту или/и противовоспалительные компоненты – арнику, календулу, ромашку, овсянку, зеленый чай, тмин, фитогенол, цинк. Нанесите точечное средство на прыщи. Сделайте все возможное, чтобы изолировать прыщик. Самые популярные и рабочие средства с салициловой (2%) и азелаиновой кислотой.
Нанесите увлажняющий крем с антиоксидантами и противовоспалительными компонентами. Нанесите макияж с SPF-фильтром. Лучше всего минеральный и по минимуму, обращайте внимание, чтобы косметика этого сегмента не содержала водорастворимых (растительных) красителей.
Вечер. Умывание с тем же средством, что и утром. Нанесите сыворотку, или маску, или увлажняющий крем с противовоспалительными компонентами. Сыворотка может содержать антиоксиданты.
Нанесите средство с ретинолом. Если у вас сухая кожа с воспалениями, используйте средства с ретинолом на проблемных зонах, смешивая лечебные мази с косметическим кремом в пропорции 50:50, ретиноевая мазь в чистом виде будет слишком раздражающей для вас. Вы можете применять точечные аптечные средства на ночь для лечения акне. Тем не менее увлажнение и восстановление липидного барьера должны быть в приоритете.
Делайте 1–2 раза в неделю маски с зеленой глиной и серой, это подсушит и уменьшит воспаления.
Запомните: никогда не распаривайте лицо, не прикладывайте горячие компрессы или кубики льда к прыщам. Резкие изменения температуры могут быть опасны для кожи в таком состоянии. Есть мнение, что солнце способно уменьшить акне, не верьте этому. Обязательно используйте средства с SPF-фильтром летом.
Если ваше акне не связано с гормональными проблемами, серьезными заболеваниями ЖКТ, такой уход за кожей должен дать положительные результаты.
В заключение хочу отметить, что хотя сегодня на рынке и представлено множество косметических и космецевтических препаратов, которые действительно эффективны при акне, не стоит воспринимать их как панацею, они лишь часть системы. Стойкий положительный результат даст лишь комплекс мер, в котором наравне с наружными средствами важное значение имеют общее физическое состояние вашего организма, характер питания и образ жизни.
Вросший ноготь – причины, симптомы, способы лечения, профилактика
Что такое вросший ноготь?
При этом заболевании происходит врастание ногтевой пластинки в околоногтевой валик. Чаще всего поражению подвергается большой палец ноги. Заболевание начинается с какого-либо «провоцирующего» момента – травмы при педикюре, ушибе, ношении узкой обуви и др. Возникает отек валика, он плотнее прижимается к ногтевой пластинке и немного травмируется ей (возникает ссадина, микротрещина). Это, в свою очередь, вызывает усиление отека, появление боли. Почти сразу присоединяется инфекция – в ранку внедряются микроорганизмы. Воспалительные явления постепенно прогрессируют – в области околоногтевого валика появляется покраснение, нарастают боль и отек. Между ногтем и валиком начинает выделяться гной, позднее там же появляются гипергрануляции (т.н. «дикое мясо»). До присоединения инфекции врастание ногтя еще может остановить лечение в домашних условиях – оно будет описано ниже. При нагноении, а особенно при появлении «дикого мяса» консервативное лечение всегда неэффективно, оно может приносить лишь кратковременное уменьшение симптомов. Радикально может помочь только хирургическое вмешательство.

Причины врастания – почему это происходит
Чаще всего вросший ноготь (синоним – онихокриптоз) является итогом совокупности нескольких причин.
- Травма – может быть получена при педикюре (даже неудачный отрыв небольшого заусенца может вызвать отек валика, а это спровоцирует врастание), прямая травма (удар, ушиб).
- Ношение тесной, неудобной обуви, особенно с узким «носом» и высоким каблуком.
- Крупный (врожденно) околоногтевой валик – одна из серьезных причин, которая, несмотря на многочисленные операции, может вызывать повторные врастания (рецидивы). Решить проблему помогает пластика околоногтевого валика – будет описана ниже.
- Плоскостопие – при отклонении первого пальца кнаружи наблюдается избыточное давление на валик со стороны второго пальца.
- Беременность и послеродовой период – по статистике в это время увеличивается вероятность врастания, по-видимому, это связано с временным изменением осанки и установок стопы.
- Грибковые поражения ногтей – деформируют ноготь и увеличивают риски заболевания.
Непосредственной причиной вросшего ногтя может стать как один из предрасполагающих факторов, так и их сочетание.
Симптомы
Диагностика вросшего ногтя обычно не представляет сложностей. Основной симптом – боль в области околоногтевого валика, сначала при надавливании, а затем и в покое. Быстро присоединяются отек и покраснение. Между валиком и ногтем вскоре начинает выделяться гной. Покраснение нарастает, на фоне применения различных средств может временно уменьшаться, но почти всегда процесс приобретает хронический характер и может длиться месяцами. Для хронизации заболевания характерно появление гипергрануляций («дикого мяса»). В очень редких и запущенных случаях возможен переход воспаления на кость фаланги – остеомиелит.
В общем состоянии пациента изменений обычно не наблюдается. В анализе крови возможно небольшое увеличение количества лейкоцитов при остром воспалении и повышение СОЭ. При длительном врастании необходимо выполнение рентенографии пальца для исключения вовлечения в процесс кости фаланги – остеомиелита.
Методы лечения
Лечение вросшего ногтя на большом пальце ноги проводится разными методами. Основным и самым надежным методом является хирургическое вмешательство. Операция на больших пальцах проводится амбулаторно, госпитализация не требуется. Существует несколько модификаций операций, в т.ч. с применением радиоволны и лазера. Какую именно операцию выполнить данному пациенту, решает врач, в зависимости от конкретной ситуации.
Анестезия при операциях на вросшем ногте всегда проводниковая – в основание пальца с двух сторон под кожу вводится небольшое количество анестетика, после чего необходимо подождать 5 – 10 минут, и наступает полная анестезия пальца. При этом виде анестезии операция совершенно безболезненна в 100% случаев.
Рассмотрим основные виды операций. Все они решают вопрос, как убрать вросший ноготь на ноге.
Краевая резекция ногтевой пластинки с применением радиоволны или лазера.
Этот метод является наиболее распространенным, малотравматичным и надежным, заключается в удалении врастающего края ногтя (1 – 2 мм), обработки фрагмента ростковой зоны радиоволной или лазером, удалении гнойных тканей по краю околоногтевого валика. Следует отметить, что принципиальной разницы между радиоволновым и лазерным воздействием нет, оба этих прибора обеспечивают надежное разрушение нужного фрагмента ростковой зоны при минимальном повреждении соседних тканей.

- Малая травматичность.
- Быстрая реабилитация – болевой синдром после операции выражен мало, нормально ходить можно уже на следующий день, рана заживает за 5 – 7 дней.
- Низкая вероятность рецидива – за счет обработки фрагмента ростковой зоны радиоволной или лазером, ноготь с пораженного края растет меньше, уменьшается вероятность повторного врастания.
- Не удаляется избыточный околоногтевой валик при его наличии.
- Применим не во всех учреждениях (требуется наличие в операционной радиоволновой или лазерной установки).
При отсутствии в распоряжении хирурга радиоволнового или лазерного прибора выскабливание фрагмента ростковой зоны можно произвести при помощи хирургического инструмента (ложка Фолькмана), но это уменьшает надежность результата.
Краевая резекция ногтевой пластинки с пластикой околоногтевого валика по Шмидену
Метод однозначно показан пациентам с избыточным околоногтевым валиком. Если оставить такой валик, то при всех остальных видах операций он все равно будет являться причиной рецидива. Относительное показание – многократные рецидивы после других вмешательств.

Техника операции: выполняется обычная краевая резекция с применением радиоволны или лазера, которая дополняется клиновидым иссечением околоногтевого валика с закрытием дефекта швами. Швы снимают на 7 – 8 сутки, после чего наступает выздоровление. Рецидивы после операции Шмидена крайне редки.
- Практически 100% гарантия от рецидива.
- Быстрая реабилитация – швы снимают на 7 – 8 сутки, к этому времени рана полностью заживает.
- Может эффективно применяться даже при самых «запущенных» ситуациях.
- Более выраженный болевой синдром 2 – 3 дня после операции (впрочем, боли хорошо снимаются анальгетиками).
Полное удаление ногтевой пластины
В настоящее время этот метод практически не применяется в связи с высокой травматичностью, длительным заживлением раны и отрастанием ногтя, высокой вероятностью рецидива. Применение его возможно в исключительных случаях, по рекомендации дерматолога (миколога), когда ноготь сильно поражен грибком и почти полностью отслоен от ложа, т.е. сохранять его не имеет смысла, а лучше удалить полностью.
Другие методы лечения
Самостоятельное лечение в домашних условиях и народными средствами
Такое лечение допустимо лишь в самых начальных проявлениях врастания, когда имеется лишь небольшая болезненность и отек валика. При нагноении, а тем более, при появлении «дикого мяса», лечение в домашних условиях неэффективно, может принести временное облегчение, но все симптомы вскоре вернутся. В этих случаях нужна операция.
Из «домашних» методов можно порекомендовать полуспиртовые повязки с мазью «левомеколь». На область воспаления накладывают полоску мази «левомеколь», после чего палец оборачивают марлевой салфеткой, пропитанной водкой и фиксируют ее обычным бинтом. Время ношения повязки – до полного высыхания. Можно накладывать два раза в день – утром и на ночь. Если в течение 2-3 дней симптомы не исчезли – нужно обратиться к врачу, который установит, как лечить правильно данное состояние.
Следует предостеречь от использования таких методов, как применение алоэ, чистотела. Эти средства, как и многие похожие на них могут вызывать сильное местное раздражение тканей, и, тем самым, вызвать прогрессирование воспаления. К тому же не исключена аллергическая реакция. Мазь Вишневского создает благоприятные условия для развития микрофлоры, поэтому также не рекомендуется к применению.
Практика показывает, что чаще всего после длительного применения всевозможных «домашних» и «народных» методов, пациенты все равно попадают на операцию, но уже в более «запущенном» состоянии.
Консервативные методы лечения
В основном применяются при неосложненном вросшем ногте, когда нет выраженного нагноения, стойкой инвазии ногтевой пластинки в ткани околоногтевого валика. Известно множество методов консервативного лечения – тампонада, наложение корректирующих устройств (пластиковых металлических, клеящихся на ноготь, в виде одно- и двухсторонних скоб и др.). Во многих случаях лечение всеми этими методами бывает довольно эффективно. Есть и недостатки. К основным из них можно отнести следующие:
- Длительность лечения – на коррекцию ногтя скобами уходят недели, а иногда и месяцы, при этом результат на 100% не гарантируется, и не исключено, что в итоге все равно потребуется операция по удалению вросшего ногтя.
- Высокая стоимость. Сами по себе корректирующие устройства не очень дорогие, но за ними нужно постоянно наблюдать, что требует неоднократных визитов к специалисту, и, по совокупности стоит недешево.
- Присутствие, заметность скобы на ноге (а ее нужно носить довольно долго и можно убрать только по окончании курса лечения).
- Хорошего эффекта можно достичь, только если лечение проводит опытный специалист-подолог, таких специалистов немного, хотя берутся лечить этими методами многие, зачастую не владея должным образом методикой.
Методы профилактики
Для профилактики вросшего ногтя нужно соблюдать несколько правил, которые в большинстве случаев помогают избежать проблем.
Во-первых, нужно носить удобную обувь не с узким носком, каблук дожжен быть высотой не более 4 см.
Во-вторых, необходимо правильно подстригать ноготь – край ногтя должен «выйти» из валика, и только потом можно его закруглять. Таким образом, на валик будет приходиться давление не «угла», а «плоскости», что уменьшит вероятность врастания.
В-третьих, при наличии плоскостопия нужно носить специальные ортопедические стельки.
В-четвертых, при наличии грибка ногтей, его нужно вылечить у дерматолога или миколога.
Где удалить?
Для решения проблемы необходимо обратиться к хирургу. Только этот специалист может избавить от вросшего ногтя. При выборе специалиста нужно руководствоваться его опытом, стажем работы. Полезно будет почитать отзывы о нем других пациентов (их всегда можно найти в интернете). Большое количество негативных отзывов, а также отсутствие отзывов должно насторожить. В клинике, где работает доктор, должна быть необходимая аппаратура для радиоволнового или лазерного удаления. Врач должен иметь достаточный опыт работы на этих аппаратах, т.к. при недостаточном воздействии радиоволны или лазера может быть рецидив, а при избыточном возможно повреждение соседних участков ростковой зоны, что вызовет стойкую деформацию всего ногтя. Хирург, также, должен уметь делать пластику околоногтевого валика, чтобы применить этот метод при наличии соответствующих показаний.

Доктор Ельшанский Игорь Витальевич имеет стаж работы хирургом с 1993 года, к.м.н., занимается лечением вросшего ногтя более 20 лет, владеет всеми методами лечения и модификациями операций. В клинике имеется радиоволновой прибор, есть все условия для диагностики и лечения вросшего ногтя на любых стадиях заболевания.
Стоимость услуг
| Наименование | Цена* |
|---|---|
| Консультация хирурга (к.м.н.) на первичном приеме | 1500 руб. |
| Удаление вросшего ногтя простое | 2900 руб. |
| Радиоволновое удаление вросшего ногтя | 3500 руб. |
| Удаление вросшего ногтя с пластикой околоногтевого валика по Шмидену | 4500 руб. |
* — Цены указаны с учетом полной стоимости вмешательства, т.е. включают анестезию, операцию, применение радиоволны, наложение швов и др.
г. Москва, Милютинский пер.
 Чистые пруды
Чистые пруды
 Тургеневская
Тургеневская