Что лучше метилурациловая мазь или левомеколь?
Средство от ожогов ― действуем быстро и правильно
Поделиться:
Важнейшая структурная составляющая клеток ― белки. Их «представители» коллаген и кератин обеспечивают физическую защиту организма, формируя структурный каркас, который поддерживает форму клеток. При температуре выше 44 градусов белки теряют трехмерную форму и разрушаются. Это приводит к повреждению клеток и тканей, которое происходит при любом, даже самом легком ожоге.
В зависимости от глубины поражения различают несколько степеней тяжести ожога.
Ожоги первой степени самые невинные. При них повреждается только верхний, ороговевший слой эпидермиса. Проявляются покраснением, болью и незначительным отеком. Через несколько дней от них не остается и следа.
Ожоги второй степени характеризуются поражением эпидермиса до более глубокого, росткового слоя. Лимфа и, реже, кровь из разрушенных клеток проникают вверх, образуя волдыри. Эти ожоги заживают спустя 1–3 недели.
При ожогах третьей степени поражаются не только все слои эпидермиса, но и лежащая под ним дерма, в тяжелых случаях вплоть до подкожной жировой клетчатки. Для третьей степени характерны крупные пузыри, которые часто вскрываются, обнаруживая плотную белую или коричневую ткань.
Читайте также:
Первая помощь при ожогах
И самые тяжелые ожоги четвертой степени сопровождаются гибелью подкожно-жировой клетчатки, обугливанием мышечной и костной ткани.
Пострадавший от ожога или его родные должны хотя бы приблизительно оценить масштаб катастрофы. С ожогами первой и, в большинстве случаев, второй степени легко справиться самостоятельно. В остальных ситуациях требуется помощь врача, и чем скорее, тем лучше.
Разрушаем стереотипы

Пострадавшие от легких ожогов, осмотрев результаты своей беспечности, принимаются за активные действия. И зачастую начинают с ошибки.
Откопав в уголках памяти советы прабабушек, многие из нас достают из недр холодильника кисломолочные продукты или растительное масло и немедля наносят их на пораженную кожу. В результате ожог первой степени медленно, но верно превращается в поражение второй степени.
Ведь сметана, кефир и, тем паче, масло образуют на поверхности кожи пленку, которая нарушает теплообмен. Пострадавшая от действия высоких температур кожа, будучи не в силах отдать избыточное тепло окружающей среде, прогревается еще сильнее.
Не меньше вреда может принести и еще одна «добрая» рекомендация. Обработка пораженной ожогом кожи спиртом или спиртсодержащими растворами в целях «дезинфекции» на самом деле чревата дополнительным разрушением и без того пострадавших клеток.
А чем же тогда обрабатывать пораженную кожу? Давайте разбираться.
Оказываем первую помощь при ожогах

Схема дальнейших действий зависит от тяжести ожога. Сначала запомним порядок действий при ожогах первой-второй степени.
- Незначительные поражения сначала следует незамедлительно охладить. Вместо нанесения масел или противовоспалительных мазей расположите обожженное место под струей прохладной (но не холодной!) воды. Длительность процедуры ― 10—15 минут или до тех пор, пока боль не утихнет.
- Снимите кольца или другие украшения, пока не развился отек.
- Не прокалывайте мелкие волдыри. Если они лопнули сами, аккуратно обработайте пораженное место водой с мягким мылом. Большие волдыри врачи рекомендуют все же удалять, однако делать это нужно, соблюдая требования асептики.
- Только после выполнения пунктов 1—3 на область ожога можно наносить мази или спреи, ускоряющие заживление. Наибольшей популярностью пользуются средства на основе декспантенола (Пантенол, Бепантен и т. д.). Если на месте поражения есть вскрывшиеся волдыри, можно наложить мазь с антибиотиком, например Левомеколь. Альтернатива местным антибактериальным средствам ― мази с препаратами серебра (Аргосульфан).
- При сильной боли примите обезболивающее: ибупрофен, напроксен или парацетамол.
И главное: если вы заметили признаки зарождающейся инфекции (нагноение, резкое покраснение и отек) спустя несколько дней после «аварии», необходимо срочно показаться врачу.
При тяжелых ожогах порядок действий иной.

- Срочно вызывайте неотложку.
- Защитите пострадавшего от контакта с тлеющими, горячими материалами, от действия тепла или дыма. Не удаляйте остатки сожженной одежды, которые прилипли к коже (если таковые имеются).
- Снимите ювелирные изделия и ремни.
- При тяжелых ожогах не следует охлаждать область поражения: это может привести к потере тепла и падению давления.
- Приподнимите обожженную область выше уровня сердца, если это возможно.
- Накройте зону поражения прохладным влажным бинтом или чистой тканью.
Остальные заботы предоставьте медицинским специалистам.
Профилактика ожогов
Осторожность ― первое правило профилактики травм. В первую очередь берегите детей, которые нередко становятся жертвами халатности взрослых. Шустрость на первый взгляд еще беспомощных и плохо передвигающихся малышей может быть удивительной и не подвластной зрелому разуму.
Я, к примеру, даже спустя полтора десятка лет не могу понять, как мой 9-месячный сын за пару минут смог пробраться незамеченным из соседней комнаты на кухню, найти стоящий в дальнем углу чайник с кипятком, опрокинуть его и получить ожог третьей степени. И простить себе этого я тоже не могу до сих пор.
К числу предотвращаемых относятся и солнечные ожоги. Получать их с завидной регулярностью, когда рынок переполнен солнцезащитной косметикой, ― верх неблагоразумия.
Обязательно соблюдайте правила противопожарной безопасности. И помните: даже одна секунда беспечности может иметь слишком высокую цену.
Товары по теме: [product strict=»Пантенол»](Пантенол), [product strict=»Бепантен»](Бепантен), [product strict=»Левомеколь»](Левомеколь), [product strict=»Аргосульфан»](Аргосульфан), [product strict=»ибупрофен»](ибупрофен), [product strict=»напроксен»](напроксен), [product strict=»парацетамол»](парацетамол)
Топ средств для обработки ран, порезов, ожогов


Ожоги, ссадины, порезы и царапины могут образоваться на теле даже после обычной уборки дома, не говоря уже о детских играх во дворе или путешествиях. Чтобы не допустить осложнений в виде нагноения, распространения повреждения, заживления с рубцеванием, важно правильно обрабатывать раны и ожоги. Причем, делать это нужно с использованием определенных средств, которые должны быть в вашей аптечке.
Первичная обработка ран
Сразу после обнаружения раны, ссадины, мелких ожогов или порезов, важно провести первичную их обработку. Это связано с тем, что предметы, которыми наносятся раны, обычно нестерильны, и, при повреждении кожи, в ткани попадают микробы, которые могут вызвать гнойное воспаление, ухудшат течение восстановительного периода.
Обычно ранки промывают под проточной водой, можно использовать хозяйственное мыло. Также важно обработать ранку 3% раствором перекиси водорода, чтобы удалить остатки разрушенных клеток, остановить кровь и убить попавшие в рану бактерии. Кожу вокруг пораженной зоны нужно обработать спиртовыми антисептиками (йод 5% или спиртовой раствор бриллиантовой зелени).
Важно! Эти средства нельзя заливать в рану, как делают многие. Во-первых, это больно, спирт раздражает нервные окончания. Во-вторых, спирт обладает раздражающим, прижигающим эффектом, что ухудшит заживление. Обрабатывается только кожа вокруг раны.
Средства для заживления ран и ожогов: первая стадия
Любые раны, которые возникают на коже, имеют две стадии заживления. Первая – это воспалительная стадия, когда ранка припухает, краснеет, в ней могут скапливаться сукровица и даже гной. В этой стадии нужно применение антисептических, противовоспалительных препаратов. Если ранка склонна к нагноению, могут потребоваться местные антибиотики или антисептики.
Также препараты подбирают, исходя из степени повреждения и глубины ран – неглубокие порезы, царапины, ссадины или ожоги, абсцессы, трофические язвы.
Преимущества препаратов, заживляющих ранки на первой стадии:
- они помогают снимать воспаление и обладают обеззараживающим эффектом;
- их легко наносить, применяются без рецепта.
- допустимы к использованию без назначения врача.
Минусы этих средств:
- есть противопоказания, ряд побочных эффектов применения;
- возможно развитие аллергии или непереносимость компонентов;
- подходят не всем возрастным группам.
Чтобы избежать любых побочных эффектов, нужно использовать любые средства строго по инструкции.
Препарат выпускается в форме мази, используется наружно. Продается без рецепта врача. Активные компоненты препарата – диоксометилтетрагидропиримидин с хлорамфениколом. Обладает антибактериальным эффектом, помогает в стимуляции местной иммунной защиты, регенерации тканей, подавлении воспалительного процесса, связанного с бактериальной инфекцией. Мазь наносят тонким слоем на предварительно очищенную ранку, сверху прикрывают повязкой. Повторяют до 3-4 раз в сутки, пока ранка не начнет затягиваться.
Может применяться для обработки как мелких ран и царапин, так и гнойных, мокнущих ран, термических ожогов, трофических язв. Помогает в заживлении постоперационных ран.
Важно помнить – препарат содержит антибиотик, имеет ряд противопоказаний, применяется только на предварительно очищенные поверхности, возможна непереносимость компонентов.
2. Эплан раствор или крем
Препараты обладают комплексным эффектом – бактерицидным, ранозаживляющим, обезболивающим и регенерирующим. В состав входят триэтиленгликоль, гликолан, этилкарбитол, ПЭО, глицерин. Помогает защищать раны в период первичного заживления, стимулирует восстановление новых клеток, не содержит антибиотиков, предотвращает образование грубых рубцов, защищает кожу от дополнительного повреждения. Помогает улучшить кровообращение, устраняет отечность и боль.
Эплан не наносят на кровоточащие раны, возможна аллергическая реакция.
Основное действующее вещество – повидон-йод 10%, обладает антисептическим, дезинфицирующим свойством, стимулирует заживление ран. Продается без рецепта врача, отлично подходит для первичной обработки свежих ссадин, порезов, ран. После обработки наносят мазь тонким слоем на область поражения, до 3 раз в сутки, можно применять под повязки.
Также обладает слабым противовоспалительным эффектом, показана при инфицированных дерматитах, ожогах, порезах, ссадинах, микробных и грибковых поражениях. Раствором можно обрабатывать кожу и слизистые в неразбавленном виде. Препарат не жжет.
Возможны аллергические реакции, запрещен при гиперфункции щитовидной железы, применении радиоактивного йода, почечной недостаточности.
Продается без рецепта врача, в составе: растительные масла, пчелиный воск, витамины и нафталанская нефть. Помогает при травмах и остром воспалении на коже, помогает защищать эпидермис от дальнейших повреждений. Стимулирует ускоренное заживление ран и порезов, уменьшает риск образования рубцов. Обладает противоотечным, слабым антивоспалительным эффектом.
Наносится на поверхность заживающих ранок до 2 раз в день. Не применяют для лечения хронических ран, трофических язв.
Средства для заживления ран: вторая стадия
После того, как ранка очищается, покрывается корочкой, из нее перестает сочиться сукровица или гной (или после хирургического удаления гноя) важно стимулировать образование новых тканей, которые образуют рубчик и закрывают ранку. Препараты, которые применяют на второй стадии, подсушивают, восстанавливают ткани, помогают в заживлении любых повреждений, стимулируют деление клеток, увлажняют кожу, тормозят воспаление.
Важно помнить, некоторые средства могут обладать побочными эффектами, применяются строго по инструкции. Для снижения риска образования рубцов и шрамов, активной регенерации тканей могут помочь ряд средств.
Содержит в составе декспантенол, продается без рецепта, обладает функциями стимулятора регенерации тканей. Такой эффект достигается за счет того, что пантенол – это производное витамина В5, который работает в тандеме с витамином А. Они стимулируют метаболизм клеток кожи, увеличивают синтез коллагена и регенерацию эпителия.
Помогает в заживлении мелких механических и термических повреждений, ссадин, царапин, негнойных ран. Также помогает при лечении солнечных ожогов, дерматитов, опрелостей. Наносится на область ранок до 4 раз в день тонким слоем, не прикрывается повязкой. Переносится хорошо, практически не имеет побочных эффектов и противопоказаний.
Препарат продается без рецепта, обладает комплексным эффектом за счет содержания биологически активных компонентов плазмы крови. Нормализует капиллярное кровообращение, стимулирует регенерацию клеток, уменьшает воспаление и отек, помогает в заживлении с минимальными рубцами. Показан при поверхностных ожогах, ссадинах, порезах, плохо заживающих ранах. Применяется на сухих ранах в стадии эпителизации. Наносится тонким слоем до 2 раз в сутки.
Хорошо переносится, изредка возможна аллергическая реакция, противопоказаний у препарата нет.
Препарат применяется наружно, продается без рецепта, показан для инфицированных ран, которые трудно заживают. В составе содержится два антибактериальных препарата, подавляющие активность флоры при инфицированных порезах, ранах, поверхностных ожогах. Порошок помогает образовать корочку на мокнущих ранах, мазь стимулирует заживление.
Выделен ряд побочных эффектов и противопоказаний, о которых нужно прочитать в инструкции. Применяют осторожно, на небольших поверхностях, не применяют для глубоких трофических язв и обширных повреждений.
Что лучше метилурациловая мазь или левомеколь?

Расширение познаний о закономерностях заживления ран привело к тому, что лечение ожогов стали проводить дифференцировано в зависимости от глубины поражения, стадии раневого процесса, локализации поражения и от ряда других факторов. Для достижения максимально быстрого заживления ран необходимо последовательно использовать медикаментозные препараты с различными механизмами действия.
При этом лекарственные препараты могут иметь однонаправленное действие или оказывать комплексное и разностороннее влияние на раневой процесс и могут включать в свой состав различные активные вещества и фитокомплексы. В настоящее время расширяется ассортимент противовоспалительных, ранозаживляющих дерматологических мазей, включающих липосомы с биологически активными веществами [1,4,6].
Ожоги — одно из самых распространённых в мире травматических поражений. Лечение ожогов — трудное и многоплановое мероприятие: термические повреждения — одни из самых опасных, они приводят к разрушению сложных белков — основы клеток тканей.
В процессе заживления ожоговой раны выделяют следующие этапы, на которых применяются разные принципы терапии. Гнойно-некротическая фаза, характеризующаяся высоким уровнем бактериальной загрязнённости, отёчностью тканей, гиперемией области раны, активным противостоянием бактериальной флоры и иммунной системы. Фаза грануляции, при которой наблюдается очистка раны от гнойно-некротических масс, уменьшение и исчезновение отёков, подавление бактериальной агрессии. В фазу эпителизации происходит восстановление кожного покрова или формирование рубца и окончательное заживление раны.
В первой фазе заживления ожоговой раны ставится задача подавления первичной микрофлоры и предотвращения дальнейшего инфицирования раны. Во второй фазе важно обеспечить отведение раневого отделяемого из раны. На первое место выходят гигроскопические свойства повязок. В третьей фазе следует обеспечить максимальную защиту раны, чтобы способствовать ее полноценной регенерации [3, 9].
Лечение пострадавших с поверхностными поражениями, как правило, консервативное для лечения неинфицированных ожогов II степени применяются эмульсии и мази, обладающие бактерицидным и обезболивающим действиями (Эбермин, Аргосульфан, 10%-ная сульфамилоновая, Левосин и др.). Чаще других используются препараты, содержащие в основе левомицетин, в частности мазь «Левомеколь».
Для изучения ранозаживляющего действия новых лекарственных составов, предназначенных для лечения ожогов и ран, проводят исследования на животных. Эксперименты проводят на кожной модели химического или термического ожога или механического повреждения эпителия у теплокровных (кролики, крысы, морские свинки) [5,8]. Для оценки глубины термического поражения использовали 4-х степенную классификацию ожогов ( ожоги I-II степени рассматриваются как поверхностные, III А — пограничные, III Б-IV –глубокие), приведенную в таблице 1.
Таблица 1 – Классификация ожогов
Затронут только эпидермис
Гиперемия и небольшая отечность
Поражается эпидермис и сосочковый слой дермы
Характерно образование пузырей, наполненных серозным содержимым
Дополнительно вовлекается сетчатый слой дермы при сохранности производных кожи
Тонкий, достаточно подвижный струп или крупные пузыри с серозным содержимым и интенсивным желтым окрашиванием
Тотальная гибель кожи до подкожно-жировой клетчатки
Чаще — спаянный с подлежащими тканями струп коричневого оттенка, реже — крупные пузыри с геморрагическим содержимым
Повреждение распространяется на всю толщину кожи и вовлечением глубоколежащих
Плотный, неподвижный струп темно-коричневого или черного цвета
Целью исследований явилось проведение сравнительного анализа фармакологической активности липосомальной дерматологической мази. В состав мази входил разработанный нами ранее липосомальный левомицетин и препарат Тамбуканской лечебной грязи. В качестве мазевой основы использована оптимальная гидрофильная основа, включающая полиэтиленоксиды ПЭГ — 1500 и ПЭГ — 400 в определенном количественном соотношении.
Препарат Тамбуканской лечебной грязи широко известен как стимулятор репаративных процессов. При его применении происходит изменение местного кровообращения, усиливается обмен веществ в тканях организма, образуются биологически активные соединения, что способствует регенерации, рассасыванию инфильтратов и проявлению болеутоляющего действия.
Ценным терапевтическим действием препарата является нормализация микроциркуляции в очаге воспаления, восстанавливается проницаемость капилляров, уменьшается отечность тканей, исчезает неравномерность просвета сосудов, уменьшается внутрисосудистый стаз и микроагрегация форменных элементов крови. Липидный комплекс грязи дает эффект стимуляции регенерации, иммунокоррекции, оказывает бактерицидное и бактериостатическое действие. Кроме того, в Тамбуканской лечебной грязи выделено несколько штаммов плесени типа Penicillium. Противовоспалительное действие в большей степени проявляется в стадии пролиферации (увеличение числа клеток вследствие их размножения) и обратного развития воспалительного процесса [2].
Материалы и методы исследования
Для исследования противоожоговых свойств использовали мазь с липосомальным левомицетином и масляным экстрактом Тамбуканской лечебной грязи. В качестве препарата сравнения использовали мазь «Левомеколь» (производитель «Нижфарм», Россия). «Левомеколь» — мазь на гидрофильной основе, содержащая в своем составе в качестве действующих веществ левомицетин и метилурацил.
Фармакологическую активность мази — противоожоговую и ранозаживляющую — определяли на животных на модели термического ожога [7]. Опыты проводили на 9 морских свинках. Животные были разделены на три группы: 1-я группа – контроль (естественное заживление) – 3 морские свинки; 2-я группа – животные, получавшие аппликации мазью «Левомеколя» в качестве препарата сравнения – 3 морские свинки; 3-я группа – животные, получавшие аппликации исследуемой липосомальной мазью – 3 морские свинки.
Методика применения разработанной дерматологической мази и препарата сравнения заключалась в следующем. Проводился стандартный туалет раневой поверхности и обработка раны растворами антисептиков. На подготовленную таким образом раневую поверхность шпателем или стерильной перчаткой наносился слой мази толщиной в 1-2 мм. Аппликации начинали со следующего дня после нанесения ожога и проводили ежедневно, 2 раза в день, в течение 14 дней. На 2, 4, 6, 8, 10, 12, 14, 16, 18 дни лечения определяли среднюю массу «площади» ран: переносили контур раны на целлофан, затем на картон с последующим определением массы этого макета раневой поверхности.
Эффективность характеризовали по морфологическим критериям и клиническим параметрам, таким как: сроки перехода в другую фазу раневого процесса, полнота эпителизации раны. Обработка полученных данных проводилась с использованием набора стандартных статистических программ Excel; вычисляли M±m — среднюю арифметическую и её стандартную ошибку.
Результаты исследования и их обсуждение
При изучении противоожоговой активности липосомальной дерматологической мази в период эксперимента и наблюдения за раневой поверхностью было отмечено, что у животных в контроле через 7 дней после нанесения ожоговой травмы никаких положительных изменений в ране не отмечалось. Репарация шла очень медленно и исключительно за счет физиологических механизмов организма. Наблюдалась альтерация, выраженная гиперемия, аутолиз клеток, распад их соединительной ткани под действием коллагеназы, элластазы, разрушающих белковый остов соединительной ткани. Частичное отпадание струпа наступало на 14-е сутки, полное — на 20-е. В ране после отторжения струпа замечали вялые грануляции бледно-розового цвета. Полное заживление наступало только на 24-е сутки (рисунок 1).

Рисунок 1 – Контроль, 8-ые сутки
У животных, которым проводили обработку раневой поверхности исследуемой липосомальной мазью и препаратом сравнения мазью «Левомеколь», на 5-е сутки струп был размягченным и частично удалялся. Рана под ним была покрыта ярко-красными грануляциями. Процессы экссудации и пролиферации шли вполне активно.
На 14-е сутки у животных, леченных исследуемой липосомальной мазью, отсутствовали такие сосудистые изменения как: гиперемия и спазм сосудов, струп местами отторгался, что предвещало выздоровление ( рисунок 2).
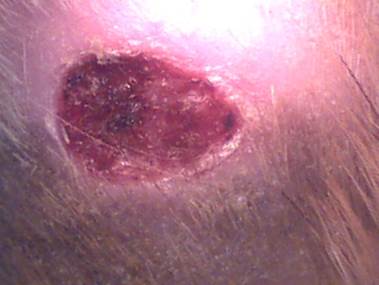
Рисунок 2 – Исследуемая липосомальная мазь, 8-ые сутки
У группы, леченной препаратом сравнения — мазью «Левомеколь», на 16-е сутки репаративные процессы несколько замедлились, и полное выздоровление наступило лишь на 21-е сутки. На фоне лечения мазью ни в одном случае нагноения не отмечалось, уже к 4-6 суткам купировались явления перифокального воспаления. При начале лечения кое-где имелся ожоговый струп, представленный инфицированными корками, состоящими из высохшего раневого экссудата и фибрина. После нанесения на такие корки мази с липосомальным левомицетином и препаратом Тамбуканской лечебной грязи они в течение 1-2 суток размягчались и легко удалялись с раневой поверхности марлевыми салфетками, что способствовало существенному ускорению эпителизации.
В сравниваемой группе на фоне применения мази «Левомеколь» сформированный сухой струп (рисунок 3), не во всех случаев легко отторгался. Он превращался во влажный струп с последующей эпителизацией ожоговых ран. Удаление струпа приводило к травматизации молодого эпителия и капиллярному кровотечению.
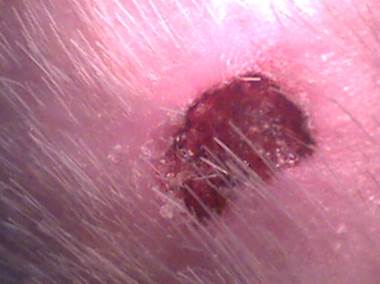
Рисунок 3 – Препарат сравнения мазь «Левомеколь», 12-ые сутки
Результаты измерений ожоговой поверхности представлены в таблице 2.
Таблица 2 — Результаты измерений ожоговой поверхности
Вросший ноготь – причины, симптомы, способы лечения, профилактика
Что такое вросший ноготь?
При этом заболевании происходит врастание ногтевой пластинки в околоногтевой валик. Чаще всего поражению подвергается большой палец ноги. Заболевание начинается с какого-либо «провоцирующего» момента – травмы при педикюре, ушибе, ношении узкой обуви и др. Возникает отек валика, он плотнее прижимается к ногтевой пластинке и немного травмируется ей (возникает ссадина, микротрещина). Это, в свою очередь, вызывает усиление отека, появление боли. Почти сразу присоединяется инфекция – в ранку внедряются микроорганизмы. Воспалительные явления постепенно прогрессируют – в области околоногтевого валика появляется покраснение, нарастают боль и отек. Между ногтем и валиком начинает выделяться гной, позднее там же появляются гипергрануляции (т.н. «дикое мясо»). До присоединения инфекции врастание ногтя еще может остановить лечение в домашних условиях – оно будет описано ниже. При нагноении, а особенно при появлении «дикого мяса» консервативное лечение всегда неэффективно, оно может приносить лишь кратковременное уменьшение симптомов. Радикально может помочь только хирургическое вмешательство.

Причины врастания – почему это происходит
Чаще всего вросший ноготь (синоним – онихокриптоз) является итогом совокупности нескольких причин.
- Травма – может быть получена при педикюре (даже неудачный отрыв небольшого заусенца может вызвать отек валика, а это спровоцирует врастание), прямая травма (удар, ушиб).
- Ношение тесной, неудобной обуви, особенно с узким «носом» и высоким каблуком.
- Крупный (врожденно) околоногтевой валик – одна из серьезных причин, которая, несмотря на многочисленные операции, может вызывать повторные врастания (рецидивы). Решить проблему помогает пластика околоногтевого валика – будет описана ниже.
- Плоскостопие – при отклонении первого пальца кнаружи наблюдается избыточное давление на валик со стороны второго пальца.
- Беременность и послеродовой период – по статистике в это время увеличивается вероятность врастания, по-видимому, это связано с временным изменением осанки и установок стопы.
- Грибковые поражения ногтей – деформируют ноготь и увеличивают риски заболевания.
Непосредственной причиной вросшего ногтя может стать как один из предрасполагающих факторов, так и их сочетание.
Симптомы
Диагностика вросшего ногтя обычно не представляет сложностей. Основной симптом – боль в области околоногтевого валика, сначала при надавливании, а затем и в покое. Быстро присоединяются отек и покраснение. Между валиком и ногтем вскоре начинает выделяться гной. Покраснение нарастает, на фоне применения различных средств может временно уменьшаться, но почти всегда процесс приобретает хронический характер и может длиться месяцами. Для хронизации заболевания характерно появление гипергрануляций («дикого мяса»). В очень редких и запущенных случаях возможен переход воспаления на кость фаланги – остеомиелит.
В общем состоянии пациента изменений обычно не наблюдается. В анализе крови возможно небольшое увеличение количества лейкоцитов при остром воспалении и повышение СОЭ. При длительном врастании необходимо выполнение рентенографии пальца для исключения вовлечения в процесс кости фаланги – остеомиелита.
Методы лечения
Лечение вросшего ногтя на большом пальце ноги проводится разными методами. Основным и самым надежным методом является хирургическое вмешательство. Операция на больших пальцах проводится амбулаторно, госпитализация не требуется. Существует несколько модификаций операций, в т.ч. с применением радиоволны и лазера. Какую именно операцию выполнить данному пациенту, решает врач, в зависимости от конкретной ситуации.
Анестезия при операциях на вросшем ногте всегда проводниковая – в основание пальца с двух сторон под кожу вводится небольшое количество анестетика, после чего необходимо подождать 5 – 10 минут, и наступает полная анестезия пальца. При этом виде анестезии операция совершенно безболезненна в 100% случаев.
Рассмотрим основные виды операций. Все они решают вопрос, как убрать вросший ноготь на ноге.
Краевая резекция ногтевой пластинки с применением радиоволны или лазера.
Этот метод является наиболее распространенным, малотравматичным и надежным, заключается в удалении врастающего края ногтя (1 – 2 мм), обработки фрагмента ростковой зоны радиоволной или лазером, удалении гнойных тканей по краю околоногтевого валика. Следует отметить, что принципиальной разницы между радиоволновым и лазерным воздействием нет, оба этих прибора обеспечивают надежное разрушение нужного фрагмента ростковой зоны при минимальном повреждении соседних тканей.

- Малая травматичность.
- Быстрая реабилитация – болевой синдром после операции выражен мало, нормально ходить можно уже на следующий день, рана заживает за 5 – 7 дней.
- Низкая вероятность рецидива – за счет обработки фрагмента ростковой зоны радиоволной или лазером, ноготь с пораженного края растет меньше, уменьшается вероятность повторного врастания.
- Не удаляется избыточный околоногтевой валик при его наличии.
- Применим не во всех учреждениях (требуется наличие в операционной радиоволновой или лазерной установки).
При отсутствии в распоряжении хирурга радиоволнового или лазерного прибора выскабливание фрагмента ростковой зоны можно произвести при помощи хирургического инструмента (ложка Фолькмана), но это уменьшает надежность результата.
Краевая резекция ногтевой пластинки с пластикой околоногтевого валика по Шмидену
Метод однозначно показан пациентам с избыточным околоногтевым валиком. Если оставить такой валик, то при всех остальных видах операций он все равно будет являться причиной рецидива. Относительное показание – многократные рецидивы после других вмешательств.

Техника операции: выполняется обычная краевая резекция с применением радиоволны или лазера, которая дополняется клиновидым иссечением околоногтевого валика с закрытием дефекта швами. Швы снимают на 7 – 8 сутки, после чего наступает выздоровление. Рецидивы после операции Шмидена крайне редки.
- Практически 100% гарантия от рецидива.
- Быстрая реабилитация – швы снимают на 7 – 8 сутки, к этому времени рана полностью заживает.
- Может эффективно применяться даже при самых «запущенных» ситуациях.
- Более выраженный болевой синдром 2 – 3 дня после операции (впрочем, боли хорошо снимаются анальгетиками).
Полное удаление ногтевой пластины
В настоящее время этот метод практически не применяется в связи с высокой травматичностью, длительным заживлением раны и отрастанием ногтя, высокой вероятностью рецидива. Применение его возможно в исключительных случаях, по рекомендации дерматолога (миколога), когда ноготь сильно поражен грибком и почти полностью отслоен от ложа, т.е. сохранять его не имеет смысла, а лучше удалить полностью.
Другие методы лечения
Самостоятельное лечение в домашних условиях и народными средствами
Такое лечение допустимо лишь в самых начальных проявлениях врастания, когда имеется лишь небольшая болезненность и отек валика. При нагноении, а тем более, при появлении «дикого мяса», лечение в домашних условиях неэффективно, может принести временное облегчение, но все симптомы вскоре вернутся. В этих случаях нужна операция.
Из «домашних» методов можно порекомендовать полуспиртовые повязки с мазью «левомеколь». На область воспаления накладывают полоску мази «левомеколь», после чего палец оборачивают марлевой салфеткой, пропитанной водкой и фиксируют ее обычным бинтом. Время ношения повязки – до полного высыхания. Можно накладывать два раза в день – утром и на ночь. Если в течение 2-3 дней симптомы не исчезли – нужно обратиться к врачу, который установит, как лечить правильно данное состояние.
Следует предостеречь от использования таких методов, как применение алоэ, чистотела. Эти средства, как и многие похожие на них могут вызывать сильное местное раздражение тканей, и, тем самым, вызвать прогрессирование воспаления. К тому же не исключена аллергическая реакция. Мазь Вишневского создает благоприятные условия для развития микрофлоры, поэтому также не рекомендуется к применению.
Практика показывает, что чаще всего после длительного применения всевозможных «домашних» и «народных» методов, пациенты все равно попадают на операцию, но уже в более «запущенном» состоянии.
Консервативные методы лечения
В основном применяются при неосложненном вросшем ногте, когда нет выраженного нагноения, стойкой инвазии ногтевой пластинки в ткани околоногтевого валика. Известно множество методов консервативного лечения – тампонада, наложение корректирующих устройств (пластиковых металлических, клеящихся на ноготь, в виде одно- и двухсторонних скоб и др.). Во многих случаях лечение всеми этими методами бывает довольно эффективно. Есть и недостатки. К основным из них можно отнести следующие:
- Длительность лечения – на коррекцию ногтя скобами уходят недели, а иногда и месяцы, при этом результат на 100% не гарантируется, и не исключено, что в итоге все равно потребуется операция по удалению вросшего ногтя.
- Высокая стоимость. Сами по себе корректирующие устройства не очень дорогие, но за ними нужно постоянно наблюдать, что требует неоднократных визитов к специалисту, и, по совокупности стоит недешево.
- Присутствие, заметность скобы на ноге (а ее нужно носить довольно долго и можно убрать только по окончании курса лечения).
- Хорошего эффекта можно достичь, только если лечение проводит опытный специалист-подолог, таких специалистов немного, хотя берутся лечить этими методами многие, зачастую не владея должным образом методикой.
Методы профилактики
Для профилактики вросшего ногтя нужно соблюдать несколько правил, которые в большинстве случаев помогают избежать проблем.
Во-первых, нужно носить удобную обувь не с узким носком, каблук дожжен быть высотой не более 4 см.
Во-вторых, необходимо правильно подстригать ноготь – край ногтя должен «выйти» из валика, и только потом можно его закруглять. Таким образом, на валик будет приходиться давление не «угла», а «плоскости», что уменьшит вероятность врастания.
В-третьих, при наличии плоскостопия нужно носить специальные ортопедические стельки.
В-четвертых, при наличии грибка ногтей, его нужно вылечить у дерматолога или миколога.
Где удалить?
Для решения проблемы необходимо обратиться к хирургу. Только этот специалист может избавить от вросшего ногтя. При выборе специалиста нужно руководствоваться его опытом, стажем работы. Полезно будет почитать отзывы о нем других пациентов (их всегда можно найти в интернете). Большое количество негативных отзывов, а также отсутствие отзывов должно насторожить. В клинике, где работает доктор, должна быть необходимая аппаратура для радиоволнового или лазерного удаления. Врач должен иметь достаточный опыт работы на этих аппаратах, т.к. при недостаточном воздействии радиоволны или лазера может быть рецидив, а при избыточном возможно повреждение соседних участков ростковой зоны, что вызовет стойкую деформацию всего ногтя. Хирург, также, должен уметь делать пластику околоногтевого валика, чтобы применить этот метод при наличии соответствующих показаний.

Доктор Ельшанский Игорь Витальевич имеет стаж работы хирургом с 1993 года, к.м.н., занимается лечением вросшего ногтя более 20 лет, владеет всеми методами лечения и модификациями операций. В клинике имеется радиоволновой прибор, есть все условия для диагностики и лечения вросшего ногтя на любых стадиях заболевания.
Стоимость услуг
| Наименование | Цена* |
|---|---|
| Консультация хирурга (к.м.н.) на первичном приеме | 1500 руб. |
| Удаление вросшего ногтя простое | 2900 руб. |
| Радиоволновое удаление вросшего ногтя | 3500 руб. |
| Удаление вросшего ногтя с пластикой околоногтевого валика по Шмидену | 4500 руб. |
* — Цены указаны с учетом полной стоимости вмешательства, т.е. включают анестезию, операцию, применение радиоволны, наложение швов и др.
г. Москва, Милютинский пер.
 Чистые пруды
Чистые пруды
 Тургеневская
Тургеневская
Левомеколь
«Левомеколь» — это препарат антибактериального действия для наружного использования. Выпускается в виде мази. Обладает выраженным влиянием на местную иммунную защиту и противовоспалительными свойствами. Препятствует распространению патогенных микроорганизмов (к ним не относятся грибы, вирусы). Уменьшает образование гноя и оказывает ранозаживляющий эффект, запуская репаративные процессы.
Перечисленные свойства проявляются благодаря действию следующих компонентов, входящих в состав мази, — хлорамфениколу и метилурацилу. Хлорамфеникол — антибиотик натурального происхождения. Влияет на регенеративные свойства эпидермиса. Метилурацил быстро и глубоко проникает в кожные покровы, не затрагивая мембраны клеток. При этом активно выводится из межтканевого пространства избыточная лимфа, из-за которой появляется отечность тканей.
Применение мази «Левомеколь»
«Левомеколь» назначается, чтобы решить следующие задачи:
- быстро уменьшить воспалительную реакцию;
- предупредить распространение патологического процесса на здоровые ткани;
- прекратить рост и размножение микроорганизмов, распространение их токсинов;
- устранить отек;
- нормализовать циркуляцию крови;
- улучшить доставку питательных веществ и необходимых биологически активных компонентов к тканям;
- повысить местную иммунную защиту.
Мазь отлично справляется даже в случае, если у человека уже имеется выраженный воспалительный процесс с присутствием гноя.
Показания к назначению
В первую очередь мазь обладает антибактериальными свойствами и уменьшает воспалительный процесс, поэтому используется при следующих патологических состояниях:
- обсеменении ран патогенными микробами;
- абсцессах;
- ожогах первых двух степеней;
- некрозе;
- нарушениях целостности кожных покровов;
- экземах;
- обморожениях (если задействованы только верхние слои кожи);
- долго не заживающих язвах;
- мозолях;
- карбункулах;
- прыщах;
- отделении гноя при гайморите, отите;
- наложении швов после операций;
- пролежнях;
- геморрое.
«Левомеколь» допускается использовать в детском возрасте после предварительной консультации врача. Мазь подходит для лечения незажившей пупочной ранки. Ее можно наносить на место укусов насекомых.
Противопоказания к применению
Помимо показаний, существуют и противопоказания, к которым относят:
- непереносимость компонентов препарата;
- поражение кожи грибковой или вирусной инфекцией;
- повышенную чувствительность организма к компонентам мази;
- предрасположенность к аллергии на составляющие вещества.
Побочные эффекты
Несмотря на то что «Левомеколь» — универсальный препарат и хорошо переносится, в некоторых случаях при наличии определенных заболеваний принимать его следует с осторожностью или вообще исключить. Поскольку могут проявляться побочные эффекты в виде:
- покраснений;
- жжения и зуда;
- локального отека;
- кандидоза.
«Левомеколь» следует с осторожностью сочетать с другими препаратами — бальзамами, болтушками, порошками. Одновременно смешивать с другими мазями не рекомендуется. Важно, чтобы средство не попало на слизистые оболочки внутренних органов, например желудка, а также глаз, носа. При проглатывании следует промыть желудок. Если средство попало на слизистые оболочки глаз, то рекомендовано обработать их проточной водой.
«Левомеколь» при беременности и в период лактации
Мазь при нанесении на кожу не попадает в системный кровоток, поэтому не оказывает влияния на функционирование внутренних органов. Ее разрешено использовать при беременности, а также в период лактации. Однако все равно необходима консультация врача.
Мазь при лечении ожогов
«Левомеколь» помогает быстрее затянуться ране, уничтожить микроорганизмы, ускорить репаративные процессы.
При лечении ожогов 1 и 2 степени рекомендуется выполнять следующие действия:
- рану промыть водой;
- нанести мазь на стерильную салфетку, которую потом следует приложить на поврежденную кожу;
- перевязка делается по назначению врача.
Ожоговая поверхность обрабатывается до полного восстановления кожных покровов. Курс лечения в среднем составляет 7—14 дней.
«Левомеколь» при лечении угревой сыпи
Мазь может прекрасно помочь в лечении прыщей. Даже если они наполнены гнойным содержимым или имеются некротизированные ткани. Способ лечения во многом зависит от выраженности патологического процесса и количества элементов. Однако мазь не используется, если инфицирование связано с грибковой инфекцией.
При мелких высыпаниях средство наносится тонким слоем на несколько часов. Как правило, это делается вечером, непосредственно перед сном мазь должна быть удалена. В течение нескольких недель прыщи исчезают и устраняются мелкие рубчики.
Средство при лечении геморроя
«Левомеколь» может назначаться и при геморрое, но только в составе комплексного лечения, когда происходит обострение заболевания. Препарат эффективен, если к кровоизлиянию и трещинам присоединилась инфекция бактериальной природы. После нанесения удается уменьшить воспаление и бактериальную нагрузку, восстановить регенерацию тканей анального отверстия.
Прежде чем использовать средство, необходимо придерживаться следующих рекомендаций:
- промыть промежности и просушить мягким полотенцем;
- нанести тонким слоем мазь на причинное место;
- прикрыть сверху бинтовой повязкой;
- если узлы и повреждения находятся внутри, необходимо пропитать тампон и ввести его в анальное отверстие.
Лечение составляет в среднем 7—10 дней. Препарат не является специализированным в лечении геморроя. При устранении воспаления необходима консультация врача, который сориентирует в дальнейших действиях.
Мазь при лечении ран
С помощью мази «Левомеколь» удается предотвратить распространение инфекционного процесса за пределы раны, сократить период восстановления.
Как правильно использовать мазь:
- если рана не содержит гноя, то в первую очередь обрабатывается пораженный участок антисептическим препаратом;
- на стерильную салфетку наносится тонким слоем мазь, которая прикладывается к ране;
- салфетка фиксируется бинтом.
Как правило, обработка проводится всего лишь раз в день.
Если рана гнойная, что заметно по характерным выделениям, то первым делом она обрабатывается антисептическим препаратом. После этого в рану закладывается мазь, которая не должна слишком плотно ее заполнять. Сверху накладывается марлевая салфетка и фиксирующий бинт. Частота смены повязки зависит от количества гноя, который выделяется.
Если гнойная рана глубокая, то мазь предварительно нагревается. Ею пропитывают стерильные тампоны, которые вводятся рыхло. Врач может вводить мазь через дренажные трубки. В среднем лечение составляет до 10 дней.
«Левомеколь» в гинекологии
Мазь успешно применяется для лечения урогенитальных инфекций. В гинекологической практике она доставляется к патологическому очагу с помощью тампонов, которые должны быть предварительно ею пропитаны.
Подобный способ применяется для лечения патологий, перечисленных ниже:
- эрозия шейки матки;
- в период и после наложения швов при послеродовых разрывах или оперативных вмешательствах;
- воспаление влагалища.
Лечение представляет собой следующую последовательность:
- прежде чем будет вводиться мазь, женщина должна подмыться и высушить половые органы чистым полотенцем;
- если имеются швы, то их предварительно обрабатывают слабым раствором антисептика, например фурацилином;
- небольшой тампон из ваты пропитывается мазью и вводится во влагалище. Процедура выполняется на ночь. Утром тампон извлекается и утилизируется;
- при наличии швов мазь наносится на стерильный материал, который впоследствии прикладывается. После чего должно быть надето чистое белье.
В урологии мазь назначается для лечения воспаления крайней плоти. Манипуляция заключается в следующих действиях:
- обрабатывается головка полового органа слабым раствором марганцовки, при этом удаляется гной;
- наносится мазь.
Процедуру следует выполнять несколько раз в сутки.
Какая мазь лучше: Вишневского или «Левомеколь»?
Эти два лекарственных средства с разными свойствами. Мазь Вишневского уничтожает микроорганизмы, ускоряет репаративные процессы, но отличается по своему составу, механизму влияния на микробы. Назначается, когда раневая поверхность пребывает в процессе восстановления и регенерации (то есть не с самого начала повреждения тканей). Ее не рекомендуется наносить при остром воспалении. Несмотря на то что препарат содержит антисептик, его содержания недостаточно. Входящее в состав касторовое масло улучшает питание тканей и лишь усугубляет ситуацию.
«Левомеколь» содержит антибактериальные вещества, которые эффективны в самом начале воспаления. Кроме того, у мази имеются явные преимущества — отсутствие неприятного запаха, лучшие репаративные свойства, отсутствие раздражения в области обработки, быстрое вскрытие нарыва и последующее заживление раны.
Аналоги препарата
Существуют препараты, которые напоминают по своему действию «Левомеколь». Они также обладают ранозаживляющим и бактерицидным эффектом. Разница заключается в основных компонентах. К похожим препаратам относятся:
- «Левосин» — кроме прочего, обладает обезболивающим действием;
- салицилово-цинковая паста — обеззараживает и подсушивает кожу;
- «Левометил» — лекарство с похожими компонентами, но их концентрация выше.
Перечисленные медикаменты могут быть использованы вместо мази «Левомеколь» только после назначения врача.
Имеются противопоказания. Перед применением проконсультируйтесь со специалистом.
Перед применением препаратов, указанных на сайте, проконсультируйтесь с врачом.