Какое средство лучше «папаверин» или «но-шпа»: сравнение и отличия
Какое средство лучше «Папаверин» или «Но-шпа»: сравнение и отличия
При большом разнообразии лекарственных препаратов, у человека появляется необходимость в получении информации об их составе и принципу действия. Довольно популярны медикаменты «Папаверин» и «Но-шпа», которые относятся к спазмолитикам миотропного действия.
Основные особенности «Папаверина»
Медикамент рекомендуют применять в профилактических целях при стенокардии. Характерная черта лекарства заключается в плавном увеличении коронарных сосудов. В начале употребления медикамента, у человека возникает ощущения нехватки кислорода. Эффект препарата объясняется тем, что его составляющие увеличивают тонус крупных сосудов, в том числе и сосудов головного мозга. А также проявляет воздействие спазмолитического характера на вены, органы дыхательной системы и мочеполовые.
При резких болях или дискомфорте в области груди врачи рекомендуют применять медикамент в комбинации с иными лекарствами, которые имеют более сильное действие. Форма выпуска средства – свечи и раствор для внутримышечной и внутривенной инъекции. Не рекомендуется применять при курении, ведь результат будет практически незаметный.
Побочные явления препарата:
- Понижается артериального давления.
- Экстрасистолия желудочков сердца.
- Запор.
- Сонливость.
- Аллергия, вызванная компонентами лекарства.
- Раздвоения в глазах, которое возникает при передозировке препарата.
Основные особенности лекарственного медикамента «Но-шпа»
Основным компонентом в составе средства значится дротаверин. Употребляют лекарство двумя способами:
- Энтерально.
- Парентерально.

Препарат может взаимодействовать с иными средствами при комплексном лечении. В противопоказаниях специалисты указывают нарушения концентрации внимания, поэтому запрещено после приема в течение двух часов, водить автомобиль или заниматься спортом. А также лекарства назначают для лечения или профилактики в период беременности, для поддержания жизнедеятельности матки. Передозировка может привести к остановке сердца. Рекомендовано употреблять «Но-шпу» при следующих нарушениях в организме:
- Схватки, связанные с болезнями желчевыводящих путей. То есть воспаления желчного пузыря и образования в нём камней. А также воспаление серозной оболочки, патологические образования камней в желчном пузыре, воспаление желчных протоков.
- Сокращения гладкой мускулатуры в мочевыводящих путях.
- При воспалении мочевого пузыря и слизистой оболочки почечных лоханок, а также при режущих болях в области мочевого пузыря.
Как дополнительный медикамент врачи рекомендуют при лечении в следующих заболеваниях:
- Сокращения гладкой мускулатуры желудочно-кишечного тракта.
- Воспалительные процессы на слизистой оболочке желудка.
- Схватки в области пищевода человека.
- Воспаление внутренней оболочки толстого кишечника.
- Боли в период менструального цикла.
- Заболевания слизистой оболочки в области тонкого кишечника.
Побочные действия медикамента:
- Учащенное сердцебиение.
- Понижение артериального давления.
- Сильные пульсирующие боли в голове.
- Вялость.
- Нарушение сна.
- Чувство усталости.
- Нарушение правильной работы и функций кишечника.
- Аллергические проявления. А именно: крапивная сыпь, раздражение и покраснения на кожных покровах.
Запрещено применять препарат в следующих случаях:
- Сильная восприимчивость к основному веществу или любому из дополнительных компонентов препарата.
- Хроническая почечная и печеночная недостаточность.
- Детям (применение медикамента малышами в клинических исследованиях не изучалось).
- Хроническая сердечная недостаточность.
- Период лактации.
- При бронхиальной астме.
- При хроническом бронхите.
Что общего у «Папаверина» и «Но-шпы»?
Основные сходства препаратов:
- Основной активный компонент – дротаверин.
- Выпускаются в форме таблеток и раствора для инъекций.
- Дозировка медикаментов одинаковая: по 20 мг и 40 мг.
- За принципом действия очень похожи. Воздействуют на организм человека комплексно, расслабляя все гладкие мышцы кишечника, желудка, мочеполовых органов.
В чем разница препаратов?
К основным отличиям относят:
- Антиангинальный эффект. «Но-шпа» обладает более продолжительным характером действия.
- Гистогематический барьер. В этом случае, лидерство одерживает «Папаверин». Он барьер проходит гораздо быстрее.
- Вывод лекарства из организма. «Папаверин» выводиться при помощи почек, а «Но-шпа» на 50 % почками, а на 30% кишечником.
- Скорость расширения сосудов. «Папаверин» является одним из самых первых спазмолитических лекарств, но в современном мире он утратил свои позиции. Чтобы медикамент расширил сосуды, нужна его достаточно большая доза, что очень вредно для организма. Врачи рекомендуют употреблять препарат только при комплексном лечении гипертонии и стенокардии. «Но-шпа» расширяет сосуды очень равномерно, а доза медикамента необходима небольшая.
- Побочные эффекты. «Но-шпа» намного превзошла возможности «Папаверина», ведь её активные вещества не имеют явных побочных проявлений, а составляющие препарата полностью усваиваются организмом. Последний факт также влияет и на длительность эффекта после применения. У «Но-шпы» она гораздо продолжительней.
- Вспомогательный эффект. «Но-шпу» применяют как дополнительный медикамент для многих лекарств. В тандеме со спазмолитиками усиливает их действие, а в комбинации с антидепрессантами увеличивает артериальную гипотензию.
- Запрещено употреблять оба препарата с этанолом или его производными.
Какое средство лучше?
Выбирая между этими двумя лекарствами можно сделать вывод, что их действия очень похожи, «Но-шпа» является усовершенствованным аналогом «Папаверина». Но она имеет уже усиленный эффект и максимально безопасное воздействие на организм человека.
При этом «Папаверин» имеет более низкую стоимость. А также к его достоинствам можно отнести и то, что лекарство выпускается не только в форме таблеток, растворов, но еще и в виде свечей. Этот вариант широко применяется в гинекологии.
Папаверин
| Приглашаем в Telegram-канал @Gastroenterology | Если лечение не помогает | Популярно о болезнях ЖКТ | Кислотность желудка |
 Папаверин (лат. papaverine) — спазмолитическое, сосудорасширяющее, гипотензивное лекарственное средство.
Папаверин (лат. papaverine) — спазмолитическое, сосудорасширяющее, гипотензивное лекарственное средство.
Папаверин — алкалоид опийного мака, производное изохинолина. Химическое соединение: 1-[(3,4-Диметоксифенил)метил]-6,7-диметоксиизохинолин. Эмпирическая формула C20H21NO4.
Папаверин — международное непатентованное наименование (МНН) лекарственного средства. По фармакологическому указателю папаверин относится к группам «Вазодилататоры» и «Спазмолитики миотропные». По АТХ папаверин включён в две разные группы:
- в группу «А03 Препараты для лечения функциональных расстройств ЖКТ» и имеет код A03AD01
- в группу «G04 Препараты для лечения урологических заболеваний», подгруппу «G04BE Препараты для лечения нарушений эрекции» и имеет код G04BE02.
«Папаверин», кроме того, торговое наименование ряда препаратов, выпускаемых в России и других республиках бывшего СССР. Папаверин, зарегистрированный в РФ, выпускается в форме таблеток, суппозиториев для ректального применения, раствора для инъекций.
Фармакологическое действие папаверина
- расслабление гладких мышц сосудов, органов желудочно-кишечного тракта, дыхательной и мочеполовой системы снижает артериальное давление
- большие дозы папаверина уменьшают возбудимость сердечной мышцы и замедляют внутрисердечную проводимость
- на центральную нервную систему папаверин действует слабо, большие дозы папаверина оказывают седативный эффект
Показания к применению папаверина
Способ применения папаверина и дозы
- Внутрь. Взрослым: 3–4 раза в сутки по 40–60 мг. Максимальная разовая доза 400 мг, суточная — 600 мг.
- Внутрь. Детям: 2 раза в сутки. Разовая доза: 5 мг для детей от 6 месяцев до 2 лет, 5–10 мг — в возрасте от 3 до 4 годов, 10 мг — от 5 до 6 лет, 10–15 мг — от 7 до 9 лет, 15–20 мг — от 10 до 14 лет.
- Инъекции. Подкожно и внутримышечно: 1–2 мл (40–60 мг) 2 % раствора 2–4 раза в сутки. Внутривенно: медленно 20 мг с предварительно разведённым в 10–20 мл 0,9 % раствора натрия гидрохлорида.
- Ректально. Взрослым. 2–3 раза в сутки по 20м40 мг.
Папаверин в сравнении с другими спазмолитиками
Папаверин был выделен из опиума Мерком 1848 году. В промышленных объемах выпускается с 1930 года фирмой Хиноин, Венгрия. В 1961 году было создано гидрированное производное папаверина — дротаверин, получивший торговое наименование но-шпа. Но-шпа близка по химической структуре и механизму действия к папаверину. Оба являются ингибиторами фосфодиэстеразы (ФДЭ) IV типа и антагонистами кальмодулина. При этом избирательность действия но-шпы в отношении ФДЭ заметно больше и селективность её воздействия на гладкие мышцы выше в 5 раз, чем у папаверина. Но-шпа является более эффективным препаратом, чем папаверин, однако в России папаверин остаётся популярным лекарством, как в силу сложившейся традиции, так и низкой цены.
При лечении болей слабой и средней интенсивности в области живота и таза папаверин, наряду с иными спазмолитиками (дротаверином, мебеверином, отилония бромидом и другими) является препаратом первой ступени, которые, в случае отсутствия положительного эффекта при монотерапии спазмолитиками и при длительных и усиливающихся болях в животе заменяются на препараты второй ступени.
 Папаверин, хотя и обладает менее выраженным, чем но-шпа, спазмолитическим действием, обычно вполне эффективно купирует острые спазмы различного генеза. Однако при хронической патологии, такой как синдром раздражённой кишки или расстройства билиарного тракта, перорального приёма таких средств в терапевтических дозах часто недостаточно и возникает необходимость увеличения их дозы или парентерального введения. Хотя папаверин обычно хорошо переносится, в больших дозах или при внутривенном применении он может вызывать головокружение, понижение возбудимости миокарда, нарушение внутрижелудочковой проводимости, вплоть до развития атриовентрикулярной блокады. В такой ситуации папаверин должен быть заменён мебеверином, обладающим селективностью действия в отношении гладких мышц пищеварительного тракта, преимущественно толстой кишки и не влияющим на гладкомышечные стенки сосудов.
Папаверин, хотя и обладает менее выраженным, чем но-шпа, спазмолитическим действием, обычно вполне эффективно купирует острые спазмы различного генеза. Однако при хронической патологии, такой как синдром раздражённой кишки или расстройства билиарного тракта, перорального приёма таких средств в терапевтических дозах часто недостаточно и возникает необходимость увеличения их дозы или парентерального введения. Хотя папаверин обычно хорошо переносится, в больших дозах или при внутривенном применении он может вызывать головокружение, понижение возбудимости миокарда, нарушение внутрижелудочковой проводимости, вплоть до развития атриовентрикулярной блокады. В такой ситуации папаверин должен быть заменён мебеверином, обладающим селективностью действия в отношении гладких мышц пищеварительного тракта, преимущественно толстой кишки и не влияющим на гладкомышечные стенки сосудов.
Имеется целый ряд публикаций, в которых видные российские гастроэнтерологи высказывают мнение, что при лечении болезней ЖКТ мебеверин более эффективен и имеет меньше побочных эффектов, чем папаверин и но-шпа.
Также ведущие российские гастроэнтерологи предупреждают, что папаверин, как и другие миогенные спазмолитики, вследствие их расслабляющего действия на нижний пищеводный сфинктер, не рекомендованы при гастроэзофагеальной рефлюксной болезни.
Профессиональные медицинские статьи, касающиеся применения папаверина при лечении ЖКТ
- Белоусова Е.А. Спазмолитики в гастроэнтерологии: сравнительная характеристика и показания к применению // Фарматека.– 2002. – № 9. – с. 40–46.
- Баранская Е.К. Боль в животе: клинический подход к больному и алгоритм лечения. Место спазмолитической терапии в лечении абдоминальной боли // Фарматека. – 2005. – № 14 (109).
На сайте GastroScan.ru в разделе «Литература» имеется подраздел «Спазмолитики», содержащий публикации для профессионалов здравоохранения, затрагивающие вопросы применения спазмолитических препаратов при лечении заболеваний органов ЖКТ.
Противопоказания к применению папаверина
Предостережения при применении папаверина
- внутривенно папаверин вводить медленно и при обязательном врачебном контроле
- при лечении папаверином запрещено принимать спиртные напитки
- визодилатирующее действие папаверина снижается при курении
- папаверин назначается с осторожностью и в малых дозах после перенесённой черепно-мозговой травмы, при хронической почечной недостаточности, при гипотериозе, при недостаточности надпочечников, при доброкачественной гиперплазии предстательной железы, при наджелудочковой тахикардии, при шоке.
В связи с отсутствием необходимых клинических данных при беременности и кормлении грудьюназначение папаверина возможно только при тщательной оценке соотношения преимущества и риска. Категория риска для плода по FDA — N (то есть лекарство не классифицировано FDA).
Побочные эффекты при применении папаверина
Возможные побочные эффекты: тошнота, запор, повышение в крови уровня трансаминаз, АВ блокада, желудочковая экстрасистолия, низкое артериальное давление, сонливость, увеличение содержания эозинофилов в крови, аллергические реакции, потливость, желтушность кожи и склер, при внутривенном введении — тромбоз (редко).
Передозировка.
- Симптомы: двоение в глазах, слабость, сонливость, гипотензия.
- Лечение: промывание желудка (приём молока, активированного угля), поддержание артериального давления. Полностью излечивается при гемодиализе.
Взаимодействие папаверина с другими лекарственными средствами
- Барбитураты — усиление спазмолитического действия
- Трициклические антидепрессанты, резерпин, хинидин и прокаиномид — возможно усиление гипотензивного действия папаверина
- Левопода — снижение антипаркинсонического действия
- Метилпода — снижение гипотензивного действия
Папаверин и эректильная дисфункция
Фармакокинетика папаверина
- абсорбция папаверина хорошая, зависит от лекарственной формы
- биобоступность в среднем 54 %
- связываемость с белками плазмы около 90 %
- проникаемость через гистогематические барьеры — хорошая
- время полувыведения — примерно 0,5 — 2 часа, но иногда увеличивается до суток
- метаболизим — в основном почками
Папаверин —безрецептурное лекарство.
Торговые наименования лекарств с действующим веществом «папаверин»
Папаверин в составе лекарственных препаратов с комбинированным действующим веществом
- платифиллин + папаверин, торговые наименования препарата: платифиллин и папаверин-МЭЗ таблетки, платифиллин с папаверином
- белладонны листьев экстракт + папаверин, торговое наименование папаверина гидрохлорида 0,02 г, экстракт красавки 0,015 г таблетки
- бендазол + метамизол натрия + фенобарбитал + папаверин, торговое наименование андипал

- бендазол + папаверин + теобромин, торговое наименование теодибаверин
- бромизовал + кальция глюконат + кофеин + папаверин + фенобарбитал, торговое наименование паглюферал
- никотиновая кислота + папаверин, торговое наименование никоверин
- бендазол + папаверин, торговые наименования папазол, папазол-УФБ
Какие лекарства можно использовать при болях в желудке?
Лекарства от болей в желудке нужно принимать только после выяснения их причины. Первый вопрос, на который нужно ответить, чтобы правильно подобрать средство от желудка: а действительно ли болит именно он? Если в происхождении боли сомнений не остается, следует выяснить причины ее появления.
Как самому определить, где расположен желудок?
Проведите условную горизонтальную линию через пупок. Желудок будет расположен выше нее. Приблизительно 2/3 его части располагаются в левом подреберье, оставшаяся часть – в эпигастральной области (под реберной дугой грудной клетки). Поэтому желудочные боли чаще всего ощущаются в районе 4 межреберного промежутка слева.
Рисунок 1 — Когда болит живот, нужно выяснить, виноват ли в этом желудок
Основные причины болей в желудке
К необходимости принимать сиропы или таблетки от болей в желудке чаще всего приводят:
- неправильное питание – регулярный пропуск приемов пищи, питание всухомятку, переедание, голодание, злоупотребление алкоголем, употребление в пищу кислой, острой еды на голодный желудок;
- отравления некачественными продуктами, несъедобными веществами;
- холецистит – воспаление желчного пузыря, камни в нем;
- панкреатит – воспаление поджелудочной железы;
- гастрит, дивертикулит – воспалительные заболевания слизистой оболочки желудка;
- язва желудка, двенадцатиперстной кишки;
- гастроэзофагеальный рефлюкс – клапан, который отделяет пищевод от желудка, работает неправильно, в результате чего перевариваемая пища забрасывается в пищевод;
- паразиты – вызывают интоксикацию организма, что проявляется рвотой, тошнотой, вздутием живота и др.;
- непереносимость глютена, лактозы, других веществ;
- продолжительный стресс.

Рисунок 2 — Причиной около 10% болей желудка является язва
Как болит?
Боль может быть ноющей, острой, тупой, распирающей, сжимающей, режущей, колющей, тянущей.
Холецистит, панкреатит, язва двенадцатиперстной кишки
Отравление, химический ожог слизистой, перфорация язвы
Хронический гастрит, начальная стадия язвы. При гастрите боль появляется на голодный желудок и сразу после принятия пищи
Тупая ноющая, переходящая в жжение
Острый гастрит, язва
Спазмы, схватки (чаще всего ночью или после приема пищи)
Воспаление двенадцатиперстной кишки, язва
Слабая ноющая боль, которая не исчезает длительное время
Полип, злокачественное образование
Сильная боль, схватки
Сильная боль в верхней части живота, которая со временем ослабевает, но не проходит совсем
Заболевания толстого кишечника (например, колит)
Сильная боль в области пупка, которая перемещается вправо и вверх
Кратковременная «стреляющая» боль, которая чувствуется после резкого движения или при вдохе, указывает на спазм диафрагмы. В этом случае желудок может быть не виноват – такие ощущения характерны для нарушений кровообращения и воспалительных процессов. Поэтому препараты от боли в желудке, скорее всего, окажутся неэффективными.

Рисунок 3 — Характер боли важен для постановки диагноза
Чтобы точно поставить диагноз и назначить эффективное лечение, одного описания болевых ощущений мало. Нужно пройти ряд анализов, например, на наличие Helicobacter pylori (бактерии, вызывающей язву желудка), а также УЗИ, ФГДС. Именно поэтому спрашивать, что выпить при болях в желудке, нужно не фармацевта, а врача-гастроэнтеролога.
Терпеть боли в желудке или заглушать их препаратами без назначения врача ни в коем случае нельзя. Болевые ощущения – это сигнал, что в организме уже что-то идет не так, и необходимо срочное профессиональное вмешательство в его работу.
Препараты при болях в желудке, которые можно выпить, пока ожидаешь врача
Случается, что боли в животе становятся нестерпимыми, и принять какую-то таблетку все же приходится. Делать это нужно в крайнем случае, поскольку прием препарата может исказить картину заболевания, дать основания для неправильного диагноза. В общем случае врачи разрешают принять:
- анальгетик – лекарства, на время снимающие боль, например, анальгин. При этом ситуация в желудке не меняется, и откладывать обращение к врачу не стоит;
- спазмолитик – препараты, которые стимулируют гладкую мускулатуру внутренних органов: Папаверин, Но-Шпа, Дюспаталин, Тримедат. В результате облегчается прохождение пищи, газов, проходят мышечные спазмы.
При болях в желудке непосредственно перед приемом врача таблетки лучше не принимать. Чтобы помочь быстрее поставить правильный диагноз и назначить лечение, подготовьте такую информацию:

Рисунок 4 — Суспензии и таблетки от болей в желудке нельзя применять перед осмотром врача
-
обстоятельства появления боли (до, во время, после еды, что ели, пили или как долго не ели, не пили, были ли травмы живота, удары, стрессы);
другие симптомы: тошнота, вздутие, зловонные газы, сыпь, рвота, изжога, головокружение, понос/запор, изменение консистенции и цвета кала, кровь, слизь в кале;
Постарайтесь меньше двигаться, не ешьте и по возможности не пейте. Нельзя ставить клизмы, принимать слабительное.
Обратите внимание! Ни в коем случае не используйте горячую грелку или другое тепло. Иногда это действительно помогает уменьшить боль, однако при этом увеличивается воспаление, усиливаются кровотечения и образование гноя. Такое самолечение может оказаться опасным для жизни.

Рисунок 5 — При болях в желудке использовать грелку нельзя
В каких лекарственных формах выпускаются средства для желудка?
Лекарства для желудка выпускаются в виде таблеток, сиропов, суспензий и порошков, которые следует растворять в соке или воде. Часть препаратов выпускается в разных лекарственных формах. Это зависит от их назначения и особенностей действия. Например, обволакивающие и адсорбирующие препараты (Алмагель, Маалокс, Фосфалюгель, Гевискон) выпускаются в форме суспензии, детские препараты – в форме сиропа.
Препараты от болей в желудке в таблетках:
- анальгетики;
- антациды;
- блокаторы протонного насоса;
- вяжущие средства;
- гастропротекторы;
- комбинированные препараты;
- спазмолитики.
Что выпить от желудка?
Что конкретно пить при болях в желудке, зависит от диагноза:
- при гастрите: Смекта, Алмагель – для восстановления слизистой желудка и против диареи, для снятия воспаления – Иберогаст, для устранения спазма – Но-Шпа, Церукал, для коррекции ферментного состава среды – Мезим, Дигестал;
- при холецистите, камнях в желчном пузыре: Аллохол, Гепабене;
- при отравлении: сорбенты Энтеросгель, Лактофильтрум, Активированный или Белый уголь, Смекта. Избавиться от боли в желудке на первоначальных стадиях заболевания помогут также анальгетики: Анальгин, Баралгин.
- при повышенной кислотности: антациды Гевискон, Ренни, Маалокс;
- при язве: ранозаживляющие – Метилурацил, Актовегин, для подавления Helicobacter pylori – Ампициллин, Пилобакт-Нео, блокаторы протонного насоса Омез, Омепразол, Нексиум, другие препараты для комплексного лечения, подобранные индивидуально по результатам анализов.
Ряд лекарств от изжоги и боли в желудке применим в различных ситуациях. Например, Смекту можно принимать при болях в желудке, вызванных нарушениями режима питания, изжоге, вздутии живота, острой или хронической диарее, гастрите, язве желудка и двенадцатиперстной кишки, колитах.
Многие лекарственные средства имеют аналоги. Например, для снятия спазмов гладкой мускулатуры внутренних органов можно купить Но-Шпу или Дротаверин. Основное действующее вещество у этих препаратов одно и то же – дротаверин. Однако если за 30 таблеток Дротаверина вы заплатите около $1, то за такое же количество желтых таблеток под названием Но-Шпа – уже около $2.
Что лучше – Гевискон или Алмагель?
Действие обоих этих гелей от боли в желудке заключается в том, что они образуют плотный барьер (пленку), которая обволакивает желудочное содержимое и в процессе пищеварения не всасывается. Это защищает воспаленные стенки желудка от воздействия кислоты. При этом состав самого желудочного сока не меняется, и переваривание пищи происходит в полном объеме. Гелеобразная пленка защищает и пищевод, если желудочное содержимое забрасывается в него, предотвращая изжогу и воспаление. Чтобы избавиться от боли в желудке, эти гели или суспензии следует принимать после еды, не запивая водой. Доза препарата действует ориентировочно 4 часа. Стоимость обоих препаратов в зависимости от предложений аптечных сетей отличается буквально на $0,3–0,5.
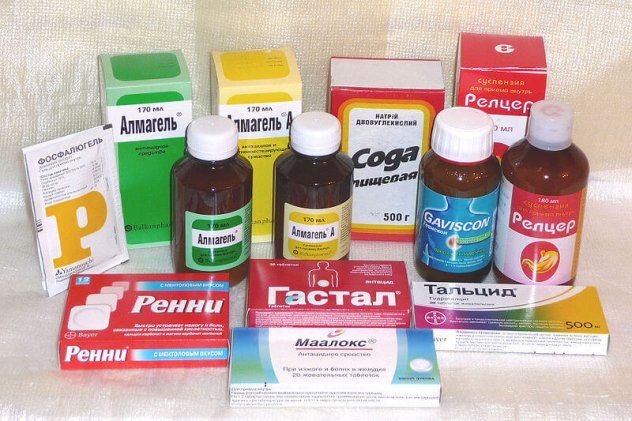
Рисунок 6 — Ряд препаратов от боли в желудке имеет сходное действие
Делать выбор следует, основываясь на состоянии своего здоровья, побочных эффектах и составе препаратов. Например, Гевискон принимать беременным разрешено, а Алмагель – не рекомендуется, потому что по нему не проводились необходимые исследования. Поэтому право принимать конечное решение о назначении препарата передается врачу, который сопоставит пользу для матери и вероятность вреда для плода.
Какие таблетки от боли в желудке можно применять во время беременности?
Беременность существенно сужает список лекарств от болей в желудке, которые может назначить пациентке врач. Чаще всего беременные сталкиваются с изжогой, которая имеет физиологические причины. Поскольку желудок – это полый орган, растущая матка сжимает его сильнее всего. Особенно это заметно в третьем триместре. Такую изжогу лечат симптоматически – можно принимать Смекту, Ренни, другие антацидные препараты.

Рисунок 7 — Многие лекарства при болях в желудке противопоказаны при беременности
В более сложных случаях, когда у беременной диагностируют гастрит, язву, холецистит или панкреатит, схемы лечения составляют врачи. При этом сопоставляется риск для плода и польза для матери. Если болезнь можно «законсервировать», назначаются поддерживающие препараты, а основное лечение переносится на послеродовой период. В любом случае не стоит паниковать: сейчас постоянно разрабатываются новые средства от боли в желудке с широкими сферами применения.
Чем лечить желудок, помимо таблеток?
Основной залог здоровья желудка и всего ЖКТ в целом – правильное рациональное питание. Нельзя сказать, что это очень дешевый способ, потому что качественные, полезные для здоровья продукты обходятся дороже фаст-фуда. С другой стороны, правильное питание на порядок снижает риск того, что вам внезапно может понадобиться какое-то лекарство от желудка.

Рисунок 8 — Не заменяйте полноценный прием пищи перекусом и не голодайте
При заболеваниях ЖКТ правильно подобранная диета играет не менее важную роль, чем лекарства. От болей в желудке поможет избавиться:
- регулярное питание небольшими порциями;
- исключение жирного, жареного, соленого, копченого, острого;
- подбор продуктов и напитков по показаниям. Например, при повышенной кислотности исключаются алкоголь, газировка, маринованные продукты, соления, жирная, жареная, горькая, кислая пища, продукты быстрого приготовления, а также те, которые вызывают брожение – хлеб, сдобные булочки.
Ешьте с удовольствием и будьте здоровы!
Видео 1 — Гастрит, изжога, язва. Как надо и как НЕ надо лечить желудок.
Но-шпа таблетки : инструкция по применению

- Состав •
- Описание •
- Фармакотерапевтическая группа •
- Фармакологическое действие •
- Показания к применению •
- Противопоказания •
- Передозировка •
- Побочное действие •
- Взаимодействие с другими лекарственными средствами •
- Особые указания и меры предосторожности •
- Беременность, грудное вскармливание и фертильность •
- Влияние на способность управлять транспортными средствами или другими механизмами •
- Срок годности •
- Форма выпуска •
- Условия хранения •
- Условия отпуска из аптек •
Состав
В одной таблетке содержится:
Действующее вещество: дротаверина гидрохлорид 40 мг.
Вспомогательные вещества:
магния стеарат (Е470), тальк (Е553), повидон (Е1201), крахмал кукурузный, лактозы моногидрат.
Описание
Выпуклые таблетки желтого цвета, с зеленоватым или оранжевым оттенком, на одной стороне — маркировка «spa».
Фармакотерапевтическая группа
Средства для лечения функциональных нарушений желудочно-кишечного тракта. Папаверин и его производные.
Код ATX: A03AD02.
Фармакологическое действие
Фармакодинамика
Механизм действия
Дротаверин представляет собой производное изохинолина, которое проявляет спазмолитическое действие на гладкую мускулатуру путем подавления фермента фосфодиэстеразы IV (ФДЭ IV). Ингибирование фермента ФДЭ IV приводит к повышенной концентрации цАМФ, что инактивирует легкую цепочку киназы миозина и приводит к расслаблению гладкой мускулатуры.
Дротаверин ингибирует ФДЭ IV in vitro без ингибирования изоэнзимов ФДЭ III и ФДЭ V. Для снижения сократительной способности гладких мышц ФДЭ IV функционально очень важна, и её селективные ингибиторы могут быть полезны при лечении гиперкинетических заболеваний и различных симптомов, обусловленных спастическими состояниями желудочно-кишечного тракта.
Изоэнзим ФДЭ III гидролизует цАМФ в гладкой мускулатуре миокарда и сосудов и это объясняет тот факт, что дротаверин является эффективным спазмолитическим агентом без серьезных сердечно-сосудистых побочных действий и сильной сердечно-сосудистой терапевтической активности.
Препарат эффективен при спазмах гладкой мускулатуры, вызванных нарушением нервной регуляции и саморегуляции как нервной, так и мышечной этиологии. Независимо от типа вегетативной иннервации, дротаверин действует на гладкие мышцы, находящиеся в желудочно-кишечной, желчной, урогенитальной и сосудистой системах.
Благодаря своему сосудорасширяющему действию он улучшает кровообращение в тканях.
Его действие сильнее, чем у папаверина, а всасывание — более быстрое и полное, он меньше связывается с белками плазмы. Преимуществом дротаверина является то, что он не обладает стимулирующим действием на дыхательную систему, которое наблюдалось после парентерального введения папаверина.
Фармакокинетика
Дротаверин быстро и полностью всасывается, как после перорального приема, так и после внутримышечного введения.
Распределение
Дротаверин в высокой степени связывается с белками плазмы, особенно с альбумином (95-98%), альфа- и бета-глобулинами.
Максимальная концентрация в плазме достигается через 45-60 минут после приема внутрь.
Биотрансформация и выведение
Дротаверин метаболизирует в печени, период его полувыведения составляет 8-10 часов. После первого прохождения через печень 65 % дозы находятся в кровообращении в неизмененном виде. За 72 часа дротаверин практически полностью выводится из организма, более 50% выводятся с мочой и около 30% — с калом. Дротаверин выводится в основном в виде метаболитов, исходное соединение в моче не обнаруживается.
Показания к применению
— спазмы гладкой мускулатуры, связанные с заболеваниями билиарного тракта: холецистолитиаз, холангиолитиаз, холецистит, перихолецистит, холангит, папиллит;
— спазмы гладкой мускулатуры мочевыводящих путей: нефролитиаз, уретролитиаз, пиелит, цистит, тенезмы мочевого пузыря.
— при спазмах гладкой мускулатуры желудочно-кишечного происхождения: язвенная болезнь желудка и двенадцатиперстной кишки, гастрит, спазмы кардии и привратника, энтерит, колит, спастический колит с запором и метеористические формы слизистого колита;
— головные боли тензионного типа (головные боли мышечного напряжения, психогенная, стрессовая, хроническая ежедневная головная боль, трансформированная мигрень);
— в гинекологии: при болезненных месячных.
Противопоказания
— повышенная чувствительность к действующему веществу или к любому из вспомогательных веществ препарата;
— тяжелая печеночная или почечная недостаточность;
— тяжелая сердечная недостаточность.
Способ применения и дозировка
Обычная суточная доза составляет 120-240 мг, т.е. 3-6 таблеток в день, которые следует принимать в 2-3 приема. Однократная доза для взрослых 40-80 мг (1-2 таблетки).
Клинические испытания по применению дротаверина у детей не проводились.
В случаях, когда прием дротаверина у детей необходим:
Дети 6-12 лет: Рекомендованная суточная доза для детей в возрасте старше 6 лет составляет 80 мг, т.е. 2 таблетки в день, которые следует принимать в 2 приема. Однократная доза для детей 6-12 лет — 40 мг (1 таблетка).
Дети старше 12 лет: Рекомендованная суточная доза для детей в возрасте старше 12 лет составляет 160 мг, т.е. 4 таблетки в день, которые следует принимать в 2-4 приема. Однократная доза для детей в возрасте старше 12 лет составляет 40-80 мг, т.е. 1-2 таблетки.
Данные по применению препарата детьми младше 6 лет отсутствуют.
Передозировка
Передозировка дротаверином может вызывать нарушения сердечного ритма и проводимости, включая полную блокаду ножек пучка Гиса и остановку сердца, которые могут привести к летальному исходу.
В случае передозировки больной должен находиться под наблюдением и получать симптоматическое и поддерживающее лечение. Рекомендуется индукция рвоты и/или промывание желудка.
Побочное действие
В ходе клинических испытаний исследователями были заявлены следующие побочные эффекты, как связанные с дротаверином, и представляли следующую частоту проявлений: очень распространенные (> 1/10); распространённые (> 1/100, 1/1000, 1/10000,
Взаимодействие с другими лекарственными средствами
Необходимо соблюдать осторожность при совместном применении препарата с леводопой, так как антипаркинсонный эффект последней снижается и наблюдается усиление тремора или ригидности.
Особые указания и меры предосторожности
При пониженном артериальном давлении применение препарата требует осторожности.
Препарат содержит 52 мг лактозы. При приеме согласно рекомендованной дозировке каждая доза содержит до 156 мг лактозы. Это может вызывать желудочно-кишечные жалобы у лиц, страдающих непереносимостью лактозы.
Данная форма неприемлема для больных, страдающих дефицитом лактозы, галактоземией или синдромом нарушенной абсорбции глюкозы/галактозы.
Применять у детей строго по показаниям, так как применение дротаверина в этой группе больных недостаточно изучено (см. «Показания к применению» и «Дозировка и способ применения»). Клинические исследования по применению препарата детьми не проводились.
Беременность, грудное вскармливание и фертильность
По данным ретроспективных клинических исследований и исследований на животных, пероральное применение дротаверина в период беременности не оказывает прямого и непрямого повреждающего воздействия на течение беременности, эмбриональное развитие, роды и постнатальное развитие. Однако при назначении препарата во время беременности необходима осторожность. В связи с отсутствием необходимых клинических данных применение препарата в период грудного вскармливания не рекомендуется.
Данные о влиянии препарата на фертильность отсутствуют.
Влияние на способность управлять транспортными средствами или другими механизмами
При проявлении головокружения следует избегать потенциально опасных действии, таких как вождение транспорта и работа на станках.
Срок годности
НО-ШПА® (дротаверин, таблетки 40 мг в упаковке № 24 × 1; таблетки 40 мг во флаконах № 100): 3 года. Не использовать по истечении срока годности.
Форма выпуска
По 24 таблетки в блистере из ПВХ/алюминия. По 1 блистеру в картонной коробке вместе с листком вкладышем.
По 100 таблеток в полипропиленовом флаконе с полиэтиленовой пробкой. По 1 флакону в картонной коробке вместе с листком-вкладышем.
Условия хранения
Хранить в недоступном для детей месте!
Таблетки в ПВХ/алюминиевой блистерной упаковке: Хранить при температуре не выше 25°С в защищенном от света месте.
Таблетки во флаконе: Хранить при температуре не выше 25°С в защищенном от света месте.
Условия отпуска из аптек
Отпускается без рецепта.
Производитель
ХИНОИН Завод Фармацевтических и Химических Продуктов ЗАО, Венгрия.
Сосудорасширяющие препараты, назначаемые при остеохондрозе
Сосудорасширяющие препараты – это фармакологические вещества, которые предназначены для снижения тонуса гладких мышц (расслабления) стенок кровеносных сосудов, увеличения их просвета и нормализации кровотока.



Мягко, приятно, нас не боятся дети




Мягко, приятно, нас не боятся дети

Работа мускулатуры сосудистых магистралей постоянно регулируется нервными импульсами, проходящими по симпатическим волокнам. Эти сигналы отвечают за мышечную деятельность практически всех внутренних органов и связанные с ней функции.
Устранение застоя кровяной жидкости, улучшение микроциркуляции в патологическом участке позволяет нормализовать обменные процессы, восстановить проходимость нервных импульсов, в результате чего лечение остеохондроза протекает более результативно и состояние здоровья пациента стабилизируется.
Особенности патогенеза остеохондрозного заболевания
В наше время остеохондрозное заболевание (возрастные дегенеративно-дистрофические изменения в межпозвоночных дисках) достаточно распространено среди населения. Виной всему малоподвижный образ жизни или же наоборот чрезмерно тяжелый физический труд, травмы спины, вредные привычки, неправильное питание и неполноценный сон.
Первоначально симптомы остеохондроза проявляются незначительным дискомфортом в спине после физических нагрузок, ограниченностью подвижности, затем болевые синдромы становятся более интенсивными и приобретают хронический характер. Разрушительные процессы в межпозвоночных дисках (обезвоживание и недостаточное снабжение питательными веществами) провоцируют воспаление и отек патологического участка (снижение в нем кровообращения). Защитной реакцией организма на раздражение становиться еще большая скованность мышц и болевые ощущения.
Спазмы мягких тканей сдавливают симпатические нервные окончания и волокна, передача импульсов ослабевает, мышечные стенки кровеносных сосудов не получают необходимой информации и также оказываются в компрессионном состоянии. Нарушение кровообращения со временем приводит к кислородному голоданию (гипоксии).
Комплексное консервативное лечение позвоночника, как правило, включает в себя прием сосудорасширяющих препаратов. Результаты действия фармакологических средств сосудорасширяющей группы:
- нормализация кровообращения в патологическом участке и во всем организме;
- улучшение питания мягких тканей, насыщение их жидкостью, ускорение обменных процессов;
- уменьшение воспаления и отека тканей, застойных явлений а, следовательно, и болевых ощущений;
- восстановление прохождения нервных импульсов по волокнам.
Механизмы воздействия препаратов
Группу сосудорасширяющих препаратов, применяемых для лечения остеохондроза суставов, условно разделяют на подгруппы:
- вещества миотропного воздействия, оказывающие влияние непосредственно на мускулатуру сосудистых стенок, изменяющие их обменные процессы и снижающие тонус (кофеин, папаверин, но-шпа);
- препараты нейротропного воздействия добиваются сосудорасширяющего эффекта путем нервной регуляции тонуса кровеносных магистралей;
- лекарственные препараты центрального воздействия, влияющие на работу сосудодвигательного центра, расположенного в головном мозге (аминазин, апессин);
- вещества периферического воздействия:
- блокирующие адренорецепторы сосудов (фентоламин);
- блокирующие передачу импульсов (возбуждения) с нервных окончаний симпатических ветвей, иннервирующих соответствующие кровеносные магистрали (орнид, октадин);
- улучшающие передачу импульсов с парасимпатических окончаний на кровеносные сосуды (ацетилхолин, карбахолин);
- затрудняющие передачу импульсов в симпатических нервных скоплениях, тем самым понижая тонус сосудов (пентамин, тетамон);
- препараты смешанного механизма воздействия – центрального нейротропного и периферического миотропного (нитроглицерин, амилнитрит, резерпин, причем последний ослабляет чувствительность центральных и периферических адренорецепторов, отвечающих за иннервацию кровеносных сосудов, расширяет их просвет, а также понижает артериальное давление).
Перечень основных препаратов, назначаемых при остеохондрозе
Актовегин. Обладает не столько сосудорасширяющим, сколько стимулирующим регенерацию тканей свойствами. Несет в себе множество питательных веществ: аминокислоты, сахариды, нуклеозиды. Положительно влияет на транспортировку, усвоение и утилизацию глюкозы, молекул кислорода, стабилизирует плазматические мембраны клеток. Восстанавливает кровотоки в периферических системах, нормализует и стимулирует обмен питательных веществ во всем организме, развивает и регенерирует коллатерали (мелкие ветви кровеносных сосудов, образуемые при сдавливании или тромбозе основного русла).
Эуфиллин. Бронхолитическое средство, способствует расслаблению мускулатуры бронхов, снимает спазмы, расширяет сосуды, что делает его незаменимым для больных, страдающих астмой. Существенно улучшает кровообращение в головном мозге и периферических сосудах, используется для лечения заболеваний позвоночника и неврологических патологий. Стимулирует действие дыхательных центров, повышает частоту и интенсивность сердечных сокращений, что делает его небезопасным для пациентов с острой сердечной недостаточностью, стенокардией и нарушениями ритма сердца. Может использоваться для наружного применения в виде электрофорезов для улучшения микроциркуляции крови в патологических участках и восстановления трофических процессов в межпозвоночных дисках.
Пентоксифиллин или трентал. Улучшает микроциркуляцию и регенерирующие свойства крови, разжижает кровь, снижает общее периферическое сопротивление сосудов, расширяет коронарные артерии, чем ускоряет транспортировку кислорода по всему организму. Расширяя кровеносные сосуды легких, значительно повышает тонус мышечных волокон отвечающих за дыхание (диафрагма и межреберные мышцы). Усиливает коллатеральное кровообращение, поднимает концентрацию АТФ в головном мозге, благоприятно воздействует на биоэлектрические функции центральной нервной системы. Препарат противопоказан пациентам с хронически пониженным артериальным давлением, атеросклерозом и аритмией.
Ксантинола никотинат. Улучшает мозговое кровообращение, периферическую (коллатеральную) микроциркуляцию, снижает проявления церебральной гипоксии (недостаточное снабжение мозга кислородом), нормализует и улучшает метаболические (обменные) процессы в головном мозге. Разжижает кровь и благоприятно влияет на работу сердца.
Тиоктовая кислота, липоевая или берлитион. Препарат из группы витаминоподобных веществ, схожих с теми, которые вырабатываются организмом, по биохимическим свойствам приближен к витаминной группе В. Участвует в регулировании липидных (жировых) и углеводных обменов, предотвращает отложение глюкозы на стенках сосудов, улучшает кровоток и понижает вязкость крови. Обладает детоксикационными качествами, положительно влияет на функции периферических нервов и нервно-сосудистых пучков, иннервирующих внутренние органы.
Лекарственные средства, предписываемые при шейном остеохондрозе
Симптомы шейного остеохондроза в первую очередь отражаются на кровоснабжении головного мозга, состоянии позвоночных артерий, вертебробазилярном круге, а затем могут затрагивать сосуды и нервные окончания, иннервирующие верхние конечности. Они проявляются головокружением, головными болями, тошнотой, расстройствами координации движений, общей слабостью и быстрой утомляемостью, нарушениями работы органов слуха, зрения, речи, обоняния.
Лечение шейного остеохондроза достаточно часто включает в себя препараты ноотропного ряда (например, пирацетам, ноотропил, винпоцетин), улучшающие кровообращение в сосудах головы, налаживающие метаболические процессы (углеводные и белковые) в головном мозге. Они не всегда обладают ярко выраженными сосудорасширяющими свойствами, но благотворно влияют на центральную нервную систему, улучшают память, внимание, повышают трудоспособность.
Пирацетам. Положительно влияет на обменные реакции в организме, улучшает кровообращение головного мозга, восстанавливает нервные клетки. Препарат поднимает энергетический потенциал посредством ускоренного обмена АТФ, благотворно влияет на ЦНС и назначается при заболеваниях кровеносных сосудов, омывающих кору головного мозга.
Винпоцетин. Сосудорасширяющее, антигипоксическое средство, способствует усилению мозгового кровообращения, особенно в ишемизированных зонах посредством расслабления гладких мышц стенок сосудов головного мозга. Улучшает транспортировку кислорода, уменьшает слипание тромбоцитов и тем самым разжижает вязкость крови.
лечить остеохондроз необходимо комплексными мерами: медикаментозными препаратами (которые по предписанию врача могут включать сосудорасширяющие средства), физиопроцедурами и физической активностью. Главное – не терпеть боль, не оттягивать время, а своевременно обращаться в клиники лечения остеохондроза.






