Какой медикамент лучше бетадин или левомеколь: свойства и различия
Мазь Левомиколь: как принимать правильно

Левомиколь — комбинированная мазь для наружного применения с выраженным антибактериальным эффектом. Оказывает противовоспалительное, иммуностимулирующее и ранозаживляющее действие. Помогает бороться со многими возбудителями инфекций, в том числе активна в отношении смешанной патогенной флоры.
Состав и форма выпуска
Левомеколь отпускается в форме ленимента для местного применения. Представляет собой светло-желтую или белую смесь с однородной консистенцией. Фасуется в тубы по 40 г или банку из стекла по 100 и 1000 г, помещенные в картонную упаковку.
Активными компонентами средства выступают хлорамфеникол и диоксометилтетрагидропиримидин. Дополнительные вещества — полиэтиленоксиды.
Фармакологическое действие
За счет комбинированного состава препарат обладает противомикробным, антибактериальным и дегидратирующим свойствами.
Оказывает терапевтическую активность в отношении граммотрицательных и граммположительных бактерий. Действующий компонент — хлорамфеникол не нарушает целостность клеточных мембран, беспрепятственного проникает вглубь тканей, способствует их регенерации и выведению гнойного содержимого. Кроме того, при использовании мази отмечается снижение отека, воспаления и укрепление защитных сил организма на местном уровне.
Для чего применяют Левомеколь
Лекарственное средство назначается для лечения следующих состояний:
Инфекции кожных покровов вследствие патогенных возбудителей.
Прыщи, фурункулу, угри.
Ожоговые поражения, особенно 2 и 3 степени.
Воспаления уха и носовых пазух с гнойный отделяемым.
Послеоперационный уход за раной.
Отмирание отдельных участков ткани.
Противопоказания
Абсолютными противопоказаниями к применению мази являются:
Высокий риск возникновения аллергических реакций.
Заболевания кожи, вызванные грибком.
Индивидуальная непереносимость компонентов средства.
Детский возраст до 3 лет.
Побочные действия
Препарат Левомеколь характеризуется почти абсолютной переносимостью. У него безопасный и терапевтически эффективный состав. Использовать лекарство разрешается даже больным с хроническими патологиями. Побочные явления развиваются редко, при гиперчувствительности организма и передозировке. Они выражаются кожными проявлениями в виде гиперемии, зуда, чувства жжения, отека и местного дерматита.
Как правильно применять Левомеколь
Левомиколь в форме ленимента применяется местно для взрослых и детей с 3 лет. В зависимости от показания, имеет некоторые отличия в использовании.
Помимо накладывания мази на пораженные участки, ее можно вводить через шприц с целью промывания гнойных полостей. Для этого лекарство подогревают до 36 С.
При лечении разных инфекционных заболеваний кожи, стоит придерживаться лечебной дозы. В сутки количество мази не должно превышать 3 г. Продолжительность курса составляет 4 дня. Дольше применять средство запрещено во избежание осмотического состояния у пораженных клеток.
Можно ли использовать Левомеколь при беременности
Поскольку Левомеколь предназначен для наружного применения, его компоненты не проникают в кровеносную систему и не оказывают общего воздействия на организм. Поэтому женщинам во время вынашивания ребенка и грудного вскармливания мазь разрешается использовать.
Но в любом случае, не станет лишним предварительно проконсультироваться с врачом.
Как применять мазь Левомеколь от прыщей
Лекарство эффективно устраняет любые гнойные образования на коже, в том числе помогает бороться с прыщами и угревой сыпью.
Препарат наносят локально на прыщи, после их вскрытия мазь закладывают внутрь. Процедуру желательно проводить перед сном.
Как лечить геморрой Левомеколью
Благодаря использованию Левомиколя при геморрое можно добиться значительных успехов. Поскольку лекарство оказывает противомикробное и антибактериальное действие, оно эффективно борется с возбудителями инфекций.
Также наблюдается снижение боли, воспаления, отечности и зуда. Ленимент способствует подсыханию тканей и стимулирует их регенерацию.
Лечение геморроя осуществляется в следующем порядке:
Анус промывают водой комнатной температуры.
Наносят мазь на зону узлов перед отходом ко сну.
Анальную область закрывают чистой салфеткой.
Длительность курса терапии составляет не более 10 дней.
Можно ли Левомеколь на рану
Мазь широко используется для регенерации чистой раневой поверхности и с гнойным отделяемым. Она помогает устранять болезнетворные организмы, способствует снижению воспаления, отека и предупреждает дальнейшее инфицирование кожи.
Ленимент предпочтительно накладывать на ночь. Если рана чистая, ее обрабатывают антисептическим раствором и тонким слоем мази. Сверху накладывают повязку. При нагноении раневой поверхности, в ее полость закладывают турунды с антисептиком для впитывания гноя и секрета. После закладывают Левомиколь и фиксируют салфеткой, смоченной в лекарстве.
Как применять Левомеколь при ожогах
За счет уникального состава ленимента, он оказывает выраженное противомикробное и антибактериальное свойство. Повышает местный иммунитет, что особенно важно при ожогах. Кроме того, подавляет действие вирусов, стимулирует восстановление клеток тканей, снимает воспаление и предупреждает некротический процесс.
Для терапии ожогов, поврежденную область промывают антисептическим раствором и закрывают салфеткой с Левомиколью. Замену повязки проводят до 5 раз в день.
Препарат используют при различной степени ожога. Длительность курса лечения определяет врач.
Как хранить мазь Левомеколь
Лекарственный препарат следует хранить в темном месте, при температуре не более 25 С подальше от детей.
Срок годности до 2 лет.
Сколько стоит Левомеколь
Стоимость антибактериальной мази составляет от 50 рублей.
Бетадин мазь : инструкция по применению
Показания к применению
Мазь Бетадин – антисептическое средство широкого спектра действия для местного применения, а также профилактики инфекции мелких порезов и ссадин, небольших ожогов.
Препарат рекомендуется для лечения грибковых и бактериальных инфекций кожи, а также инфекций пролежней и трофических язв.
Обратитесь к Вашему лечащему врачу, если Ваши симптомы не улучшаются в течение нескольких дней или, наоборот, ухудшаются.
Противопоказания
Не применяйте эту мазь в следующих случаях:
При аллергии на повидон йод или любые другие вспомогательные вещества.
При повышенной функции щитовидной железы (гипертиреозе).
При других острых заболеваниях щитовидной железы.
При герпетиформных воспалениях кожи (при герпетиформном дерматите Дюринга).
Перед и после терапии заболеваний щитовидной железы и изотопного обследования (сцинтиграфии) с применением радиоактивного йода.
Перед и после терапии заболеваний щитовидной железы и изотопного обследования (сцинтиграфии) с применением радиоактивного йода.
Меры предосторожности при медицинском применении
Перед применением мази Бетадин проконсультируйтесь с Вашим лечащим врачом или фармацевтом.
При регулярном применении у больных с хронической почечной недостаточностью мазь Бетадин следует применять с осторожностью.
Не рекомендуется регулярно применять мазь Бетадин у больных, получающих препараты лития.
Длительное применение мази может вызвать раздражение кожи, а в редких случаях – тяжелые реакции со стороны кожи. При появлении местного раздражения или чувствительности следует прекратить применение мази.
Не подогревайте мазь перед применением!
Мазь следует хранить в недоступном для детей месте.
У пациентов, страдающих заболеваниями щитовидной железы, например, зобом, узловым зобом или другими неострыми заболеваниями щитовидной железы введение значительных количеств йода может вызвать гипертиреоз. У таких пациентов применение мази Бетадин должно быть ограничено во времени и площади обрабатываемой поверхности кожи.
Длительное применение препарата на больших поверхностях кожи (например, при ожогах большой площади поражения или ранах) может привести к всасыванию значительного количества йода, что может вызвать гипертиреоз у чувствительных к йоду пациентов. Большой поверхностью кожи считается поверхность более 10% поверхности тела, а длительным лечением — применение, превосходящее 14 дней. Всасывание йода имеет значительные индивидуальные различия, поэтому точные рекомендации отсутствуют. В таких случаях решающим является контроль функции щитовидной железы и мнение врача.
Если во время курса лечения возникнут симптомы гипертиреоза, необходимо проверить функцию щитовидной железы
Препарат нельзя применять до и после сцинтиграфии, а также во время лечения карциномы щитовидной железы радиоактивным йодом.
Дети и подростки
Применения высоких доз йода следует избегать у новорожденных и детей раннего возраста, так как их кожа обладает более высокой проницаемостью и у них чаще наблюдается высокая чувствительность к йоду, что повышает риск развития пониженной функции щитовидной железы (гипотиреоза). У новорожденных и детей раннего возраста следует использовать наименьшие возможные дозы повидон йода. При необходимости следует контролировать функцию щитовидной железы у детей. Следует избегать попадания повидон йода в рот.
Взаимодействие с другими лекарственными препаратами
Нельзя применять повидон йод одновременно с дезинфицирующими препаратами, содержащими ртуть, серебро, тауролидин, перекись водорода и настойку бензойной кислоты, так как это снижает эффективность обоих препаратов.
Йод, абсорбированный через неповрежденную кожу или раневые поверхности, может повлиять на результаты исследований функции щитовидной железы.
Следы повидон йода могут приводить к ложноположительным результатам некоторых видов исследований для обнаружения крови в кале или моче, а также глюкозы в моче.
Совместное или последовательное применение повидон йода с антисептическими средствами, содержащими октенидин, может вызвать временное потемнение поверхности кожи, обработанной этими средствами.
Сообщите Вашему врачу или фармацевту о любых лекарственных средствах, которые Вы принимаете, недавно принимали или планируете принимать.
Беременность, грудное вскармливание и репродуктивная функция
Если Вы беременны, кормите грудью, предполагаете, что беременны или планируете беременность, сразу же сообщите об этом Вашему лечащему врачу или фармацевту до начала применения этого препарата.
Применение повидон йода у беременных и кормящих женщин возможно только в случае абсолютных показаний и в наименьших возможных дозах, поскольку абсорбированные ионы йодида проходят через плацентарный барьер и могут выделяться с грудным молоком. Кроме того, для плода и новорожденного характерна повышенная чувствительность к йодиду, поэтому препарат в значительных количествах нельзя применять при беременности и грудном вскармливании. Важно, что йодид концентрируется в грудном молоке. Применение этого препарата может вызвать временное понижение функции щитовидной железы (гипотериоз). Следует избегать попадания повидон йода в рот и желудочно-кишечный тракт (при проглатывании) у детей.
Проконсультируйтесь с врачом или фармацевтом перед приемом любого лекарственного средства, если Вы беременны или кормите ребенка грудью.
Влияние на способность к управлению транспортными средствами и механизмами
Препарат мазь Бетадин не влияет на способность выполнения таких работ.
Способ применения и дозировка
Этот препарат следует применять строго по предписаниям настоящей инструкции или по назначению Вашего лечащего врача или фармацевта. Если у Вас возникнут дополнительные вопросы по применению данного препарата, обратитесь к врачу или фармацевту.
Препарат для местного применения.
Для лечения инфекции: наносить один или два раза в день на пораженную поверхность в течение не более 14 дней.
Для профилактики инфекции: наносить один или два раза в неделю, пока это необходимо. Пораженную кожу следует очистить и высушить, после чего нанести мазь Бетадин на пораженную область. Обработанную кожу можно покрыть повязкой.
Если Вы забыли вовремя применить мазь
Не применяйте двойное количество мази для компенсации пропущенной дозы.
Если Вы использовали больше мази, чем необходимо
Следует удалить излишки мази.
Если Вы досрочно прекратили использование мази
Во избежание рецидивов, необходимо полностью устранить инфекцию. Поэтому не следует прерывать лечение до истечения рекомендуемого врачом срока применения, даже если Ваше самочувствие улучшилось!
Обязательно проконсультируйтесь с Вашим лечащим врачом, если хотите прекратить лечение.
Если у Вас возникнут дополнительные вопросы по применению данного препарата, обратитесь к врачу или фармацевту.
Возможное побочное действие при медицинском применении
Как и все лекарственные средства, данный препарат может вызвать побочные реакции, однако, они возникают не у всех пациентов.
Частота проявления побочных эффектов определена следующим образом:
редкие: встречаются у 1 – 10 пациентов из 10 000
очень редкие: встречаются реже, чем у 1 пациента из 10 000
частота неизвестна – частота неопределима на основании имеющихся данных
повышенная чувствительность, воспаление кожи (контактный дерматит), вызванное мазью (например, покраснение, зуд, появление мелких пузырьков)
Очень редкие:
анафилактическая реакция (тяжелая аллергическая реакция, которая может вызывать затруднение дыхания/одышку, головокружение и падение кровяного давления)
гипертиреоз (повышение функции щитовидной железы, которое может вызывать повышение аппетита, уменьшение массы тела, потливость, ускоренное сердцебиение или беспокойство) у пациентов, имевших в прошлом заболевание щитовидной железы
ангионевротический отек (тяжелая аллергическая реакция с отеком лица и горла)
Частота неизвестна:
при длительном применении повидон йода на обширных поверхностях может развиться гипотиреоз (понижение функции щитовидной железы, которое может вызывать усталость, увеличение массы тела, замедление сердцебиения)
нарушение функции почек
химические ожоги кожи (могут возникнуть при подготовке пациента к хирургической операции в результате длительного нахождения участков кожи пациента в избытке раствора препарата)
нарушения электролитного баланса, метаболический ацидоз (повышение кислотности), острая почечная недостаточность, нарушение осмолярности крови (может развиться при всасывании значительных количеств повидон йода)
При обнаружении любых побочных эффектов, в том числе и не упомянутых в данной инструкции, просьба обратиться к врачу или фармацевту.
Передозировка
При всасывании значительного количества йода может развиться зоб, повышенная или пониженная функция щитовидной железы. Всасывание йода при многократном нанесении повидон йода на обширные раневые поверхности или ожоги может вызвать многие нежелательные эффекты: металлический привкус во рту, повышенное слюноотделение, ощущение жжения или боль во рту или глотке, раздражение и отек глаз, кожные реакции, ощущение наполненности желудка, понос, затрудненное дыхание, отек легких, нарушения обмена веществ (метаболический ацидоз и повышение содержания натрия в крови), нарушение функции почек.
При подозрении на передозировку немедленно обратитесь к врачу.
Условия хранения
Хранить при температуре от 15°C до 25°C, в недоступном для детей месте.
Какой медикамент лучше бетадин или левомеколь: свойства и различия

Несмотря на достигнутые успехи в гнойной хирургии, сохраняется актуальность раневой инфекции [1]. О нерешенности проблем в гнойной хирургии свидетельствует рост числа антибиотико-устойчивых гноеродных микроорганизмов, послеоперационных гнойных осложнений, различных видов токсико-аллергических реакций [2–3]. Все это приводит к отсутствию универсального средства и метода лечения ран и сложностью выбора универсальной тактики ведения и метода лечения гнойных ран в период адаптации к изменяющимся факторам внешней среды [4].
В высокогорных условиях при миграции у большинства людей развиваются адаптационные расстройства, которые ведут к отягощенности многих хронических заболеваний, которые были изучены многими нашими отечественными учеными в конце прошлого столетия [5–6]. Их работами было установлено, что в горах организм человека начинает функционировать на качественно и количественно новом физиологическом уровне. Этот новый адаптационный патофизиологический уровень организма в горах влияет на течение, лечение и исход заболеваний, том числе и на лечение гнойных ран.
Адаптация организма к условиям высокогорья сопровождается изменениями со стороны «красной» крови и свертывающей системы. В различных горных районах характер изменений красной крови неодинаков, он зависит от высоты горных местностей, тренированности организма и от начального показателя организма перед подъемом в горы [7–8]. В условиях низкогорья нейтрофилия развивается усиленной работой костного мозга или увеличением их количества в крови человека. Известно, что длительная нейтрофилия сохраняется при наличии инфекции в организме, на фоне стрессового состояния организма [9]. В условиях высокогорья инфекция отходит на второстепенное значение. На нейтрофилию в организме, в условиях высокогорья, влияет больше всего стресс. Когда организм адаптируется к экстремальным условиям высокогорья через длительный период, в организме происходит иммунологическая перестройка с увеличением числа лимфоцитов [10–11]. Согласно данным отечественных исследователей, на 3-е сутки пребывания в условиях высокогорья, происходит уменьшение количества лимфоцитов периферической крови, после 15-дневного пребывания количество антигена оставалось высоким. Таким образом, исследователями показано, что в остром периоде адаптации снижается функциональная активность нейтрофилов и моноцитов, что говорит о целесообразности иммунокорегирующей терапии при подъеме в горы [12]. Исследователи в эксперименте на кроликах, на модели асептического воспаления, показали, что в условиях высокогорья у животных местное воспаление слабо выражено, это связано с запаздыванием воспалительной реакции, снижением переваривания и индекса переваривания фагоцитов и нейтрофилов. По данным авторов, до трех недель не происходит окончательного формирования воспалительного процесса – в форме лихорадочной и лейкоцитарной реакции [13].
В доступной нам литературе исследований, посвященных изучению характера течения раневого процесса в период адаптации к условиям высокогорья, мало.
Цель исследования: показать характер течения раневого процесса и эффективность комплексного применения мази «Левомеколь» и 10 % антисептического препарата «Повидон-йод» в лечении острого гнойного воспаления мягких тканей в период адаптации к условиям высокогорья в эксперименте.
Материалы и методы исследования
Исследование провели на 72 беспородных кроликах. Основные правила ухода, содержания и дизайн исследования проведены в соответствии с Европейской конвенцией о защите позвоночных животных, используемых для экспериментов или в иных научных целях (European Convention for the Protection of Vertebrate Animalsused for Experimental and Other Scientific Purposes, 18.03.1986) и согласованы с этическим комитетом при Министерстве здравоохранения Кыргызской Республики.
Экспериментальных животных разделили на 3 группы по 24. I – опытная группа, 24 кролика, находящихся в условиях низкогорья (г. Бишкек 770 м над уровнем моря); II – опытная группа, 24 кролика, после кратковременной, 3-х дневной адаптации к высокогорью на высоте 3200 м над уровнем моря; III – экспериментальная группа, 24 кролика, после длительной, 30-дневной адаптации в горах, на высоте 3200 м над уровнем моря.
Острое гнойное воспаление мягких тканей у экспериментальных животных вызывали по методике «Моделирование стандартной обширной гнойной раны мягких тканей кожно-лоскутным методом» (Рационализаторское предложение № 832 от 19 мая 2016 г. Национального хирургического центра им. М.М. Мамакеева при Министерстве здравоохранения Кыргызской Республики). Оценка состояния гнойной раны проводилась на 3-, 7-, 15- и 20-е сутки раневого процесса. Контроль за течением раневого процесса, в эксперименте, осуществлялась на основании планиметрического метода, скорость уменьшения площади ран, термометрии общего тела, бактериологических исследованийи на данных лейкоцитарного индекса интоксикации.
Площадь раны и процент уменьшения площади опредяляли планиметрическим методом исследования Л.Н. Поповой.
где S – величина площади ран (мм²), Sn – величина площади ран (мм2), Т – число дней между измерениями.
Лейкоцитарный индекс интоксикации (ЛИИ) вычислялся на основании полученных данных при общем анализе крови, по формуле Я.Я. Кальф-Калифа (1941):
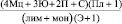 = ЛИИ,
= ЛИИ,
где Мц – миелоциты, Ю – юные, П – палочкоядерные, С – сегментоядерные, Пл – плазматические клетки Тюрка, Лим – лимфоциты, Э – эозинофилы, Мон – моноциты. В норме – 0,5–1,5 единиц.
Термометрия области раны и общего тела
Термометрию раневой поверхности и интактного участка кожи выполняли с помощью цифрового термометра для животных. Термометрию общего тела проводили путем введения в анальное отверстие кролику на глубину не более 2,0 см, после смазывания кончика термометра вазелином.
Для бактериологического исследования материал брали из глубины раны стерильным ватным тампоном и помещали в стерильную пробирку. Посев материала осуществляли на простой агар, желчно-солевой агар.
Статистическая обработка проводилась с помощью пакета компьютерной программы SPSS 23.0. Нормальность распределения количественных признаков проверяли с использованием критерия Колмогорова – Смирнова, равенство дисперсий с критерием Levene. Для сравнения результатов в различных группах проводили методами параметрической (ANOVA) и непараметрической статистики (критерий Краскеля-Уоллеса), Критерий Тьюки выбран апостериорным критерием. Критическое значение уровня значимости считалось р
Какой медикамент лучше бетадин или левомеколь: свойства и различия

Расширение познаний о закономерностях заживления ран привело к тому, что лечение ожогов стали проводить дифференцировано в зависимости от глубины поражения, стадии раневого процесса, локализации поражения и от ряда других факторов. Для достижения максимально быстрого заживления ран необходимо последовательно использовать медикаментозные препараты с различными механизмами действия.
При этом лекарственные препараты могут иметь однонаправленное действие или оказывать комплексное и разностороннее влияние на раневой процесс и могут включать в свой состав различные активные вещества и фитокомплексы. В настоящее время расширяется ассортимент противовоспалительных, ранозаживляющих дерматологических мазей, включающих липосомы с биологически активными веществами [1,4,6].
Ожоги — одно из самых распространённых в мире травматических поражений. Лечение ожогов — трудное и многоплановое мероприятие: термические повреждения — одни из самых опасных, они приводят к разрушению сложных белков — основы клеток тканей.
В процессе заживления ожоговой раны выделяют следующие этапы, на которых применяются разные принципы терапии. Гнойно-некротическая фаза, характеризующаяся высоким уровнем бактериальной загрязнённости, отёчностью тканей, гиперемией области раны, активным противостоянием бактериальной флоры и иммунной системы. Фаза грануляции, при которой наблюдается очистка раны от гнойно-некротических масс, уменьшение и исчезновение отёков, подавление бактериальной агрессии. В фазу эпителизации происходит восстановление кожного покрова или формирование рубца и окончательное заживление раны.
В первой фазе заживления ожоговой раны ставится задача подавления первичной микрофлоры и предотвращения дальнейшего инфицирования раны. Во второй фазе важно обеспечить отведение раневого отделяемого из раны. На первое место выходят гигроскопические свойства повязок. В третьей фазе следует обеспечить максимальную защиту раны, чтобы способствовать ее полноценной регенерации [3, 9].
Лечение пострадавших с поверхностными поражениями, как правило, консервативное для лечения неинфицированных ожогов II степени применяются эмульсии и мази, обладающие бактерицидным и обезболивающим действиями (Эбермин, Аргосульфан, 10%-ная сульфамилоновая, Левосин и др.). Чаще других используются препараты, содержащие в основе левомицетин, в частности мазь «Левомеколь».
Для изучения ранозаживляющего действия новых лекарственных составов, предназначенных для лечения ожогов и ран, проводят исследования на животных. Эксперименты проводят на кожной модели химического или термического ожога или механического повреждения эпителия у теплокровных (кролики, крысы, морские свинки) [5,8]. Для оценки глубины термического поражения использовали 4-х степенную классификацию ожогов ( ожоги I-II степени рассматриваются как поверхностные, III А — пограничные, III Б-IV –глубокие), приведенную в таблице 1.
Таблица 1 – Классификация ожогов
Затронут только эпидермис
Гиперемия и небольшая отечность
Поражается эпидермис и сосочковый слой дермы
Характерно образование пузырей, наполненных серозным содержимым
Дополнительно вовлекается сетчатый слой дермы при сохранности производных кожи
Тонкий, достаточно подвижный струп или крупные пузыри с серозным содержимым и интенсивным желтым окрашиванием
Тотальная гибель кожи до подкожно-жировой клетчатки
Чаще — спаянный с подлежащими тканями струп коричневого оттенка, реже — крупные пузыри с геморрагическим содержимым
Повреждение распространяется на всю толщину кожи и вовлечением глубоколежащих
Плотный, неподвижный струп темно-коричневого или черного цвета
Целью исследований явилось проведение сравнительного анализа фармакологической активности липосомальной дерматологической мази. В состав мази входил разработанный нами ранее липосомальный левомицетин и препарат Тамбуканской лечебной грязи. В качестве мазевой основы использована оптимальная гидрофильная основа, включающая полиэтиленоксиды ПЭГ — 1500 и ПЭГ — 400 в определенном количественном соотношении.
Препарат Тамбуканской лечебной грязи широко известен как стимулятор репаративных процессов. При его применении происходит изменение местного кровообращения, усиливается обмен веществ в тканях организма, образуются биологически активные соединения, что способствует регенерации, рассасыванию инфильтратов и проявлению болеутоляющего действия.
Ценным терапевтическим действием препарата является нормализация микроциркуляции в очаге воспаления, восстанавливается проницаемость капилляров, уменьшается отечность тканей, исчезает неравномерность просвета сосудов, уменьшается внутрисосудистый стаз и микроагрегация форменных элементов крови. Липидный комплекс грязи дает эффект стимуляции регенерации, иммунокоррекции, оказывает бактерицидное и бактериостатическое действие. Кроме того, в Тамбуканской лечебной грязи выделено несколько штаммов плесени типа Penicillium. Противовоспалительное действие в большей степени проявляется в стадии пролиферации (увеличение числа клеток вследствие их размножения) и обратного развития воспалительного процесса [2].
Материалы и методы исследования
Для исследования противоожоговых свойств использовали мазь с липосомальным левомицетином и масляным экстрактом Тамбуканской лечебной грязи. В качестве препарата сравнения использовали мазь «Левомеколь» (производитель «Нижфарм», Россия). «Левомеколь» — мазь на гидрофильной основе, содержащая в своем составе в качестве действующих веществ левомицетин и метилурацил.
Фармакологическую активность мази — противоожоговую и ранозаживляющую — определяли на животных на модели термического ожога [7]. Опыты проводили на 9 морских свинках. Животные были разделены на три группы: 1-я группа – контроль (естественное заживление) – 3 морские свинки; 2-я группа – животные, получавшие аппликации мазью «Левомеколя» в качестве препарата сравнения – 3 морские свинки; 3-я группа – животные, получавшие аппликации исследуемой липосомальной мазью – 3 морские свинки.
Методика применения разработанной дерматологической мази и препарата сравнения заключалась в следующем. Проводился стандартный туалет раневой поверхности и обработка раны растворами антисептиков. На подготовленную таким образом раневую поверхность шпателем или стерильной перчаткой наносился слой мази толщиной в 1-2 мм. Аппликации начинали со следующего дня после нанесения ожога и проводили ежедневно, 2 раза в день, в течение 14 дней. На 2, 4, 6, 8, 10, 12, 14, 16, 18 дни лечения определяли среднюю массу «площади» ран: переносили контур раны на целлофан, затем на картон с последующим определением массы этого макета раневой поверхности.
Эффективность характеризовали по морфологическим критериям и клиническим параметрам, таким как: сроки перехода в другую фазу раневого процесса, полнота эпителизации раны. Обработка полученных данных проводилась с использованием набора стандартных статистических программ Excel; вычисляли M±m — среднюю арифметическую и её стандартную ошибку.
Результаты исследования и их обсуждение
При изучении противоожоговой активности липосомальной дерматологической мази в период эксперимента и наблюдения за раневой поверхностью было отмечено, что у животных в контроле через 7 дней после нанесения ожоговой травмы никаких положительных изменений в ране не отмечалось. Репарация шла очень медленно и исключительно за счет физиологических механизмов организма. Наблюдалась альтерация, выраженная гиперемия, аутолиз клеток, распад их соединительной ткани под действием коллагеназы, элластазы, разрушающих белковый остов соединительной ткани. Частичное отпадание струпа наступало на 14-е сутки, полное — на 20-е. В ране после отторжения струпа замечали вялые грануляции бледно-розового цвета. Полное заживление наступало только на 24-е сутки (рисунок 1).

Рисунок 1 – Контроль, 8-ые сутки
У животных, которым проводили обработку раневой поверхности исследуемой липосомальной мазью и препаратом сравнения мазью «Левомеколь», на 5-е сутки струп был размягченным и частично удалялся. Рана под ним была покрыта ярко-красными грануляциями. Процессы экссудации и пролиферации шли вполне активно.
На 14-е сутки у животных, леченных исследуемой липосомальной мазью, отсутствовали такие сосудистые изменения как: гиперемия и спазм сосудов, струп местами отторгался, что предвещало выздоровление ( рисунок 2).
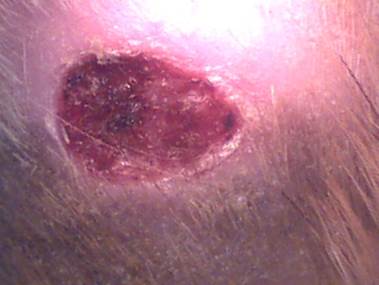
Рисунок 2 – Исследуемая липосомальная мазь, 8-ые сутки
У группы, леченной препаратом сравнения — мазью «Левомеколь», на 16-е сутки репаративные процессы несколько замедлились, и полное выздоровление наступило лишь на 21-е сутки. На фоне лечения мазью ни в одном случае нагноения не отмечалось, уже к 4-6 суткам купировались явления перифокального воспаления. При начале лечения кое-где имелся ожоговый струп, представленный инфицированными корками, состоящими из высохшего раневого экссудата и фибрина. После нанесения на такие корки мази с липосомальным левомицетином и препаратом Тамбуканской лечебной грязи они в течение 1-2 суток размягчались и легко удалялись с раневой поверхности марлевыми салфетками, что способствовало существенному ускорению эпителизации.
В сравниваемой группе на фоне применения мази «Левомеколь» сформированный сухой струп (рисунок 3), не во всех случаев легко отторгался. Он превращался во влажный струп с последующей эпителизацией ожоговых ран. Удаление струпа приводило к травматизации молодого эпителия и капиллярному кровотечению.
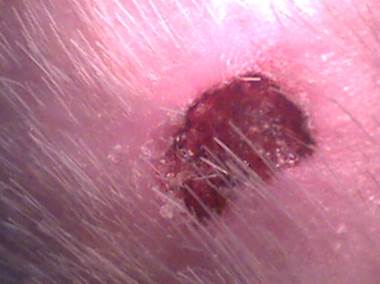
Рисунок 3 – Препарат сравнения мазь «Левомеколь», 12-ые сутки
Результаты измерений ожоговой поверхности представлены в таблице 2.
Таблица 2 — Результаты измерений ожоговой поверхности
Вульвовагинальный кандидоз

В силу понятных причин клиенты аптек нечасто обращаются за советом первостольника по вопросам лечения т.н. деликатных недугов. К небольшому числу исключений в этом плане относится вульвовагинальный кандидоз: по данным опроса Ipsos Comcon, с жалобами посетительниц на «молочницу» в повседневной практике часто сталкивается почти половина российских провизоров (44,9%)1.
Кандида жжет
Возбудители вульвовагинальнога кандидоза (ВВК) — грибы рода Candida. В большинстве случаев это Candida albicans, однако в последние годы все чаще регистрируются инфекции, связанные и с другими видами (non-albicans) этого условно-патогенного микроорганизма: Candida glabrata, Candida tropicalis, Candida krusei и др. Следует подчеркнуть, что возникновение заболевания обусловлено не самим фактом присутствия кандид в организме (они постоянно обитают на слизистых оболочках кишечника, ротовой полости, влагалища), а их избыточным ростом и размножением. «Захватив» урогенитальный тракт, грибы колонизируют слизистую оболочку влагалища, внедряются в ее эпителий и подлежащие слои.
Характерный симптом «молочницы» — густые творожистые выделения с нейтральным запахом. При острой форме им, как правило, сопутствуют зуд, жжение и боль в области половых губ, усиление зуда во время сна или после водных процедур и полового акта, болевые ощущения во время секса и при мочеиспускании.
ВВК — заболевание весьма «назойливое»: до 50% женщин имеют ≥ 2 эпизодов острой «молочницы» в жизни, у 5% и вовсе развивается рецидивирующая форма (≥ 4 острых эпизодов в течение года)2.
Что вправе посоветовать первостольник (ОТС-зона)
Два основных класса лекарств для терапии ВВК — местные и пероральные противогрибковые средства, активные против грибов рода Candida. Согласно действующим Федеральным рекомендациям по ведению больных урогенитальным кандидозом, в случае острой «молочницы» предпочтение отдается местным (вагинальным) формам, при невозможности их использования в ход идут антимикотики системного действия3.
В ассортименте аптек есть множество безрецептурных препаратов из этих групп, которые разрешены к применению в рамках ответственного самолечения. Разумеется, этот факт ни в коей мере не отменяет основную рекомендацию клиентке с жалобами на симптомы «молочницы»: посетить гинеколога. Это необходимо как для максимально точной диагностики инфекции (спектр возбудителей, сопутствующие инфекции и т.п.), так и для подбора оптимальной терапии, ведь многие препараты с клинически доказанной высокой эффективностью относятся к рецептурному сегменту (см. раздел «Возможные назначения врача»).
Основная рекомендация. Местные противогрибковые средства
Обоснование предложения: подавляют/уничтожают возбудителей «молочницы» непосредственно в очаге инфекции.
Варианты предложения: вагинальные свечи Гинезол 7, Залаин, Клотримазол, Ливарол, Пимафуцин, вагинальные таблетки Кандид (500 мг), вагинальный гель Кандид, вагинальный крем Дафнеджин и др.
Факторы выбора препарата
Безрецептурные вагинальные антимикотики различного состава обладают схожим спектром противогрибкового действия. Различные лекарственные формы препаратов не имеют значимых отличий по эффективности, их выбор в основном определяется субъективными предпочтениями пациентки: кому-то больше по нутру свечи, кому-то — вагинальные таблетки, кому-то — гель или крем. Все вагинальные OTC-препараты от «молочницы» применяются с частотой 1 раз в день (на ночь).
Пожалуй, наиболее существенное отличие между местными OTC-препаратами — рекомендованная длительность терапии при острой «молочнице». Самыми удобными в этом плане можно назвать вагинальные свечи Залаин (сертаконазол) и вагинальные таблетки Кандид (клотримазол) в дозе 500 мг: курс лечения ими состоит из однократного введения препарата.
Другие безрецептурные средства применяют дольше:
- 3—5 дней — Ливарол;
- 3—6 дней — Пимафуцин или его генерики;
- 6—7 дней — Дафнеджин, свечи Клотримазол в дозе 100 мг, Гинезол 7, вагинальный гель Кандид.
Лечение проводится до полного исчезновения клинических симптомов острого ВВК.
2. Ограничения к применению
Одна из основных групп риска «молочницы» — беременные: у них заболевание развивается в 2—3 раза чаще, чем у небеременных женщин4. Из OTC-препаратов допустимо использование у этой категории пациенток свечей с натамицином (Пимафуцин, Примафунгин, Экофуцин). Большинство других местных средств противопоказано в I триместре, а на 3—9 месяцах беременности может применяться только по назначению и под наблюдением врача-гинеколога.
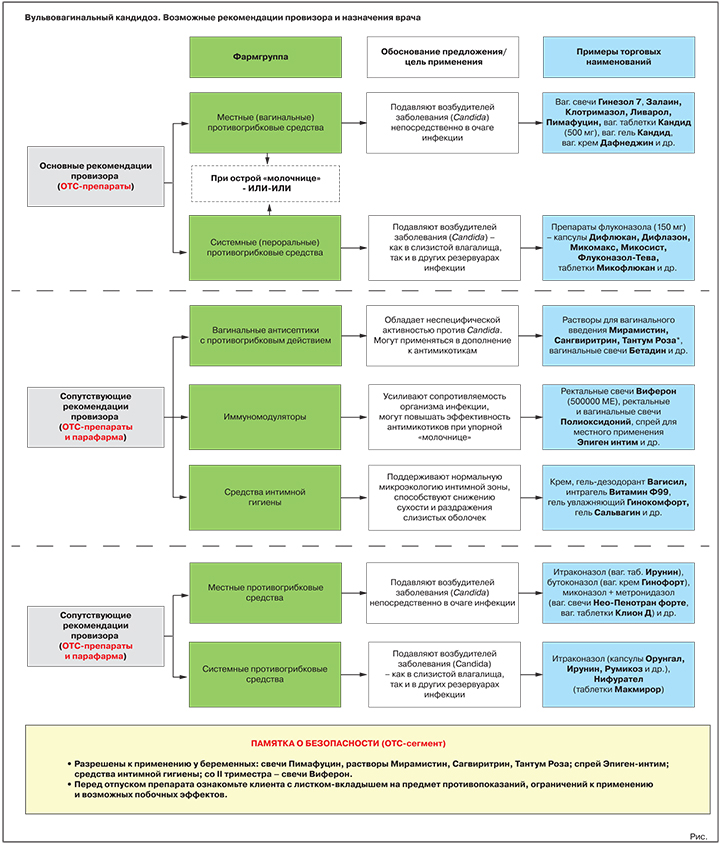
Альтернативная или дополнительная рекомендация. Пероральные противогрибковые средства
Обоснование предложения: подавляют/уничтожают возбудителей «молочницы».
Варианты предложения: препараты флуконазола (референтный препарат — капсулы Дифлюкан, генерики — капсулы Дифлазон, Микомакс, Микосист, Флуконазол-Тева, таблетки Микофлюкан и многие др.); препарат натамицина (таблетки Пимафуцин).
Факторы выбора препарата
1. Принцип действия
Если флуконазол всасывается в кровь и оказывает системное противогрибковое действие, то натамицин после приема внутрь действует только на уровне ЖКТ, который выполняет в организме роль одного из резервуаров Candida. Как следствие, при лечении острого ВВК флуконазол может применяться в качестве альтернативы местным вагинальным средствам, натамицин — только в качестве дополнения.
- При неосложненной «молочнице» флуконазол применяют однократно в дозе 150 мг. Форма выпуска 150 мг № 1 есть у всех препаратов флуконазола на российском рынке.
- При хронической (рецидивирующей) форме заболевания применяют ту же дозировку 1 раз в неделю, при этом длительность терапии устанавливается врачом.
- Режим приема натамицина при «молочнице» — по 1 таблетке 4 раза в сутки, 10—20 дней (после исчезновения симптомов рекомендуется принимать препарат еще несколько дней).
3. Ограничения к приему
- Флуконазол противопоказан при беременности, прием натамицина в этот период возможен.
- Флуконазол может вызывать головокружение, о чем следует предупредить пациенток, управляющих автомобилем.
4. Терапевтическая эквивалентность
Если пероральный натамицин в настоящее время представлен в России лишь одним торговым наименованием, то флуконазолов, напротив, чрезвычайно много. Не ставя под сомнение факт сопоставимой эффективности различных препаратов с этим МНН в равнозначных дозировках и лекарственных формах, тем не менее, обозначим те генерики, которые официально признаны FDA терапевтически эквивалентными по отношению к Дифлюкану (код эквивалентности AB). Из препаратов, зарегистрированных в России, к таковым относятся Микофлюкан и Флуконазол-Тева5.
Возможные сопутствующие рекомендации
Антисептики с противогрибковыми свойствами
Обоснование предложения: обладают неспецифической активностью против Candida. Могут использоваться в дополнение к специализированным противогрибковым средствам, в т.ч. при подозрении на смешанные инфекции.
Варианты предложения: растворы для вагинального введения Мирамистин, Сангвиритрин, Тантум Роза, вагинальные свечи Бетадин и др.
На заметку провизору
- В период беременности возможно применение растворов Мирамистин, Сангвиритрин, Тантум Роза. Не рекомендуется применять со II триместра беременности свечи Бетадин.
- Тантум Роза (бензидамин), зарегистрированный как НПВП, обладает не только антисептическими свойствами, но и выраженным местным противовоспалительным и обезболивающим действием.
- Курсы применения при «молочнице»:
- Бетадин — по 1 свече 1—2 раза в день, 7 суток;
- Мирамистин — 2—4 спринцевания (по 10 мл) в день, до 2 недель;
- Сангвиритрин — 1—2 спринцевания в сутки (1 ч. л. раствора на 200 мл теплой воды), 5 дней;
- Тантум Роза — 2 спринцевания в сутки (по 1 флакону) 3—5 раз в день.
Иммуномодуляторы
Обоснование предложения: усиливают сопротивляемость организма инфекции, могут повышать эффективность противогрибковых средств при упорном течении заболевания.
Варианты предложения: ректальные свечи Виферон (500 000 МЕ), ректальные и вагинальные свечи Полиоксидоний, спрей для местного применения Эпиген интим и др.
На заметку провизору
- Виферон разрешен к применению с 14-й недели беременности. Эпиген интим может использоваться беременными на любом сроке. Полиоксидоний этой группе пациенток противопоказан.
- При «молочнице» иммуномодуляторы применяются в комплексе с противогрибковыми средствами.
- Курсы применения при «молочнице»:
- Виферон (500 000 ЕД) — ректально, по 1 свече 2 раза в день, 5—10 суток;
- Полиоксидоний — ректально и вагинально: по 1 суппозиторию (6 мг или 12 мг) 1 раз в сутки ежедневно в течение трех дней, затем через день, курсом 10—20 суппозиториев;
- Эпиген интим — вагинально, по 1—2 впрыскивания 3—4 раза в день, 7—10 суток.
Средства интимной гигиены
Обоснование предложения: при регулярном применении поддерживают нормальную микроэкологию интимной зоны, способствуют снижению сухости и раздражения слизистых оболочек, уменьшают риск новых вагинитов.
Варианты предложения: гель-дезодорант Вагисил, интрагель Витамин Ф99, гель увлажняющий Гинокомфорт, гель Сальвагин и др.
На заметку провизору
- Средства этой группы могут применяться в период беременности.
- Во время острой «молочницы» следует избегать средств, вызывающих выраженное снижение pH влагалища (в пределах ≤ 3,5), поскольку сильно закисленная среда благоприятствует росту кандид. По той же причине в острый период заболевания не рекомендованы вагинальные пробиотики и пребиотики.
Возможные назначения врача (Rx-зона)
Противогрибковые средства местного действия
Цель применения: прямое подавление/уничтожение возбудителей заболевания в очаге инфекции.
Представители: итраконазол (вагинальные таблетки Ирунин), бутоконазол (вагинальный крем Гинофорт), фентиконазол (вагинальный крем или вагинальные капсулы Ломексин), миконазол + метронидазол (вагинальные суппозитории Нео-Пенотран, Нео-Пенотран форте, вагинальные таблетки Клион Д) и др.
На заметку провизору
- Общие преимущества вагинальных форм препаратов перед системными средствами — быстрое начало действия непосредственно в эпицентре инфекции, отсутствие системных побочных эффектов при соблюдении правильного режима дозирования.
- Ряд местных Rx-препаратов (Нео-Пенотран, Гайномакс, Метрогил Плюс и др.) наряду с противогрибковым компонентом содержит антибактериальное и противопротозойное средство из группы 5-нитроимидазолов (метронидазол, тиоконазол или др.). Благодаря такому комбинированному составу они нередко назначаются гинекологами при смешанных инфекциях — сочетании «молочницы» с бактериальным вагинозом и/или трихомониазом.
Пероральные противогрибковые средства
Цель применения: прямое подавление/уничтожение возбудителей «молочницы».
Представители: итраконазол (капсулы Орунгал, Ирунин, Итраконазол-Тева, Румикоз и др.), нифурател (таблетки Макмирор), нистатин (таблетки Нистатин).
На заметку провизору
- Если препараты итраконазола и нифуратела при острой «молочнице» могут назначаться как альтернатива местным средствам, то таблетки с нистатином — исключительно как дополнение. Как и натамицин, они практически не всасываются из ЖКТ и используются лишь для противогрибковой санации кишечника. По сути они являются средствами локального, а не системного действия.
- Общие преимущества средств системного действия — распределение не только в ткани влагалища, но и в другие резервуары кандиды (кишечник, ротовая полость), удобство приема (внутрь).
- При рецидивирующей молочнице пероральные средства системного действия могут назначаться в комбинации с местными препаратами.
Иммуномодулирующие средства
Цель применения: нормализация параметров врожденного иммунитета, повышение терапевтической результативности противогрибковых препаратов при упорной, рецидивирующей «молочнице».
Представители группы: интерферон альфа-2b + таурин + бензокаин (вагинальные и ректальные суппозитории Генферон), синтетический пептид (раствор для местного применения Гепон), оксодигидроакридинилацетат натрия (раствор для инъекций Неовир) и др.
На заметку провизору
Перечисленные иммуномодуляторы могут назначаться врачами не только при ВВК, но и при других инфекционных гинекологических заболеваниях (бактериальный вагиноз, трихомониаз и др.).






