Что лучше «кортексин» или «церебролизин» и что выбрать?
Медикаментозная реабилитация больных, перенесших инсульт
Опубликовано в журнале:
Мир Медицины »» №1-2’2000 »» Новая медицинская энциклопедия В настоящее время в восстановительном лечении больных, перенесших инсульт, используются различные группы фармакологических препаратов.
О лекарственных препаратах, влияющих на метаболизм нейронов головного мозга, рассказывают Главный невропатолог Комитета по здравоохранению Администрации Санкт-Петербурга, член-корреспондент РАМН, заслуженный деятель наук, заведующий кафедрой неврологии и нейрохирургии СПбГМУ им. акад. И. П. Павлова, д-р мед. наук, профессор Александр Анисимович Скоромец и сотрудники кафедры доцент, канд. мед. наук Анна Петровна Шумилина, доцент, канд. мед. наук Евгений Робертович Баранцевич, ассистент кафедры неврологии и нейрохирургии СПбГМУ им. акад. И. П. Павлова, канд. мед. наук Елена Валентиновна Мельникова.
Исходя из патогенетической важности нарушений обмена в мозговой ткани при инсультах, в последние годы целесообразным считается назначение больным, перенесшим нарушения мозгового кровообращения, не только препаратов, влияющих на гемодинамические показатели, но и средств, действующих преимущественно на мозговой метаболизм (нейрометаболических церебропротекторов).
В этих целях наиболее часто применяют ноотропные (греч. «noos»- мышление, разум; «tropos» — направление) препараты — вещества, которые оказывают специфическое позитивное влияние на высшие интегративные функции мозга за счет прямого воздействия на метаболизм нейронов, а также повышают устойчивость нервной системы к повреждающим факторам.
Можно выделить следующие основные механизмы действия этих препаратов:
- Ускорение проникновения глюкозы через гематоэнцефалический барьер и повышение ее утилизации клетками различных отделов головного и спинного мозга, особенно коры, подкорковых ганглиев, гипоталамуса и мозжечка.
- Улучшение обмена нуклеиновых кислот в нервных клетках.
- Усиление церебральной холинергической проводимости (эффект более выражен у производных пиридоксина и пирролидона).
- Увеличение синтеза фосфолипидов и белков в нервных клетках и эритроцитах, что приводит к нормализации структуры мембран (этот эффект значительно более выражен у пожилых пациентов).
- Ингибирование лизосомальных ферментов и удаление свободных радикалов (защита клеточных мембран).
- Ингибирование агрегации активированных тромбоцитов, увеличение пассажа эритроцитов через сосуды микроциркуляторного русла, улучшение микроциркуляции без расширения сосудов (эти эффекты более выражены у пирацетама).
- Улучшение интегративной деятельности мозга (эффект более выражен у пирацетама, пиритинола, аминалона).
- Блокирование чрезмерной нейрональной активности, что проявляется антикинетическим действием (эффект более выражен у производных ГАМК, пиритинола, а при корковой миоклонии и хореоформных гиперкинезах — у пирацетама)
- Снижение потребности нейронов в кислороде в условиях гипоксии (эффект «антигипоксанта» более выражен у ГОМК).
В настоящее время известно несколько классов ноотропных
- производные пирролидона (пирацетам, ноотропил);
- производные диметиламиноэтанола (деанол, деманал-ацеглюмат);
- производные пиридоксина (пиритиноя, пиридитол,энцефабол, энербал, церебрал);
- химические аналоги ГАМК (гаммалон, аминалон),
- производные ГАМК (ГОМК, пикамипон, пантогам, фенибут);
- меклофеноксат (ацефен, церутил).
У перечисленных препаратов основные клинические эффекты существенно различаются, но ноотропное действие присутствует всегда. К сожалению, единой классификации ноотропов пока нет. Это обстоятельство приводит к не совсем оправданному расширению количества лекарственных препаратов, классифицируемых как ноотропные. Улучшить высшие интегративные функции мозга и метаболизм нейронов, снизить влияние повреждающих факторов на нервную систему можно опосредованно (например, за счет улучшения мозгового кровообращения). В этом случае, вероятно, более правильно будет говорить о «ноотропном эффекте», а не о «ноотропном действии» некоторых препаратов.
Рассмотрим лишь некоторые препараты, наиболее часто используемые в неврологической практике.
Пирацетам (ноотропил) — исторически был первым препаратом из группы ноотропных средств (1963 год, UCB, Бельгия). Изначально он предполагался как антикинетическое средство, однако последующие исследования показали, что этот препарат облегчает процессы обучения, улучшает память и не обладает при этом побочными эффектами психостимуляторов. Показан больным, перенесшим инсульт, особенно лицам пожилого возраста. Его применяют длительными курсами.
Энцефабол — состоит из двух молекул пиридоксина, соединенных дисульфидным мостиком. Нейрометаболический эффект обусловлен стимуляцией образования ГАМК, которая играет существенную роль в энергетическом обеспечении мозга и модуляции его пластических функций. Ноотропнос и противоишемическое действие у препарата достаточно выражены. Энцефабол показан при лечении травматических и гипоксически-ишемических энцефалопатий. Препарат назначают в ранний восстановительный период. Курс лечения — в среднем, 6-12 недель.
Аминалон, гаммалон — синтетические аналоги ГАМК. Повышают устойчивость ЦНС к гипоксии и токсическим влияниям, улучшают интегративную деятельность мозга, консолидацию памяти, облегчают процессы обучения. Препараты
чаще используют при хронической церебрально-сосудистой недостаточности, динамических нарушениях мозгового кровообращения, последствиях черепно-мозговой травмы, токсической энцефалопатии с целью активации психической активности больных. Курс лечения — от 2 недель до 4 месяцев.
Пикамилон сочетает свойства ГАМК и никотиновой кислоты, которая имеет большое значение в процессах тканевого дыхания и обладает вазоактивными свойствами. Оказывает умеренное ноотропное действие, анксиолитическую активность (мягкий антидепрессант) и положительное влияние на процессы микроциркуляции не только в головном, но и спинном мозге. В неврологической практике препарат используют в раннем и позднем восстановительном периоде лечения ишемической энцефало- и миелопатии, при последствиях черепно-мозговой травмы, хронической вертебрально-базилярной недостаточности (в том числе при дисплазиях позвоночных артерий), астении различного происхождения, нейросенсорной тугоухости, атрофии зрительного нерва. Курс — 1-3 месяца.
Пантогам и фенибут обладают отчетливым ноотропным действием, отличающимся «мягким» психостимулирующим влиянием с одновременно седативным и даже противосудорожным эффектом (более выражен у пантогама). У больных, перенесших инсульт, использование этих препаратов целесообразно при наличии неврозоподобных состояний, гиперкинезов, болевого синдрома, нарушений цикла «сон-бодрствование», судорожного синдрома. Курс лечения — от 1 до 6 месяцев.
Ноотропныс средства по-разному воздействуют на нейроны вегетативной нервной системы (повышая активность симпатической или парасимпатической ее частей). Это необходимо учитывать при назначении их конкретным больным с синдромом вегетативно-сосудистой дистонии различного происхождения:
- при ваготонии — пирацетам, аминалон, энцефабол.
- при симпатикотонии — пикамилон, пантогам, фенибут, ГОМК.
Сравнительно недавно в неврологическую практику вошли:
Кортексин — отечественный препарат, менее известный, чем церебролизин. Содержит пептиды, аминокислоты, витамины, микроэлементы и др. Обладает мощным нейротрофическим эффектом. Используется в ургентной неврологии при патологических состояниях, сопровождающихся отеком головного мозга. Возможно некоторое возбуждение в ближайшие часы после введения препарата, поэтому его целесообразно вводить в утренние часы.
Актовегин, солкосерил — содержат пептиды, аминокислоты, микроэлементы. Ноотропный эффект обусловлен, прежде всего, трофическим и нейромодуляторным механизмом действия. Курс лечения — 10-30 дней.
Лецитин — предшественник ацетилхолина. Лецитин — основная составляющая миелиновой оболочки нервных волокон и клеточных мембран нейронов. Дефицит лецитина влечет за собой раздражительность, утомляемость, ухудшение памяти и способности сосредоточиться. Препарат широко используется для уменьшения явлений спастичности, в комплексном лечении судорожного синдрома у больных с сосудистой патологией. Курс лечения — 1-3 месяца.
Препараты янтарной кислоты (когитум и др.) обладают ноотропным эффектом за счет стимуляции метаболических процессов (янтарная кислота является субстратом цикла Кребса и непосредственным предшественником синтеза ГАМК). Используется при состояниях, проявляющихся, прежде всего, церебральной астенией, при псевдобульбарных нарушениях (уменьшают гиперсаливацию). Курс лечения — 10-30 дней.
Глицин — естественный тормозной медиатор нервной системы, действующий как в пределах головного, так и в спинном мозге. Ноотропный эффект препарата сочетается с мягким седативным действием. Глицин обладает некоторой анксиолитической активностью, снижает повышенный мышечный тонус, обладает противосудорожным эффектом. Назначают как дополнительный препарат в терапии ишемии-гипоксии мозга, при лечении неврозов и спастичности. Глицин хорошо всасывается со слизистой рта и применяется сублингвально. Курс лечения -2-4 недели, с повторным приемом через 2-4 недели.
Глиатилин — центральный холиномиметик, содержит 40.5% холина. Участвуя в синтезе ацетилхолина, положительно воздействует на нейротрансмиссию. Глицерофосфат, содержащийся в глиатилине, является предшественником мембранных фосфолипидов и миелина, поэтому препарат улучшает мембранную пластичность, функцию рецепторов и синаптическую передачу. Глиатилин обладает отчетливым ноотропным эффектом, улучшая познавательные функции, внимание, запоминание и воспроизведение информации. Способствует устранению эмоциональной неустойчивости, раздражительности, улучшает настроение. Показан в терапии невротических постинсультных состояний. Курс лечения — 1-6 месяцев.
Инстенон — комбинированный препарат, сочетающий вазоактивные свойства (обеспечиваются этофиллином и гексобендином) и нейростимуляторный эффект (за счет содержащегося в препарате этамивана). Ноотропные свойства препарата также обусловлены стимулирующим влиянием на нейроны стволовых структур (ретикулярной формации, ядер n. vagus и лимбической системы), улучшением синаптической передачи основных нейромедиаторов. Курс — 3-4 недели.
Семакс — нейропептид, обладающий ноотропным эффектом: улучшает память, внимание, повышает работоспособность, улучшает адаптационные способности организма к различным стрессовым ситуациям, эффективен при ишемии мозга. При интраназальном введении проникает через гематоэнцефалический барьер.
Винпоцетин — полусинтетическое производное алкалоида девинкана. Препарат улучшает мозговое кровообращение, увеличивает концентрацию АТФ в нейронах. Показан при дисциркуляторных энцефалопатиях, сопровождающихся нарушением памяти, головной болью, головокружением. Эффективен при посттравматической патологии ЦНС и состояниях после острого нарушения мозгового кровообращения. Курс лечения — 3-4 недели.
Пентоксифиллин — вазоактивный препарат, по структуре близок к теофиллину. Назначают в острый период гипоксически-ишемической энцефалопатии, при травматическом субарахноидальном кровоизлиянии. Ноотропный эффект реализуется через улучшение микроциркуляции и повышение устойчивости нейрона к воздействию гипоксии-ишемии. Курс лечения — 5-10 дней. В резидуальный период патологических состояний ЦНС препарат можно вводить электрофорезом, курс лечения — 10 дней.
Ницерголин (сермион) — аналог алкалоидов спорыньи, обладает альфа-адренолитическим действием. Вазоактивный препарат с отчетливым ноотропным эффектом. У него имеется эффект улучшения когнитивных функций, что существенно для больных, перенесших инсульт. Курс лечения — 30-45 дней и более. Противопоказан при артериальной гипотонии и наклонности к ортостатическим обморокам.
Микрозер (бетасерк) — синтетическое гистаминоподобное вещество. Показан при хронической вертебрально-базилярной недостаточности, нейросенсорной тугоухости. Препарат удачно сочетает в себе свойства вазоактивного и ноотропного средства. Курс лечения -30-45 дней.
Бемитил — производное бензимедазола, рассматривается как представитель новой группы актопротекторных препаратов. Обладает умеренным психостимулирующим эффектом. Используется в терапии многих заболеваний нервной системы, астениях различного происхождения. Курс лечения — 14-45 дней.
Можно ли применять Кортексин одновременно с Церебролизином и какой из препаратов лучше?
Для терапии и предупреждения нарушений кровотока в головном мозге у пациентов всех возрастов применяются ноотропные медикаментозные средства. Также ноотропы назначают для поддержания психо-эмоционального состояния женщин в период беременности и лактации. Часто в этих случаях назначаются Кортексин и Церебролизин, поэтому стоит разобраться, что лучше принимать в каждом случае для терапии патологий мозга и других неврологических нарушений.
Церебролизин имеет свойства нейротрофической активности – замещение функциональности погибших молекул нейронов.
- Обзор Церебролизина и Кортексина
- Принцип действия препаратов
- Показания и противопоказания
- Место препаратов в терапии у детей
- Инструкция по применению и совместимость препаратов
- Основные отличия и эффективность
- Побочные воздействия препаратов на организм
- Взаимодействие с другими лекарственными средствами и аналоги
- Отзывы докторов и пациентов о препаратах
Обзор Церебролизина и Кортексина
Оба препарата являются ноотропами с нейропротекторным действием, но имеют они и особенности:
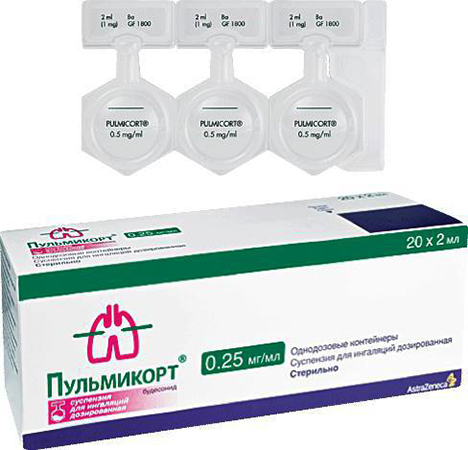
Церебролизин – это ноотропный медикамент, который получают из мозга молодых животных телят и свиней. Церебролизин выпускается в виде раствора для инъекций. Активный действующий компонент – концентрат белка церебролизина.
 Препарат обладает высоким уровнем защиты нейронов от воздействия на них свободных радикалов, а также он предохраняет головной мозг от гибели нейронов при развитии гипоксии.
Препарат обладает высоким уровнем защиты нейронов от воздействия на них свободных радикалов, а также он предохраняет головной мозг от гибели нейронов при развитии гипоксии.
Свойства защиты нейронов очень важны для лечения инсульта, вызванного ишемией мозга. Кроме ноотропных свойств, препарат усиливает синтез транспортных молекул, которые отвечают за доставку глюкозы в тканях, и повышает энергетический потенциал клеток.
Кортексин – это биорегулятор на полипептидной основе, который получают из мозга молодых телят и свиней. Возраст животного должен быть не старше 1 года. Препарат российского производства. Кортексин показал высокую эффективность у пациентов с цереброваскулярными болезнями в хронической форме.
В комплексном терапевтическом лечении пациентов с энцефалопатией дисциркуляторного типа, применение лекарственного средства Кортексина на 100% улучшает качество жизни больных при положительном результате терапии. Препарат восстанавливает нарушения когнитивно-мнестических функций. Положительный терапевтический эффект надолго сохраняется после прекращения медикаментозного курса Кортексином.
Принцип действия препаратов
Церебролизин и Кортексин оказывают одинаковые действия на организм. Выделяют:
- ноотропное действие – улучшаются функциональные обязанности клеток головного мозга – повышается концентрация и внимание, улучшается память и интеллектуальные способности, происходит устойчивость нейронов к стрессовым ситуациям;
 нейропротекторное свойство – активная защита нейронов от воздействия на них свободных радикалов, молекул глутамата, токсинов, ионов кальция;
нейропротекторное свойство – активная защита нейронов от воздействия на них свободных радикалов, молекул глутамата, токсинов, ионов кальция;- антиоксидантные воздействия на организм – ингибируют окисление липидов, что способствует восстановлению липидного баланса, повышают выживаемость клеток нейронов в ситуации стресса или при гипоксии органа;
- тканерегенерирующие свойства – активируют метаболические процессы в нейронах, улучшают метаболизм в нервной системе периферических отделов, повышают функционирование всех отделов головного мозга.
Церебролизин и Кортексин отпускаются в аптеках без рецепта, но не стоит забывать о том, что все ноотропные средства не предназначены для самолечения. Данные медикаменты необходимо принимать только по назначению врача.
Показания и противопоказания
Кортексин назначают для лечения болезней, связанных с нарушением функций центральной нервной системы. Основными показаниями к применению являются:
- когнитивные нарушения – снижение интеллектуальных способностей, мышления и ухудшение качества памяти;
 энцефалопатия;
энцефалопатия;- астенический синдром;
- эпилептические припадки;
- вегетативные нарушения;
- перинатальные поражения ЦНС у младенцев с момента рождения;
- ДЦП;
- отклонения в психомоторном развитии малышей;
- нарушения в развитии речевого аппарата детей;
- сниженная способность школьника запоминать учебный материал.
Церебролизин назначают при таких болезнях:
- деменция;
- травмирование клеток спинного мозга;
- травмы головы и сотрясение мозга;
- отсталость в интеллектуальном развитии детей;
- болезнь Альцгеймера и Паркинсона;
- депрессивное состояние;
- рассеянность и нарушение качества памяти;
- патологии цереброваскулярного типа.
Противопоказанием к назначению Кортексина является чувствительность организма к активному компоненту и к дополнительным веществам в составе.
Противопоказания для назначения Церебролизина:
- беременность;
- эпилепсия;
- чувствительность на компоненты в составе лекарства;
- недостаточность клеток почек.
Место препаратов в терапии у детей
Частый вопрос, который задают при назначении Церебролизина или Кортексина, – что лучше для детей. Эффективность Кортексина подтверждена исследованиями при лечении младенцев на вторые сутки после рождения с цервикальной травмой. Медикамент не давал возбуждающего воздействия на организм, что отличает его от других ноотропов.
Для новорожденных данный медикамент является приоритетным в церебропротекторном терапевтическом лечении.
Церебролизин рекомендуется назначать детям с такими симптомами:
- частые боли в голове и в шейном отделе;
- повышенное чувство усталости;
- раздражительность и нервозность;
- нарушение концентрации и невнимательность;
- снижение памяти;
- нарушение сна.
Инструкция по применению и совместимость препаратов
Церебролизин в дозировках от 5 до 10 мл вводится при помощи внутривенной инъекции, а с дозировкой от 10 до 50 мл – вводится капельным путем, разбавляя препарат в 100-200 мл 0,9% раствора натрия хлора.
Курс лечения медикаментом – от 10 дней до 1 месяца. Длительность терапии, схему введения препаратов и дозировку назначает лечащий доктор в зависимости от патологии, сложности ее протекания и на основании показателей диагностического исследования болезни:
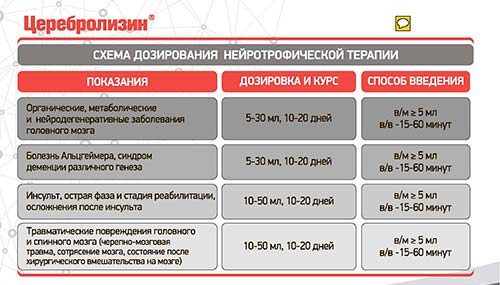 нейродегенеративные патологии мозговых клеток – 5-30 мл. Курс лечения – до 30 дней;
нейродегенеративные патологии мозговых клеток – 5-30 мл. Курс лечения – до 30 дней;- ишемический инсульт – 10-50 мл, введение капельным путем первые 5 дней, потом дозировку можно снизить вдвое и следует проводить терапию в течение 2 недель;
- мозговые травмы и последствия оперативного вмешательства – 10-50 мл;
- перинатальные поражения ЦНС у детей с момента рождения – 1-2 мл при помощи внутривенного введения. Курс терапии зависит от степени поражения и может длиться не меньше месяца.
Эффективность лечения Церебролизином зависит от проведения повторных терапевтических курсов, которые по времени должны быть одинаковыми. Временной промежуток между курсами терапии должен быть не короче времени медикаментозного курса.
Кортексин можно вводить внутримышечно, внутривенно или капельным путем. Если введение проводится при помощи укола, тогда содержимое ампулы разводится в 1-2 мл раствора для инъекций, а если при помощи капельницы – в 100-200 мл 0,9% хлористого натрия. Схема терапии и дозировки для взрослых пациентов и для детей:
 взрослым медикамент вводится по 10 мг на протяжении 10-15 дней;
взрослым медикамент вводится по 10 мг на протяжении 10-15 дней;- в перинатальный период ребенку вводится по 0,50 мг на килограмм веса младенца. Длительность лечения – 10 дней;
- детям с массой тела 20 кг и выше – по 10 мг в сутки на протяжении 10-14 дней, повторный курс терапевтического лечения можно провести через 3 месяца или полгода.
При инсульте ишемического типа, Кортексин и Церебролизин одновременно в дозировке 10 мг вводятся дважды в сутки на протяжении 10 дней, после этого 10 дневной курс при необходимости нужно повторить.
Оба медикаментозных средства имеют одинаковый механизм действия и совместимы для комплексного лечения, но эти лекарства нельзя смешивать в одном шприце. В педиатрии Церебролизин нецелесообразно применять с Кортексином вместе, так как это может привести к полипрагмазии. Когда после курса лечения Церебролизином, доктор назначит повторный курс терапевтического лечения ноотропами, тогда эффективно проколоть ребенка Кортексином.
Одновременное применение Кортексина с Церебролизином в лечении кардиологических патологий приводит к восстановлению сердечных показателей. При ишемическом инсульте эти два препарата воздействуют на мозг одинаково, снижая риск летального исхода.
Основные отличия и эффективность
Препараты изготовлены из структурных соединений мозга домашнего скота, поэтому существенной разницы между ними нет, но есть некоторые особенности приема:
- Церебролизин – это единственный ноотропный препарат с нейротрофической активностью. Медикамент обеспечивает и поддерживает жизнедеятельность мозговых клеток, активирует их развитие и рост.
 Кортексин оказывает положительный эффект на восстановление электрической мозговой активности.
Кортексин оказывает положительный эффект на восстановление электрической мозговой активности.- Церебролизин активно применяется при терапевтическом лечении ишемических инсультов, травматизме клеток спинного мозга, для лечения депрессионного состояния, аутизма у детей, детского энуреза.
- Кортексин эффективен для улучшения памяти, концентрации, внимательности и мышления, а также для лечения таких патологий: энцефалопатия разной этиологии, эпилепсия, инфекционный энцефалит, детский церебральный паралич.
Не назначают оба медикамента при беременности и кормлении ребенка грудным молоком по причине развития аллергии и ее последствий.
Побочные воздействия препаратов на организм
Развитие побочных эффектов (Табл. 1) происходит в редких случаях, и обычно проходят самостоятельно спустя несколько дней.
Взаимодействие с другими лекарственными средствами и аналоги
При комплексном лечении препаратами стоит учитывать такие моменты:
- Церебролизин не нужно смешивать с растворами аминокислот в одном флаконе для капельного введения.
 При одновременном применении ноотропов с антидепрессантами или же ингибиторами МАО, ингибирующие медикаменты необходимо принимать в дозировке меньшей вдвое. Ноотропные препараты усиливают ингибирующие свойства лекарственных средств.
При одновременном применении ноотропов с антидепрессантами или же ингибиторами МАО, ингибирующие медикаменты необходимо принимать в дозировке меньшей вдвое. Ноотропные препараты усиливают ингибирующие свойства лекарственных средств.- Эффективное действие Церебролизина и Кортексина проявляется в комплексной терапии с сердечными и сосудистыми лекарствами, но смешивать их в одном шприце запрещено.
- Кортексин нельзя принимать в комплексной терапии со средствами пептидной структуры.
По составу Кортексин и Церебролизин не имеют аналогов, но существуют препараты, схожие по принципу воздействия на организм. Распространенными заменителями являются:
- Актовегин – назначают при психических и неврологических расстройствах разной этиологии, а также при дефиците кислорода в мозговых клетках.
- Глицин – назначается при отставании в умственном развитии, деменции, при эмоциональном перевозбуждении. Препарат часто применяют в лечении ишемического инсульта.
- Пирацетам или Ноотропил – ноотропные препараты, которые назначают при развитии дефицита молекул кислорода в мозге, при инсульте и неврологических патологиях.
Отзывы докторов и пациентов о препаратах
Мнения пациентов касательно данных препаратов отличаются, но, изучив их, каждый может сделать вывод, что лучше – Кортексин или Церебролизин. По отзывам врачей и пациентов, положительные эффекты препаратов зависят от течения патологии и стадии ее запущенности:
Лечение Кортексином или Церебролизином необходимо проходить только по назначению лечащего доктора. Какой препарат лучше применить в монотерапии или же проводить лечение комплексно обоими лекарствами, также решает специалист. Эффективность обоих медикаментов доказана применением на протяжении многих лет.
Препараты после инсульта
Ежегодно инсульт случается почти у полумиллиона человек. Более половины из них теряют бытовую независимость. Поэтому правильный подбор препаратов, борьба с последствиями и реабилитация становится важной задачей на многие годы.
Инсульт и реабилитация
Инсульт — острое заболевание, которое связано с нарушением кровообращения и проявляется такими симптомами со стороны нервной системы как:
- двигательные, речевые, чувствительные, координаторные, зрительные и другие нарушения;
- общемозговые нарушения: изменения сознания, головная боль, рвота более 24 часов;
- летальный исход в короткий промежуток времени.
Выделяют 2 основные формы инсульта:
- ишемическую (когда какая-то часть мозга перестает получать кислород по разным причинам, например, закупорка просвета сосуда тромбом);
- геморрагическую (при разрыве сосуда кровь пропитывает мозговую ткань и возникает нетравматическое повреждение или субарахноидальное кровоизлияние).
Реабилитация после инсульта начинается как можно раньше. Комплексный подход в лечении сочетает в себе лекарственную терапию, физиопроцедуры, тренировки по восстановлению утраченных функций. В фармакотерапии выделяют 3 основных направления:
- профилактика рецидива, то есть повторного инсульта. Обычно у 1 из 10 человек случается повторный инсульт в первый год;
- лечение отдельных симптомов;
- патогенетическое лечение.
Профилактика повторного инсульта
Причины, приведшие к возникновению инсульта, чаще всего никуда не исчезают и продолжают действовать на человека. От их силы и сочетаний зависит риск повторного инсульта. Профилактика повторного инсульта называется вторичной. Список состояний, на которые обращают внимание в первую очередь:
- артериальная гипертензия — главный фактор риска развития инсульта. Она увеличивает его риск в 5 раз;
- сахарный диабет;
- курение;
- ишемическая болезнь сердца (риск растет в 2-4 раза);
- мерцательная аритмия (повышает риск в 3-5 раз);
- гиперлипидемия (высокие цифры «плохого» холестерина);
- тромбоцитоз;
- избыточный вес.
Соответственно необходима коррекция этих состояний и приведение их в норму для снижения риска повторного инсульта. Лекарственная терапия только часть лечения. Важны диета, физкультура, отказ от вредных привычек.
Антигипертензивные препараты
Артериальное давление рекомендуется снижать, даже если оно повышено совсем незначительно или в пределах нормы: «верхнее» 120-139 мм.рт.ст, «нижнее» 80-89 мм.рт.ст. Так снижение на 5 мм.рт.ст. помогает снизить развитие инсульта на 30%.
 В профилактике повторного инсульта важны диета, физкультура, а также отказ от вредных привычек.
В профилактике повторного инсульта важны диета, физкультура, а также отказ от вредных привычек.
Преимущество одних групп антигипертензивных препаратов над другими не доказано. Врачу при назначении приходится учитывать индивидуальные особенности пациента, сочетаемость с другими препаратами, минимизацию побочных эффектов. При этом для пациентов после инсульта важно не только снизить давление, но и максимально его стабилизировать, пусть даже чуть выше целевых значений. Для этого используют:
- Амлодипин — пролонгированные препараты антагонистов кальция;
- Периндоприл , Диротон , Ренитек — ингибиторы ангиотензин-превращающего фермента;
- Лозап , Козаар , Валсартан — сартаны, блокаторы ангиотензиновых рецепторов;
- Гипотиазид , Индап — мочегонные препараты.
Препараты препятствующие тромбообразованию
При различных аритмиях повышается риск тромбообразования и возникновение инсультов до 4 раз. Для профилактики этих состояний могут использоваться антикоагулянты и антиагреганты:
Прием этой группы препаратов обычно длительный, можно сказать, что пожизненный.
Статины
Помогают не только бороться с атеросклерозом, высокими цифрами холестерина, но и стабилизируют поверхность уже сформировавшихся бляшек, снижают уровень воспаления в сосудистой стенке, что также уменьшит риск тромбоза:
Подробнее о статинах в статье .
Борьба с последствиями
Лечение гипертонуса мышц
Спастичность мышц проявляется при попытке пассивного движения в конечности. Цели полностью убрать спазм может и не быть, так как некоторые пациенты используют это мышечное напряжение как элемент стабильности при движении. Проблему это представляет у лежачих пациентов, когда спазмы вызывают боль, мешает реабилитации и уходу.
 Спазмы у лежачих вызывают боль и мешают реабилитации
Спазмы у лежачих вызывают боль и мешают реабилитации
Для местного устранения спазма внутримышечно могут вводиться препараты нейротоксинов:
- Ботокс;
- Диспорт;
- Ксеомин .
- Сирдалуд (миорелаксант центрального действия);
- Баклосан (миорелаксант центрального действия);
- Мидокалм (миорелаксант центрального действия);
- Реланиум.
Прием начинается с минимальной дозы препарата и постепенно увеличивается до достижения эффекта или до первых побочных явлений. Лечение этих симптомов помогает в лечебной физкультуре и предотвращает развитие контрактур в суставах.
Коррекция мозговых функций
Слабоумие может развиваться у примерно половины перенесших инсульт. В течение первых 6 месяцев риск деменции самый высокий, также он может сохраняться в течение нескольких лет.
Используются ноотропные и нейропротекторные препараты:
- Церебролизин , проводится месячными курсами внутримышечных инъекций 2-3 раза в год;
- Пирацетам , Ноотропил , Луцетам ;
- Фенотропил курсами до 3 месяцев.
А также препараты других групп активно применяющиеся при различных неврологических проблемах: Мемантин , Кавинтон .
Лечение постинсультной депрессии
С постинсультной депрессией разной степени выраженности сталкивается 2/3 пациентов. Требования к антидепрессантам сочетают в себе минимум побочных эффектов, так как обычно есть множество других сопутствующих заболеваний. Также нужен легкий стимулирующий эффект, так как у большинства пациентов развивается астения. Для этой цели могут подойти селективные ингибиторы обратного захвата серотонина:
Эффект обычно наступает через 2 недели. Отменять препараты необходимо постепенно.
Постинсультные боли
Ощущения по типу жжения от ледяной воды возникают после поражения участков мозга, отвечающих за болевую чувствительность. Для лечения используют комбинации перечисленных выше антидепрессантов с антиковульсантами:
- Лирика;
- Финлепсин ;
- Тебантин.
 Постинсультные боли возникают после поражения некоторых участков головного мозга.
Постинсультные боли возникают после поражения некоторых участков головного мозга.
В дополнение к лекарствам может использоваться метод транскраниальной электростимуляции.
Патогенетическое лечение
К препаратам, влияющим на механизмы развития неврологических проблем в постинсультном периоде, можно отнести нейропротекторы и антиоксиданты:
- Милдронат;
- Церебролизин;
- Актовегин;
- Тиоктовая кислота;
- Кортексин.
Вывод
Список препаратов, которые, как может показаться, могут быть показаны после инсульта огромен. Важны не сами препараты по отдельности, а комплекс мероприятий. Вводить новые препараты или отменять должен доктор, чтобы лечение было эффективным и безопасным. Также желательно узнать прогноз и ставить реалистичные цели по восстановлению, так как объем поражения мозга может накладывать значительные ограничения независимо от интенсивности реабилитации.
Лечение вертебробазилярной недостаточности
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ
Вертебрально-базилярная недостаточность представляет собой нарушение циркуляции крови в бассейне позвоночных артерий. Это, в свою очередь, вызывает в главных структурах мозга – стволе, мозжечке и затылочных долях – дефицит кровоснабжения. Анатомически это объясняется так: две позвоночные артерии сливаются в основную, базилярную, расположенную в нижней части ствола головного мозга. Именно от нее идут ветви, обеспечивающие мозг необходимым для полноценной жизни питанием. Соответственно, ухудшение кровотока приводит к нарушению его функций.
Следует отметить, что это обратимое заболевание. После устранения причин недостаточности кровообращения в нервной ткани свойства ЦНС могут восстановиться в полной мере.
Острый вертебрально-базилярный синдром развивается внезапно. Его прогрессированию способствует гипертонический криз. Острую форму характеризуют обмороки, слабость, ухудшение координации и ограничение подвижности. Резко возрастает риск инсульта. Состояние может длиться до нескольких дней. Хроническая форма ВБН протекает с обострениями. Отмечаются нарушение концентрации, дисфункция зрительного аппарата, ухудшение речи, тахикардия.
СИМПТОМЫ
Симптомы вертебрально-базилярной недостаточности делятся на временные и постоянные. Временные симптомы обычно проявляют себя в моменты транзиторных ишемических атак. Постоянные не только не проходят, но и развиваются по нарастающей. В их числе нужно отметить:
- Головокружение в течение нескольких минут с кажущимся вращением предметов;
- Перепады АД;
- Кохлеовестибулярный синдром – вестибулярные нарушения с шумом в ушах и снижением слуха;
- Ухудшение статики и координации движений;
- Дроп-атаки – внезапные падения из-за транзиторной резкой слабости и обездвиженности всех конечностей без потери сознания;
- Сенсорные расстройства: нарушения поверхностной и глубокой чувствительности в той или иной конечности или части туловища;
- Цефалгии: пульсирующие или жгучие боли в шейно-затылочной и затылочной областях;
- Зрительные и глазодвигательные расстройства в виде «мушек», «раздваивания» объектов, тумана и выпадения полей зрения;
- Резкая смена настроения, эмоциональная лабильность, проблемы со сном, панические атаки и другие психо-эмоциональные расстройства.
Именно постоянные симптомы предпочтительны для постановки клинического диагноза. По мере развития патологического процесса они усиливаются и рискуют привести к инсульту.
ПРИЧИНЫ
Предпосылок для возникновения патологии немало. Самая частая – снижение кровотока в позвоночных артериях. Сужение позвоночной артерии очень часто возникает в результате атеросклероза. В ряде случаев может образоваться тромб, останавливающий кровоток.
Сдавливание кровеносных сосудов, несущих кровь от сердца к позвоночнику нередко случается при шейном остеохондрозе. Кроме того, в мировой медицинской литературе есть термин «синдром Пизанской башни». Пожилые туристы, рассматривающие высокие объекты, вынуждены резко закидывать голову и в результате сдавления начинается приступ ВБН.
Появлению данного недуга во многом способствуют также перенесенные травмы шеи, гипертония, фиброзные разрастания в артериальных клетках, тромбозы и тромбофлебиты кровеносных сосудов, сахарный диабет.
Для выявления причин болезни назначаются анализы. В стандартной практике это исследования электролитного состава крови, параметров глюкозы, антител к фосфолипидам, а также данных липидограммы.
ДИАГНОСТИКА
Диагностировать ВБН не так просто, поскольку существует немало заболеваний с похожей симптоматикой. Прежде всего, врачом проводятся функциональные пробы в целях обнаружения пониженного мышечного тонуса, проявления симптомов в состоянии гипервентиляции, головокружения в случае интенсивных движений. Детали клинической картины ВБН, такие как дезориентация и замедленная реакция, обнаруживает также проба де Клейна. Исключить поражение ствола мозга позволяет проведение пробы Хаунтана.
По их итогам могут быть назначены следующие виды диагностики вертебрально-базилярной недостаточности:
- Рентгенограмма шейного отдела позвоночника − дает детальную картину шейного отдела.
- Ультразвуковое допплеровское исследование (УЗДГ) − исследует состояние кровоснабжения сосудов головного мозга, магистральных и позвоночных артерий.
- Транскраниальная допплерография (ТКДГ) – исследует гемодинамический резерв, иначе говоря, адаптационные возможности головного мозга.
- Магнитно-резонансная томография (МРТ) − помогает обнаружить межпозвонковые грыжи и патологические процессы в позвоночном столбе, которые способны привести к развитию данного заболевания.
- Реоэнцефалография с инфракрасной термографией − определяет состояние сосудов и кровоснабжения головного мозга.
- Магнитно-резонансная ангиография – «визуализация сосудов без контраста» — позволяет изучить их диаметр, состояние стенок и русла.
- Дигитальная субтракционная артериография − применяется для определения просвета в сосудах.
СТАДИИ РАЗВИТИЯ ВЕРТЕБРО-БАЗИЛЯРНОГО СИНДРОМА
Принято выделять несколько стадий развития недуга. Первая, именуемая компенсацией, не имеет особых признаков и характеризуется отдельными неврологическими расстройствами. Второму этапу − относительной компенсации– присущи транзиторные ишемические атаки, а также прогрессирующее нарушение кровообмена мозга. Здесь уже проявляются симптомы заболевания и возможен малый инсульт. Третья называется декомпенсацией. Для нее характерно развитие энцефалопатии 3 степени. Она содержит угрозу для жизни, поскольку ей присущ завершенный инсульт с тяжелым течением, нередко приводящий к летальному исходу.
ЛЕЧЕНИЕ ВБН
Главные цели лечения вертебро-базилярной недостаточности – направленность на уменьшение или ликвидацию факторов, приведших к заболеванию. А ими могут быть и атеросклероз подключичной, позвоночной или базилярной артерии, и высокое артериальное давление, и повышенная вязкость крови, и повышенный уровень холестерина и липопротеидов в крови, или же дорсопатия (остеохондроз) шейного отдела позвоночника.
Необходимо после своевременного выявления причины заболевания провести корректирующее лечение, которое улучшит кровообращение в базилярных артериях и нормализует кровеносное давление. Также важно проводить терапию остеохондроза шейного отдела позвоночника, как одной из первопричин возникновения вертебрально-базилярной недостаточности.
МЕДИКАМЕНТОЗНАЯТЕРАПИЯ:
- сосудорасширяющие или вазодилататоры – во избежание окклюзии сосудов, а также для улучшения сосудистой проходимости;
- антигипертензионныепрепараты, регулирующие артериальное давление;
- антиагреганты — для уменьшения свертываемости крови и предупреждения образования тромбов;
- антигипоксанты — для снижения развития гипоксии;
- нейротрофики – препараты, которые способствуют функциональному сохранению структур нервной системы, защищают от деструктивных воздействий окислительного стресса и восстанавливают способности организма поставлять в ткани питание − церебролизин, пирацетам, кортексин;
- при вестибулярном головокружении применяются средства с различным механизмом действия − вестибулосупрессоры, противорвотные и препараты, способствующие компенсации вестибулярной функции (бетагистин, пирацетам, кортикостероиды и др.);
- корректоры нарушений мозгового кровообращения расширяют сосуды — снижают уровень глюкозы, восполняют дефицит кислорода. Они также оказывают расслабляющее воздействие на гладкую мускулатуру (трентал, кавинтон, сермион);
- метаболические и ноотропные, улучшающие функции центральной нервной системы: актовегин, церебролизин и др.;
- антидепрессанты — для улучшения психоэмоционального состояния.
При ВБН на фоне шейного остеохондроз, как правило, назначаются НПВП, что приводит к уменьшению отека и устранению болевого синдрома. Как результат, сдавливание артерий становится менее сильным и улучшается кровообращение.
Кроме медикаментозной терапии назначают физиотерапию и рефлексотерапию − для устранения болей и возбуждения различных нервных центров головного мозга; фармакопунктуру, мануальную терапию, массаж шейно-воротниковой зоны и кинезиотейпирование − для устранения мышечных спазмов.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Хирургическое лечение показано только в крайних случаях. При помощи оперативного вмешательства устраняется недостаточность кровообращения, связанная с уменьшением диаметра позвоночной артерии в результате стеноза, сдавления или спазма. Такими операциями являются: микродискэктомия, эндартерэктомия, лазерная реконструкция межпозвонковых дисков, ангиопластика с установкой стента.
Что лучше «кортексин» или «церебролизин» и что выбрать?
В настоящее время в России проживает свыше 1 млн человек, перенесших инсульт, при этом третью часть их составляют лица трудоспособного возраста, к трудовой деятельности может вернуться лишь каждый пятый больной, треть нуждается в посторонней помощи, еще 20 % не могут самостоятельно ходить [3].
Инсульт накладывает особые обязательства на членов семьи больного, значительно снижая их трудовой потенциал, и ложится тяжелым социально-экономическим бременем на общество в целом [1].
Таким образом, инсульт является государственной медицинской и социальной проблемой, требующей реальных концентрированных усилий для организации эффективных профилактических мероприятий и совершенствования системы оказания медицинской помощи при нарушениях мозгового кровообращения [3].
В настоящее время наблюдается тенденция к «омолаживанию» инсульта, то есть все более частому его развитию у лиц трудоспособного возраста. Процесс лечения пациентов с инсультом ассоциирован с высокими прямыми медицинскими, косвенными и нематериальными затратами, приводя к значимым экономическим потерям как для больного и его семьи, так и для общества в целом.
На успех и качество лечения, то есть сокращение риска смертности, инвалидности и улучшение качества жизни пациента после перенесенного инсульта, влияют ранняя госпитализация и начало лечебных мероприятий. Ноотропная терапия наряду со стабилизацией жизненно важных функций должна быть начата незамедлительно [5].
Социально-экономическая значимость острых нарушений мозгового кровообращения (ОНМК), существенная роль ноотропной терапии при лечении инсульта, наличие на современном фармацевтическом рынке широкого ассортимента препаратов, обладающих ноотропным действием, а также существующие сложности в системе стандартизации делают актуальным вопрос фармакоэкономического анализа включения препаратов разных фармакологических групп в протоколы лечения больных с ОНМК.
Целью исследования является фармакоэкономический анализ применения ноотропных препаратов, назначаемых больным с инсультом. Фармакоэкономический анализ проводили методом «минимизации затрат». Оценивали применение следующих ноотропных средств: актовегин, холина альфосцерат (глиатилин, церепро, церетон), глицин, винпоцетин (кавинтон), кортексин, этилметилгидроксипиридинасукцинат (мексидол), пирацетам, метионил-глутамил-гистидил-фенилаланил-пролил-глицил-пролин (семакс), пирацетам+циннаризин (фезам), церебролизин, цитиколин (цераксон).
Материалы и методы. Проведен ретроспективный анализ медицинских карт больных с ишемическим инсультом или транзиторной ишемической атакой (n=318), проходивших лечение в ГУЗ ОКБ г. Тверь в 2008-2010 гг. В исследование включали лиц обоих полов. Средний возраст пациентов составил 59±11 лет. Диагноз ишемический инсульт был поставлен 188 пациентам (59,12 %), а транзиторная ишемическая атака 130 пациентам (40,88 %).
Для статистической обработки данных использовался редактор электронных таблиц MicrosoftOfficeExcel 2007. При статистической обработке данных по затратам применяли методы анализа, основанные на сравнении средних арифметических (t-тест).
Сравнение проводили как между оригинальными, так и воспроизведенными ноотропными препаратами. Отмечено, что оригинальные ноотропные препараты были назначены 69,23 % больным, а воспроизведенные — 30,89 %.
При расчете стоимости лечения учитывали прямые медицинские затраты, включая затраты на медицинские услуги и затраты на предписанные ноотропные препараты. Косвенные затраты, включающие в себя затраты за период отсутствия пациента на рабочем месте, и нематериальные затраты, связанные с нарушением качества жизни пациентов, не учитывали.
При определении размера прямых затрат на медицинские услуги использовали стоимость койко-дня в неврологическом отделении ГУЗ ОКБ на момент исследования. При определении размера прямых затрат на лекарственные средства использовали средние оптовые цены некоторых национальных дистрибьюторов, таких как ЗАО «СИА Интернейшнл — Тверь», ЗАО ЦВ «Протек», «Альянс Хелскеа Рус ООО», «Пульс» Москва, «Роста» Москва.
Эффективность терапии определяли как разность тяжести состояния при поступлении и на момент выписки, выраженную в процентах. Тяжесть состояния определяли по шкале Глазго.
Результаты и обсуждение. При статистическом анализе продолжительности лечения пациентов с инсультом было выявлено, что среднее количество койко-дней составило 17,7±5,7, при этом средняя продолжительность лечения пациентов с диагнозом ишемический инсульт составила 18,6±6,2, а с диагнозом транзиторная ишемическая атака — 15,8±4,5. Но данные различия не были статистически значимы (р>0,05).
В соответствии с категориями шкалы Глазго в ясном сознании поступило 38,64 % пациентов; в состоянии оглушения — 55,68 % пациентов; 5,68 % пациентов на момент поступления находились в сопоре.
У 66,67 % пациентов на момент выписки отмечено удовлетворительное состояние с улучшением, 32,08 % — удовлетворительное состояние, у 4 пациентов (1,26 %) наблюдалось отсутствие динамики или ухудшение состояния.
Статистический анализ показал: наиболее часто больным назначали препараты — актовегин (42,14 % пациентов), пирацетам (47,16 %), кавинтон.
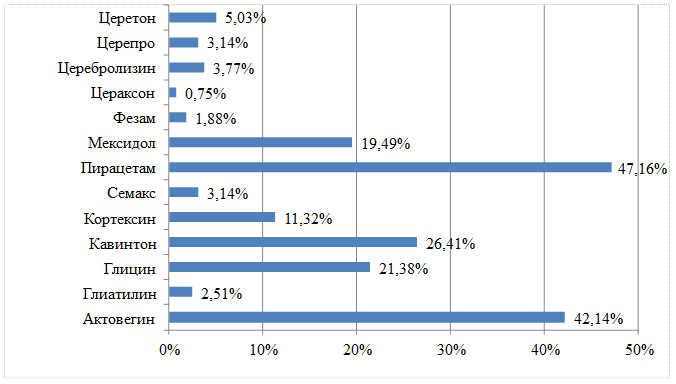
Рисунок 1. Частота назначений ноотропных препаратов больным с инсультом
Средняя клиническая эффективность ноотропных препаратов составила 94,1±1,8 %. Эффективность применения оригинальных и воспроизведенных ноотропных препаратов приблизительно равна, разность средних составила 0,41 % (эти различия не имели статистической значимости, р>0,05).
С учетом того, что выявленные различия в клинической эффективности препаратов не имели статистической значимости, был проведен фармакоэкономический анализ методом «минимизации затрат».
В результате анализа установлено, что наименьшие прямые медицинские затраты на терапию больных с инсультом были в группе пациентов, получавших пирацетам и кавинтон (табл.1).
Таблица 1. Разности средних прямых медицинских затрат по схеме лечения с пирацетамом и кавинтоном в сравнении с другими препаратами
Альтернативные назначения по препарату пирацетам
Разность средних прямых медицинских затрат, руб.
Альтернативные назначения по препарату кавинтон
Разность средних прямых медицинских затрат, руб.