Что лучше выбрать клацид или флемоксин солютаб
Антибиотики нового поколения: за и против

Антибиотики – это вещества биологического или полусинтетического происхождения. Применяются в лечебной практике для борьбы с болезнетворными микробами, вирусами. До появления этих медпрепаратов статус неизлечимых болезней был у брюшного тифа, дизентерии, пневмонии, туберкулеза. Сегодня лечение заболеваний инфекционного характера возможно с применением 1-6 поколения антибиотиков.
На этот момент фармакологическая индустрия выпускает более 2000 разновидностей лекарственных средств подобного типа. Медики описали действие около 600 позиций, а во врачебной практике используются порядка 120-160 препаратов.
Важно! При любом заболевании принимать антибиотики рекомендуется после консультации с врачом. В противном случае может развиться антибиотикорезистентность (снижение чувствительности патогенных микроорганизмов к антибактериальным средствам).
Классификация антибиотиков
Все антибактериальные средства можно разделить на 5 категорий по характеристикам и спектру применения. Рассмотрим эту классификацию подробнее:
Спектр действия
Различают антибактериальные средства:
- Широкого диапазона воздействия – их назначают при болезнях инфекционного характера с невыясненной причиной недомогания. Это бактерицидные медпрепараты, поскольку уничтожают всю патогенную флору.
- Узкого диапазона воздействия – уничтожают грамположительные бактерии (энтерококки, листерии). После их приема погибают также грамотрицательные возбудители инфекционных болезней: кишечной палочки, сальмонеллы, протей и т.д. К этой группе относятся также противотуберкулезные, противоопухолевые, противогрибковые средства.

По составу
Антибактериальные препараты делят на 6 групп:
- Пенициллины – первые антимикробные препараты, полученные ещё в 1928 году из биологического вещества (грибы Penicillium). Долго оставались самым популярным медикаментом для лечения инфекционных болезней.
- Цефалоспорины – относятся к группе самых сильных противомикробных средств обширного диапазона применения. Полностью уничтожают патогенную флору, хорошо переносятся человеком.
- Макролиды – это название группы антимикробных средств узкого диапазона. Не уничтожают больную клетку, а только останавливают её рост. В эту категорию входят такие препараты: эритромицин, спирамицин, азитромицин.
- Тетрациклины – хорошие препараты для лечения инфекционных заболеваний дыхательных, а также мочевыводящих путей.
- Фторхинолоны – противомикробные средства обширного диапазона воздействия. Уничтожают полностью патогенные микроорганизмы. В продаже можно встретить медпрепараты 1-2 поколения. Обычно врачи их приписывают для борьбы с синегнойной палочкой.
- Аминогликозиды – противомикробные лекарства с большой областью применения. Популярные лекарства этой группы – стрептомицин (терапия туберкулеза, чумы) и гентамицин – используются как мазь, глазные капли, инъекции при офтальмологических инфекциях.
Поколения препаратов. У передовых антимикробных препаратов насчитывается уже шесть генераций. Например, пенициллин был первым средством природного происхождения, тогда как третья или шестая генерация – это уже улучшенная версия, которая включает в состав сильнейшие ингибиторы. Зависимость прямая: чем новее генерация, тем эффективнее воздействие препаратов на патогенную микрофлору.
По способу приема. Пероральные – принимают через рот. Это различные сиропы, таблетки, растворимые капсулы, суспензии. Парентеральные – вводятся внутривенно или внутримышечно. Они быстрее дают эффект, чем пероральные лекарства. Ректальные препараты вводятся в прямую кишку.
Важно! Принимать антибиотики допускается только после консультации с врачом, иначе разовьется антибиотикорезистентность.

Антибактериальные средства нового поколения
Отличие последних генераций антибиотиков от их ранних версий в более совершенной формуле действующего вещества. Активные компоненты точечно устраняют только патологические реакции в клетке. Например, кишечные антибиотики нового поколения не нарушают микрофлору ЖКТ. При этом они борются с целой «армией» возбудителей инфекций.
Новейшие антибактериальные препараты делятся на пять групп:
- Тетрациклиновая – тетрациклин.
- Аминогликозиды – стрептомицин.
- Пенициллиновый ряд – амоксициллин и другие.
- Амфениколы – хлорамфеникол.
- Карбапенемовая группа – меропенем, имипенем, инваз.
Рассмотрим несколько известных противомикробных средств импортного и российского производства.
Амоксициллин – импортный противомикробный препарат из группы пенициллинов. Используется во врачебной практике для лечения бактериальной инфекции. Эффективен при кишечных инфекциях, гайморите, ангине, болезни Лайма, дизентерии, сепсисе.
Авелокс – медпрепарат последней генерации из группы фторхинолонов. Отличается сильнейшим воздействием на бактериальные и атипичные возбудители. Не вредит почкам и ЖКТ. Используется при острых, хронических заболеваниях.
Цефалоспорины – антибиотики третьего поколения. К этой группе относят Цефтибутен, Цефтриаксон и другие. Используются для лечения пиелонефрита, пневмонии. В целом это безопасные средства с малым количеством побочных действий. Однако их нужно принимать только после консультации с врачом. Медпрепаратов много, а какой именно выбрать – порекомендует специалист.
Дорипрекс – импортный противомикробный препарат синтетического происхождения. Показал хорошие результаты при лечении пневмонии, запущенных интраабдоминальных инфекций, пиелонефритах.
Инваз – антибактериальное средство из группы карбапенемов. Выпускается в ампулах для парентерального способа применения. Показывает быстрый эффект при лечении бактериальных расстройств кожи, мягких тканей, инфекциях мочевыводящих путей, пневмонии, септицемиях.
Аугметин – полусинтетический пенициллин третьей генерации с добавлением усиливающих ингибиторов. Педиатрами признается лучшим комплексным медпрепаратом для лечения детских гайморита, бронхита, тонзиллита и других инфекций дыхательных путей.
Цефамандол – антибактериальное средство российского производства. Относится к группе цефалоспоринов третьего поколения. Используется для лечения кишечных инфекций, возбудителей инфекций половых органов. Как противомикробное средство обширного диапазона воздействия применяется при простудных заболеваниях.

Лучшие антибактериальные препараты широкого диапазона действия
Противомикробные средства новой генерации обычно синтезируют из природного сырья и стабилизируют в лабораториях. Это помогает усилить эффект лекарства на патогенную микрофлору.
Какие препараты самые сильные? Врачи относят к таким антибактериальные средства широкого спектра воздействия. Приведем ниже краткий список препаратов по названиям:
- АМОКСИКЛАВ – относится к группе аминопенициллинов. Действует мягко, используется для лечения инфекционных заболеваний. С осторожностью и только после консультации с врачом препарат можно применять при беременности, а также в периоды кормления грудью. Выпускается в таблетках или в сыпучей форме для перорального приема, а также в порошках для инъекций.
- СУМАМЕД – популярный противомикробный препарат для лечения инфекций ЖКТ, мочеполовой системы, болезней дыхательный путей – ангины, бронхита, пневмонии. Воздействует на печень и почки, поэтому его не приписывают пациентам с повышенной чувствительностью к макролидам.
- ЦЕФОПЕРАЗОН – относится к группе цефалоспоринов. Приписывается врачами для лечения инфекций мочевыводящих путей, простатита, кожных расстройств, болезней дыхательных путей. Хороший препарат для восстановления после гинекологических, ортопедических и абдоминальных операций. Выпускается в форме для парентерального приема – инъекции.
- ЮНИДОКС СОЛЮТАБ – тетрациклин последней генерации. Применяется для обширного лечения инфекций ЖКТ, простудных заболеваний, простатита. Действует мягко, не вызывая дисбактериоза.
- ЛИНКОМИЦИН – средство, которое назначают для лечения остеомиелита, сепсиса, стафилококковых инфекций. Оказывает сильнейшее воздействие на патогенные клетки, поэтому имеет длинный ряд побочных эффектов. Среди них – гипотония, слабость, головокружение. Нельзя применять при беременности, а также пациентам с печеночно-почечной недостаточностью.
- РУЛИД – макролид четвертой генерации. Основное вещество – рокситромицин. Приписывают при урогенитальных инфекциях, болезнях ЖКТ и верхних дыхательных путей. Выпускается в таблетках.
- ЦЕФИКСИМ – по названию это средство из группы цефалоспоринов. Оказывает бактерицидное воздействие на патогенные клетки. Помогает при инфекциях ЖКТ, простатите, также лечит простудные заболевания. Достаточно токсичен, поэтому его нельзя принимать при проблемах с почками или печенью.
- ЦЕФОТАКСИМ – последняя группа цефалоспоринов. Медпрепарат показан для лечения гинекологических, урологических, простудных заболеваний. Отлично справляется с воспалительными процессами, подавляет патогенную микрофлору.
Резюме
Мы рассмотрели российские и импортные антибиотики широкого спектра действия, кратко описали классификацию препаратов. Ответим на вопрос: какие антибактериальные средства выбрать?
Важно понимать, противомикробные лекарства для обширного применения обладают токсичностью, поэтому негативно влияют на микрофлору. Кроме того, бактерии мутируют, а значит препараты теряют свою эффективность. Поэтому антибактериальные средства с новейшей структурой будут в приоритете, чем их ранние аналоги.
Самолечение антибиотиками опасно для здоровья. При инфекционном заболевании первым делом нужно обратиться к врачу. Специалист установит причину болезни и назначит эффективные антибактериальные средства. Самолечение «наугад» приводит к развитию антибиотикорезистентности.
Ответы на вопросы
Стенограмма лекции
Общая продолжительность: 10:32
Оксана Михайловна Драпкина, секретарь межведомственного Научного Совета по терапии РАМН, доктор медицинских наук, профессор:
— Вот у нас сколько вопросов!
Владимир Кириллович Таточенко, доктор медицинских наук, профессор:
Усолье-Сибирское. Здравствуйте!
Очень рады. Спасибо!
Как вы относитесь к одновременному назначению антибиотиков и бактериофагов?
Я никогда бактериофаги не применял. Во время войны мальчишки нам давали бактериофаги, но мы все равно болели дизентерией. Никаких доказательств эффективности бактериофагов не опубликовано. Если вы даете антибиотики, не надо давать больше ничего.
Как вы считаете, с чем связано довольно длительное (несколько десятков лет) сохранение чувствительности к амоксициллину и амоксиклаву?
Оксана Драпкина: Несколько лет она сохраняется.
Владимир Таточенко: Никто не знает, почему стрептококк сохраняет чувствительность (к пенициллину тоже), но хорошие препараты. Очень хорошие препараты, которые действуют, видимо, не на один субстрат бактериальной клетки.
Имеет ли клиническое значение способность макролидов подавлять образование микробных биопленок (в том числе при инфекции выраженной синегнойной палочки)?
Вы знаете, что при муковисцидозе длительное применение макролидов (эритромицина, кларитромицина) рекомендуется как будто бы именно с точки зрения нарушения микробного биофильма синегнойной палочки. Я давно занимаюсь муковисцидозом. Настолько тяжелое заболевание, что даже если какой-то отдаленный шанс на то, что это помогает, надо применять.
Хотя я знаю, что некоторые это оспаривают. Но мы рекомендуем при стойкой синегнойной колонизации или инфекции применять длительно макролиды.
Чем отличается флемоксин солютаб от флемоклава солютаба? Что лучше у детей?
И то и другое лучше. Флемоксин солютаб – это амоксициллин, а флемоклав солютаб – это амоксициллин клавуланат. Я говорил, они имеют свои показания. Они оба лучшие. Мы применяем и те и другие. Они имеют определенный привкус, который дети любят. Флемоклав, например, имеет вкус крем-брюле, насколько я понимаю. Так что если кто любит крем-брюле – особенно.
Насколько необходимо и правильно с первого дня приема антибиотика применять пробиотические препараты?
Не нужно их применять, потому что мы сейчас не пользуемся длительными курсами антибиотиков. Конечно, если человек или ребенок получает месяцами антибиотики, нужно посмотреть его кишечную флору. Во всех остальных случаях это совершенно лишнее назначение, которое ничего не прибавляет.
Когда начинать применять антибиотики при ОРВИ? Нужны ли они вообще и в какой ситуации?
Они не нужны при ОРВИ, если вы исключили отит, стрептококковый тонзиллит, поражение нижних дыхательных путей (пневмонию). Они не нужны ни сначала, ни в конце, ни в середине.
ЛОР-врачи очень часто назначают антибиотики после высевов из зева на аденоидит, тонзиллит. Насколько это оправдано при неострых процессах?
Мне очень трудно сказать, что они высевают. Дело в том, что если они высевают стрептококк и у ребенка есть какие-то признаки воспаления, это оправдано. Считается, что просто носительство стрептококка при нормальной глотке, миндалинах… Просто высев не подлежит лечению.
Но я должен сказать, что у некоторых групп детей (с Северного Кавказа) мы очень часто находим стрептококк. Гораздо чаще, чем у московских детей. При этом мы имеем очень высокий уровень антистрептолизина, что указывает на то, что недавно был какой-то процесс. Не грех избавиться от этого стрептококка.
Почему ЛОР-врачи назначают? Я не знаю, что они высевают. Если они высевают зеленящий стрептококк, то не нужно. Вообще в зеве, говорят, около 600 видов разных микроорганизмов. Всех их удалять не надо. Что-нибудь еще заведем.
Можно ли по содержанию микроорганизмов в выдыхаемом воздухе судить о возбудителях? Есть ли такие тесты?
Нет, таких тестов нет. Честно говоря, при пневмонии коррелирует флора высев пневмококка из зева, из плевральной полости или из крови. Но вообще, я говорю, такое количество флоры в нашем организме (особенно в дыхательных путях), что определять их не нужно ни в выдыхаемом воздухе, ни… Просто взять мазок можно.
Это все, кроме гемолитического стрептококка группы А. Сейчас есть прекрасные стрепто-тесты. Стоит, по-моему, 120 или 150 рублей. Позволяет… У нас практически стопроцентное совпадение с посевом. Мы им пользуемся. Через 10 минут ты уже знаешь, есть у ребенка стрептококк или нет. Есть стрептококк – ты его лечишь. Нет стрептококка – ты его не лечишь.
Вы были приверженцем коротких курсов антибиотиков при пневмонии и бронхите.
Я никогда не был приверженцем антибиотиков при бронхитах. Никогда не лечил и, видимо, правильно делал. Что касается коротких курсов. Вы знаете, оказывается, нельзя точно сказать, доказать строго, что короткие курсы помогают.
Но я вам могу сказать, что профессор Манеров из Новокузнецка в своей докторской диссертации апробировал двухдневный, пятидневный и одиннадцатидневный курс пенициллина при пневмококковой пневмонии. Результаты были абсолютно одинаковые.
Я считаю, что можно ограничиться назначением антибиотика в течение двух суток после падения температуры. Сколько это будет? Наверное, будет 3-4 дня при большинстве пневмоний. Сейчас появляются работы (надо сказать, что педиатры в этом лидировали) у взрослых о коротких курсах лечения пневмонии. Появились новые (на новом уровне) доказательные данные о применении 3-4-дневных курсов антибиотиков у детей при пневмонии.
Когда-то мою внучку моя сноха уколола один раз пенициллином при большой нижнедолевой пневмонии. Больше она мне не сказала… Больше она ее не колола. На этом вся пневмония кончилась. Но я не советую вам проводить такие эксперименты.
Какие антибактериальные препараты и как долго лучше применять при нетяжелой ЛОР-инфекции, чтобы достичь максимального эффекта и иметь минимальные нежелательные явления?
ЛОР-инфекции бывают разные. Если говорить об отите (серьезном гнойном отите)… Я не буду сейчас говорить о так называемом катаральном отите. Идут споры, можно или нельзя их оставлять без антибиотиков. Голландцы оставляют без антибиотиков, шведы лечат всех. У голландцев вдвое больше мастоидитов: у них 4 на 100 тысяч, а у шведов 2 на 100 тысяч.
Недавно мы видели ребенка, которого в Испании не лечили от ангины. Он пришел к нам с хорошим носоглоточным абсцессом, который прорвался через наружный слуховой проход. Лечить все-таки нужно. При отитах курс лечения должен быть 7-10… У маленьких детей – 10 дней, у детей постарше можно ограничиться 7-ю днями.
Если говорить о тонзиллите стрептококковом, то ревматологи настаивают. Они правильно настаивают. Есть доказательства того, что пенициллино-терапия должна продолжаться (пенициллин в основном) 10 дней. Не меньше! Иначе значительный процесс бактериологических рецидивов.
Сейчас есть работы, которые показывают, что применение азитромицина, вильпрофена солютаба можно ограничить пятью днями. За 5 дней получается точно такой же результат в смысле бактериологического рецидива через месяц, как и 10-тидневные курсы пенициллина.
Если это острые аденоидиты, там есть высев какой-то – наверное, надо лечить антибиотиками. Но, в общем, мы не склонны лечить аденоидит антибиотиками. Лечатся антибиотиками острые отиты и острые тонзиллиты из ЛОР.
Я не говорю о синусите. Если говорить о синусите, то первые 10-15 дней его лечить не надо. Это вирусная история. Если продолжается температура, боли, затемнения, отделяемое, то его лечат так же, как отит (теми же препаратами). В литературе очень разные сроки лечения: от одной недели до трех недель. Канадцы рекомендуют (их Ассоциация) лечить три недели, а французы говорят, что лечи – не лечи, он сам проходит. Здесь надежных данных нет, но если это острый процесс, мы его лечим.
Оксана Драпкина: Спасибо огромное, Владимир Кириллович.
Владимир Таточенко: Пожалуйста.
Оксана Драпкина: Спасибо! Видите, большое количество вопросов. Все это побуждает нас просить вас снова прийти к нам. Это уже будет в декабре, но мы свяжемся тогда? Если сможете.
Владимир Таточенко: Я здесь.
Оксана Драпкина: Хорошо! Спасибо огромное!
Владимир Таточенко: Пожалуйста.
Врач рассказал, как защититься от бактериальной пневмонии при коронавирусе
Разбираемся, что реально помогает и нужно ли при Covid-19 сразу пить антибиотики
Считается, что главная угроза при коронавирусе это поражение легких. Каким образом происходит ковидное поражение, в какой момент процесс осложняется бактериальной пневмонией? Как отличить одно от другого, есть ли способ защитить себя заранее и не допустить перехода COVID-19 в пневмонию, kp.ru рассказал кандидат медицинских наук, врач-пульмонолог Сеченовского университета Владимир Бекетов.
Первое, что важно уяснить, говорит эксперт, это то, что новая коронавирусная инфекция – это инфекция вирусная и входит в группу острых респираторных вирусных инфекций. Особняком в этой группе стоит только грипп. А значит, что для COVID-19, как и для всех респираторных вирусных инфекций, поражающих верхние дыхательные пути и легкие, характерен следующий феномен. Иммунная защита в легких ослабевает. Поэтому становится возможным присоединение вторичной бактериальной супер-инфекции примерно на 5 – 9 день течения любого острого респираторного вирусного заболевания.
— Поскольку ковид является особенным заболеванием, и он прогрессирует не так быстро, как грипп, например, то, присоединение бактериальной инфекции, как правило, происходит при COVID-19 ближе к концу второй недели, — рассказывает врач-пульмонолог Владимир Бекетов.
РИСКИ ВОЗНИКНОВЕНИЯ ПНЕВМОНИИ
Риск присоединения бактериальной инфекции при заболевании COVID-19 увеличивается, если пациент попадает в стационар и при этом имеет хроническую патологию верхних и нижних дыхательных путей (например, ХОБЛ – хроническая обструктивная болезнь легких) или сердечную недостаточность.
КАК РАЗВИВАЕТСЯ ПНЕВМОНИЯ
В условиях, сниженной дыхательной и двигательной активности, когда слизь по бронхам движется меньше, на фоне интоксикации организма и снижения иммунитета, бактерии из носоглотки спускаются в нижние отделы дыхательного тракта и могут начать там размножаться.
Таким образом, может быть вызван сначала бактериальный бронхит, потом и бронхопневмония с переходом в пневмонию. Развитию бактериальной пневмонии может способствовать и длительное нахождение пациента на аппарате ИВЛ. Не смотря на соблюдение всех строжайших мер обеззараживания аппараты ИВЛ являются факторами риска возникновения вентилятор-ассоциированных пневмоний.
ДЕЙСТВИТЕЛЬНО ЛИ ПНЕВМОНИЯ ИДЕТ СЛЕДОМ ЗА COVID-19
— В последнее время анализ статистических данных показывает, что медицинское сообщество ошибочно увлекается антибиотиками при лечении новой коронавирусной инфекции, предполагая, что изменения в легких сразу связаны не только с вирусом, но еще и с бактериальным компонентом. Это не верно, — считает врач-пульмонолог Владимир Бекетов.
По словам эксперта, на сегодняшний день ряд авторитетных медицинских ассоциаций выпустили меморандумы и открытые письма с призывами к коллегам уменьшить применение антибиотиков в ходе лечения COVID-19, потому что антибиотики не дают пользы, но приносят в данном случае вред, вплоть до токсического поражения печени и развития антибиотико-ассоциированной диареи.
— То есть, мы вроде бы пытаемся лечить пневмонию, которая в сознании врача прочно ассоциирована с бактериями, но на самом деле на этапе, пока присоединения вторичной пневмонии при ковиде нет, мы имеем дело только с коронавирусным поражением легких, которое рекомендовано не называть пневмонией, а называть пневмонитом (воспаление сосудистых стенок альвеол, а также ткани, отделяющей альвеолы от легких, которое сопровождается их рубцеванием, — прим. ред.), — говорит врач-пульмонолог Владимир Бекетов.
Сам феномен вторичной бактериальной пневмонии при коронавирусе переоценен, продолжает эксперт. Подобные процессы развиваются в основном у пациентов с сердечной недостаточностью, а для них действуют меры повышенной предосторожности, ограничения в передвижении, рекомендации по самоизоляции и лечению на дому.
— Курильщики также в группе риска по возможности развития бактериальной пневмонии. Однако если курильщики с ХОБЛ получают грамотное ингаляционное лечение и привиты от пневмококка, то риски возникновения вторичной бактериальной пневмонии у них тоже минимизированы, — говорит Владимир Бекетов.
ВАЖНО!
Как обезопасить себя от пневмонии?
1. Вакцинироваться от пневмококка
Самая частая причина внебольничной пневмонии – это пневмококковая инфекция. Вакцинация от пневмококка дает иммунитет на 5 – 10 лет, если вы провакцинировались 13-валентной вакциной, то она гарантирует пожизненный иммунитет. Стафилококк, стрептококк и гемофильная палочка – эти бактерии чаще всего являются причинами вторичных бактериальных пневмоний.
2. Увлажнять воздух
Увлажнение воздуха в помещении достоверно снижает риски возникновения в бронхах слизистых гнойных пробок, которые ведут к закупориванию бронхов, к образованию в бронхах сухой мокроты и развитию там инфекции. Поэтому, если влажность воздуха будет выше 40%, то есть шансы на то, что бактериальная пневмония развиваться не будет. Важно понимать, что бытовые увлажнители воздуха нужно вовремя чистить.
Что лучше выбрать Клацид или Флемоксин солютаб
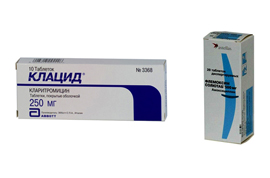
Невероятно широк выбор препаратов в аптеках. Простому обывателю, далекому от медицины, бывает тяжело выбрать то или иное лекарственное вещество. Да и на что опираться при покупке? Как не запутаться и приобрести препарат хорошего качества и по подходящей цене. Разберемся на примере сравнения двух часто назначаемых антибиотиков.
Клацид
- Действующее вещество – кларитромицин.
- Доступны формы выпуска таблетки по 250 и 500 мг, порошки для приготовления суспензии во флаконах 125 и 250 мг, лиофилизат для инъекции 500 мг
- Действует на широкий спектр микроорганизмов путем блокировки синтеза белка внутри самого возбудителя. Это приводит к прекращению размножения бактерий и впоследствии их гибели.
- Работает в отношении микроорганизмов, которые находятся внутри клеток человека.
- Выводится препарат почками и кишечником приблизительно в равных частях (40% и 30% соответственно). Причем, состояние почек может отразиться на скорости выведения лекарства, а значит и его концентрации в крови. От этого зависят побочные эффекты клацида.
Заболевания, при которых назначается клацид
Кларитромицин эффективно действует при заболеваниях дыхательных путей, ЛОР – органов, кожи и мягких тканей, а также в составе комплексной терапии при язвенной болезни желудка и туберкулеза.
Противопоказания
С осторожностью клацид применяется при заболеваниях печени, почек. Только после консультации врача препарат назначается детям, беременным и кормящим женщинам, да и то, если нет возможности применить более безопасные и эффективные антибактериальные лекарственные вещества. Также в состав таблетки входит лактоза, соответственно при ее непереносимости придется искать альтернативу.
По поводу взаимодействия с другими лекарствами, которые пациент принимает постоянно лучше проконсультироваться с лечащим врачом.
Побочные эффекты
Побочные эффекты могут быть самые разнообразные, но возникают они не часто. Самые распространенные – аллергические реакции, головная боль, тошнота, рвота, диарея, нарушения обоняния и вкуса. Более серьезные побочные реакции со стороны сердечно-сосудистой системы, почек и печени, а также нарушение слуха встречаются значительно реже.
Флемоксин солютаб
- В составе – амоксицилина тригидрат.
- Формы выпуска – таблетки диспергируемые 125, 250, 500 мг
- Вещество препятствует синтезу клеточной стенки бактерии, за счет чего микроорганизмы быстро погибают. Действует на большое количество бактерий и применяется в различных отраслях медицины.
- Выводится почками и в небольшом количестве печенью.
- На внутриклеточные микроорганизмы практически не действует
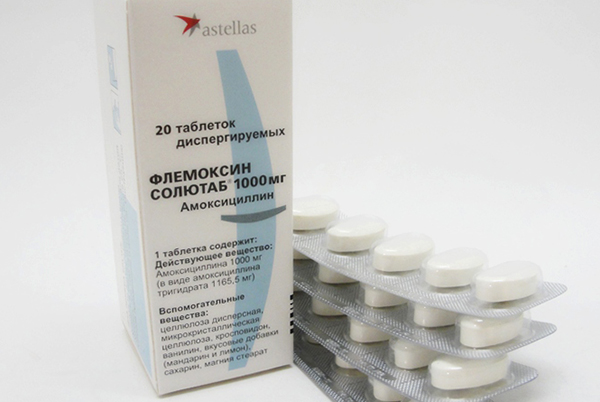
Применение
Амоксициллина тригидрат используется при инфекциях ЛОР – органов, дыхательных, мочевыводящих путей, кожи и мягких тканей, в комбинации с другими препаратами при лечении язвенной болезни, а также множества других более редких заболеваний и для профилактики.
Противопоказания
Непереносимость группы пенициллина, почечная недостаточность и инфекционный мононуклеоз. Препарат ограниченно разрешен к применению у беременных женщин и детей, однако при грудном вскармливании следует быть осторожным – все антибиотики данной группы проникают в молоко.
Побочные эффекты
Чаще всего возникают аллергические реакции. Остальные побочные эффекты (тошнота, диарея, головная боль, бессонница) наблюдаются редко.
Что же общего между этими препаратами?
И флемоксин солютаб, и клацид – антибиотики широкого спектра действия, то есть к ним чувствительно большое количество микроорганизмов. Поэтому в инструкциях к обоим препаратам сходные показания к применению. Как и все другие антибиотики, ни флемоксин, ни клацид не действуют на вирусы.
Оба лекарственных вещества следует с осторожностью применять при наличии заболеваний почек и печени, беременным и кормящим женщинам.
Необходимо помнить, что любой антибиотик, как и курс его приема, и дозировка назначается только врачом.
Курс лечения обоими препаратами обойдется пациенту приблизительно одинаково – около 500 рублей. Хотя могут быть различия в зависимости от дозировки и планируемой длительности терапии.
На этом, пожалуй, сходства препаратов заканчиваются. Различий гораздо больше.
Отличия клацида и флемоксина солютаб
Механизм действия
Начнем с того, что это два принципиально разных антибиотика с разными же механизмами действия.
Клацид, препятствуя синтезу белка, действует бактериостатически, то есть он не убивает возбудителей болезни, а препятствует их размножению. Поэтому, если не пропить весь курс, то размножение микроорганизмов может возобновиться.
Флемоксин солютаб, напротив, является бактерицидным веществом – его действие вызывает гибель микробов, так как нарушается их клеточная оболочка (клетка теряет целостность).
С другой стороны, клацид действует на возбудителей, находящихся внутри клетки, флемоксин солютаб на такие микроорганизмы воздействие оказывает самое минимальное.
Безопасность
Для любого потребителя важным вопросом является безопасность антибиотика. Лечение не принесет вреда только в случае, если его назначит врач. Многое зависит от предполагаемого возбудителя. Например, в случае ангины разумнее выбрать флемоксин, а вот при подозрении на хламидиоз, тот же антибиотик не окажет никакого воздействия на микроорганизм. Все потому, что хламидия живет внутри клетки хозяина, проникнуть туда может клацид, но не флемоксин солютаб.
Однако, заболеваний вызываемых внутриклеточными микроорганизмами не так много. А в показаниях к обоим антибиотикам значатся инфекции ЛОР – органов, дыхательных путей, мягких тканей и кожи. В этом случае большинство врачебных сообществ рекомендуют начинать лечение с пенициллинов, к которым относится флемоксин солютаб. Связано это со спектром действия антибиотиков. К флемоксину чувствительно значительно больше микроорганизмов.
Кларитромицин же для подавляющего количества заболеваний является антибиотиком резерва, то есть используется, когда бактерия оказалась устойчивой к другим, более эффективным, безопасным и часто употребляемым препаратам.
Формы выпуска
Флемоксин солютаб выпускается в одной форме – таблетки с различной дозировкой (125,250,500 мг). Это позволяет подобрать оптимальную схему лечения для конкретного пациента и его заболевания. Клацид обладает большим разнообразием форм выпуска: таблетки 250 и 500 мг – наиболее популярна и удобна для амбулаторного приема, порошок для приготовления раствора 125 и 250 мг – для тех, кому тяжело проглотить большую таблетку, лиофилизат для инъекционного (внутривенного) введения 500 мг. Форма для внутривенного капельного введения используется в условиях стационара, в случае генерализованной тяжелой инфекции.
Так что же лучше?
Рассмотрим несколько ситуаций.
- Молодые люди, без сопутствующих заболеваний. Здесь правомерно назначение обоих препаратов. Выбор будет зависеть от самого заболевания. При ОРЗ, заболеваниях дыхательных путей (тонзиллит, синусит, бронхит и пр.), кожи и мягких тканей (фурункулез, мастит и пр.) более эффективен будет флемоксин солютаб. При поражении мочевыводящей и половой системы (уретрит, простатит, вагинит) и реактивном артрите уместнее лечение клацидом. Но, в данном случае терапию лучше начинать после установления возбудителя и его чувствительности к антибиотикам.
- Беременные и кормящие женщины. По возможности во время беременности следует избегать лечения антибиотиками. Но бывают ситуации, когда без них не обойтись. При беременности, как и при лактации, возможно применение только флемоксина, терапия кларитромицином противопоказана. В отдельных случаях, когда риск от самой болезни выше, чем риск от применения антибиотика, врач может назначить клацид.
- Пожилые, люди с заболеваниями почек и/или печени. Как и в предыдущих случаях выбирать необходимо флемоксин солютаб. У пожилых пациентов или при заболеваниях печени и почек замедляется выведение любых лекарств, что увеличивает их накопление в крови и риск развития побочных эффектов, а их у флемоксина меньше.
- Дети. Возможно назначение обоих препаратов, по показаниям, как и у молодых здоровых взрослых. Дозировка корректируется в зависимости от возраста и массы ребенка. Плюсом является наличие у клацида формы порошка для приготовления суспензии, что делает препарат более удобным у данной категории пациентов.
- Пациенты с язвенной болезнью. Назначаются оба препарата в комбинации.
Не стоит забывать, что правильный, наиболее подходящий и безопасный антибиотик, с учетом особенностей пациента и предполагаемого возбудителя может назначить только врач.
Часть III. Язвенная болезнь. Лечение
| Популярно о болезнях ЖКТ | Лекарства при болезнях ЖКТ | Если лечение не помогает | Адреса клиник |
| Авторы: Приворотский В.Ф. / Луппова Н.Е. |
Часть III. Язвенная болезнь (окончание)
В.Ф. Приворотский, Н.Е. Луппова
Лечебная тактика при ЯБ базируется на нескольких основных принципах: снижение кислотно-пептической агрессии, эрадикация НР, создание условий для репарации язвенного дефекта. Решение этих задач достигается с помощью режимных и диетических рекомендаций, а также адекватной медикаментозной терапии.
Большинство больных с неосложненным течением ЯБ могут получать лечение амбулаторно при условии создания ребенку оптимального режима дня и питания. Госпитализация в специализированное гастроэнтерологическое отделение показана в случаях осложненного течения ЯБ или по социальным показаниям.
При амбулаторном ведении таких больных необходимо соблюдение нескольких правил: отстранение ребенка от занятий в школе (до проведения контрольной эндоскопии), обеспечение щадящего режима дня с организацией полупостельного режима, ограничением телевизионного и компьютерного времени. Требуется также создание максимально комфортных с психологической точки зрения условий и тщательное выполнение всех врачебных рекомендаций (особенно для подростков).
Основные принципы диетотерапии не отличаются от таковых при ХГД. Назначается 1-в стол сроком на 3 месяца с постепенным переходом на общий стол. Рекомендуемое ранее частое дробное питание в настоящее время признано нефизиологическим; оптимальным является 4-5-кратный прием пищи через равные интервалы времени.
1. Лечение НР-ассоциированной ЯБ.
На 1-м этапе лечения назначается эрадикационная терапия.
В настоящее время в педиатрии для этой цепи рекомендованы следующие препараты (даны суточные дозировки):
Рокситромицин — 5-8 мг/кг (не более 300 мг/сут),
Фуразолидон — 10 мг/кг,
Рабепразол (париет) — 10-20 мг/сут
Фамотидин (квамател) — 20-40 мг/сут
Существует несколько современных схем лечения НР у детей.
Однонедельная тройная схема с де-нолом:
— флемоксин-солютаб (или рокситромицин, или азитромицин, или кларитромицин);
— макмирор (или фуразолидон);
— рокситромицин (или кларитромицин);
В приведенных схемах отсутствует кислотоподавляющий препарат, а ведь в данном случае проводится лечение самого грозного из числа кислотозависимых заболеваний — язвенной болезни. Добавление такого препарата (например, ИПП) автоматически превратит тройную терапию в квадротерапию, что показано весьма редко.
В связи с этим наиболее часто используются другие эрадикационные схемы.
Однонедельная тройная терапия с ингибиторами протонной
1) омепразол (или рабепразол);
— рокситромицин (или кларитромицин);
— макмирор (или фуразолидои).
2) омепразол (или рабепразол);
— рокситромицин (или кларитромицин);
Весьма эффективен, на наш взгляд, следующий вариант тройной терапии: рабепразол (париет), де-нол, флемоксин-солютаб или омепразол, де-нол, флемоксин-солютаб.
Использование в схемах эрадикации ИПП рабепразола (париета) предпочтительнее, так как он обладает собственной антихеликобактерной активностью, что в сочетании с антибактериальными препаратами повышает эффективность эрадикации. В ряде случаев рекомендуется назначение квадротерапии. Согласно существующим ныне рекомендациям, показаниями к ее проведению являются выделение антибиотикорезистентных штаммов НР, невозможность определения чувствительности штамма к антибиотику, а также неудачное предыдущее лечение (Щербаков П.Л. и др., 2001).
Схема однонедельной квадротерапии выглядит так:
— амоксициллин (или рокситромицин, или кларитромицин, или азитромицин);
— омепразол (рабепразол или фамотидин).
В качестве комментария можно сказать, что в большинстве случаев у педиатра нет возможности определить ни резистентность, ни чувствительность штаммов НР к антибиотику. Вследствие этого, на наш взгляд, показаниями к назначению квадротерапии при ЯБ у детей является выявление множественных бульбарных и ретробульбарных язв, а также предшествующие неудачные попытки достижения эрадикации.
Также не вполне оправдано ограничение противоязвенной терапии лишь одним (недельным) курсом. При использовании схем с де-нолом целесообразно продлить лечение последним до 2 недель, максимально используя репаративный эффект препарата.
В случае применения схем с ИНП вряд ли оправдана внезапная его отмена по истечении недельного срока, поскольку в этом случае остается высокая степень вероятности развития феномена «рикошета». На наш взгляд, более правильным является вариант продления антисекреторной терапии еще на 1-2 недели с постепенной отменой препарата и назначением после этого антацида сроком на 10-14 дней.
Вопрос о программе 2-го этапа лечения ЯБ решается после проведения контрольной ФЭГДС (через 3-4 недели после первичного выявления язвенного дефекта) с контролем эрадикации НР тем же способом, которым была подтверждена ее колонизация.
Адекватное заживление язвенного дефекта и сопутствующих эрозий не требует от врача большой лекарственной активности. Достаточно назначить антацидный препарат и прокинетик (в случае выявления ГЭР и (или) ДГР), а также 3-4-недельный курс седативной терапии лекарствами растительного происхождения (валериана, пустырник, пион и др.). На этом же этапе можно постепенно подключать препараты, регулирующие адекватный желчеотток, экзокринную функцию поджелудочной железы, деятельность ВНС.
В случае замедленного образования рубца или эпителизации язвенного дефекта, сохранении высокой степени воспаления в желудке и ДПК, остаточного эрозивного поражения рекомендуется назначение на 2-м этапе лечения цитопротекторов — сукральфат, вентер, метилурацил и др. (см. раздел ХГ и ХГЛ), а также препаратов, улучшающих микроциркуляцию в слизистой оболочке (трентал).
В тяжелых случаях или при частом рецидивировании заболевания целесообразно назначение парентерально солкосерила или актовегина (8-10 инъекций через день).
Современные рекомендации по лечению НР-ассоциированных заболеваний предписывают после проведения эрадикационной терапии назначение пребиотиков и пробиотиков (хилак-форте, линекса, бифидум-бактерина и т.д.) для устранения негативного влияния антибактериальных препаратов на микробиоценоз кишечника. Длительность лечения устанавливается индивидуально.
II. Лечение НР-негативной язвенной болезни
На 1-м этапе назначается антисекреторный препарат, преимущественно из группы Н2-ГБ (в тяжелых случаях — ИПП) на 2-3 недели с постепенной отменой, а также де-нол (на 2 недели). Далее выполняется контрольная ФЭГДС, по результатам которой выстраивается программа 2-го этапа лечения. Логика ее не отличается от таковой при НР-позитивном варианте ЯБ.
На 3-м этапе лечения назначаются бальнео- и фитотерапия, принципы построения которых аналогичны таковым при ХГД с повышенной кислотностью.
Резюмируя все вышесказанное, следует отметить факторы, влияющие на скорость репарации язвенных дефектов (Пиманов С.В., 2000). Это факторы пришли из «взрослой» гастроэнтерологии, однако, по нашему мнению, они достаточно универсальны и могут быть, в известной мере, применены в педиатрической практике.
1. Кислотность. Рубцевание язв желудка и ДПК происходит почти во всех случаях, если в течение суток удается поддержать внутрижелудочный рН>3,0 не менее 18 часов (правило D.W. Burget и соавт., 1990).
2. Возраст. У людей пожилого возраста скорость репарации меньше.
3. Пол. У лиц женского пола скорость репарации меньше, причем длительность каждой стадии обострения язвы у них примерно на 3 дня больше, чем у мужчин; в то же время у женщин при беременности язвы заживают быстрее.
4. Локализация язвы. Чем проксимальнее расположена язва, тем медленнее она заживает.
5. Размеры и глубина. Язвенные дефекты крупных размеров и глубокие репарируются медленнее.
6. Количество. Множественные язвы заживают медленнее одиночных.
7. Другие факторы. Длительный язвенный анамнез, наличие хронической соматической патологии, стрессы, нерегулярное питание, прием ульцерогенных препаратов и т.д. также замедляют репарацию.
С учетом того, что язвенная болезнь у детей чаще всего дебютирует в подростковом возрасте, срок диспансерного наблюдения за больными, как правило, пролонгируется до момента перевода их во взрослую сеть. Наблюдение осуществляют участковый педиатр и районный гастроэнтеролог.
Задача этих специалистов состоит в плановом назначении противорецидивного лечения, значимость которого с годами не уменьшилась. Его обычно назначают 2-3 раза в год (например, в октябре и марте).
В фазу стойкой клинико-эндоскопической ремиссии противорецидивный курс можно ограничить назначением витаминов, фитотерапии, минеральных вод. В случае появления у ребенка непостоянных жалоб со стороны органов ЖКТ показаны 2-3 — недельные курсы антацидной, холеретической, иногда ферментативной, прокинетической терапии. Усиление болевого и диспепсического синдрома может указывать на начало рецидива заболевания и требует проведения контрольной ФЭГДС.
Дети с ЯБ в течение первого года после обострения заболевания освобождаются от участия в спортивных соревнованиях, им рекомендуется вначале занятия ЛФК, затем занятия физкультурой в подготовительной группе.
Профилактические прививки не проводятся в период обострения, в остальные периоды противопоказаний к их проведению нет.
Оптимальным завершением всех этапов терапии язвенной болезни является санаторно-курортное лечение.